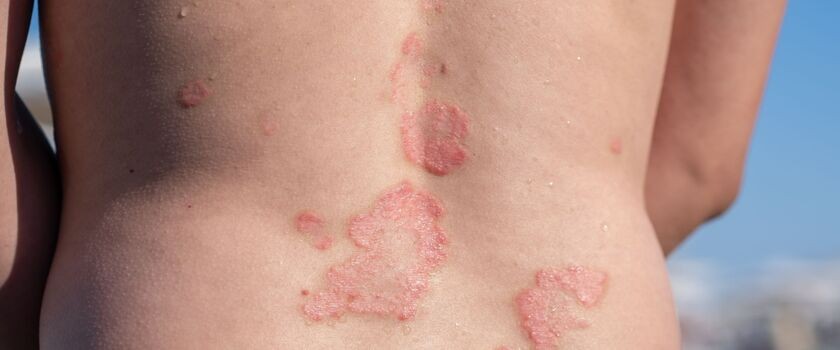
Łuszczyca plackowata – przyczyny, objawy, leczenie
Współczesna dermatologia definiuje łuszczycę plackowatą jako jedno z najbardziej złożonych schorzeń o podłożu autoimmunologicznym, które manifestuje się przede wszystkim na powłoce skórnej, lecz w rzeczywistości angażuje skomplikowane mechanizmy ogólnoustrojowe. Stanowi ona najpowszechniejszą odmianę łuszczycy, dotykającą znaczną część populacji. Zrozumienie natury tej jednostki chorobowej wymaga wyjścia poza ramy postrzegania jej wyłącznie jako defektu estetycznego. Jest to bowiem przewlekły proces zapalny, w którym kluczową rolę odgrywa dysfunkcja układu odpornościowego, prowadząca do gwałtownego przyspieszenia cyklu życiowego komórek naskórka. Niniejsze opracowanie ma na celu szczegółowe przybliżenie etiopatogenezy, charakterystyki klinicznej oraz najnowocześniejszych metod terapeutycznych, jakie oferuje dzisiejsza medycyna w walce z tym uciążliwym schorzeniem.
- Czym jest łuszczyca plackowata?
- Objawy łuszczycy plackowatej
- Jak wygląda diagnostyka łuszczycy plackowatej?
- Metody leczenia łuszczycy plackowatej
- Łuszczyca plackowata – najczęściej zadawane pytania
Z tego artykułu dowiesz się:
- czym jest łuszczyca plackowata,
- jakie są przyczyny i objawy łuszczycy plackowatej,
- jak wygląda schemat leczenia łuszczycy plackowatej.
Dzięki temu artykułowi zrozumiesz, że łuszczyca plackowata to wyzwanie medyczne, które wymaga holistycznego podejścia do pacjenta. Choć jej widoczne objawy mogą wpływać negatywnie na samopoczucie i kondycję psychiczną, współczesna dermatologia dysponuje metodami i lekami na skuteczną ich kontrolę. Odpowiednia diagnostyka, wczesne wdrożenie terapii oraz edukacja w zakresie stylu życia są kluczowe dla zachowania dobrej jakości funkcjonowania.
Czym jest łuszczyca plackowata?
Łuszczyca plackowata, znana w nomenklaturze medycznej jako psoriasis vulgaris, to przewlekła, nawrotowa dermatoza zapalna, która charakteryzuje się występowaniem specyficznych zmian grudkowo-złuszczających na skórze. W zdrowym organizmie proces wymiany komórek naskórka trwa zazwyczaj około miesiąca, jednak u osób dotkniętych tą przypadłością cykl ten zostaje skrócony do zaledwie kilku dni. W wyniku tak gwałtownej proliferacji niedojrzałe keratynocyty gromadzą się na powierzchni ciała, tworząc zrogowaciałe warstwy o charakterystycznym srebrzystym zabarwieniu.
Warto podkreślić, że łuszczyca plackowata nie ogranicza się jedynie do warstwy zewnętrznej organizmu. Choć zmiany skórne są najbardziej widoczne, choroba ta koreluje z szeregiem zaburzeń metabolicznych oraz zwiększonym ryzykiem wystąpienia schorzeń sercowo-naczyniowych. Łuszczyca wiąże się także ze zwiększonym ryzykiem zespołu metabolicznego, otyłości, cukrzycy typu 2 oraz zaburzeń psychicznych, w tym depresji.
Przyczyny łuszczycy plackowatej
Etiologia tego schorzenia jest wieloczynnikowa i do dziś stanowi przedmiot intensywnych badań naukowych. Obecnie przeważa pogląd, że łuszczyca plackowata rozwija się na skutek splotu uwarunkowań genetycznych, immunologicznych oraz czynników środowiskowych.
- Podłoże genetyczne: dziedziczenie odgrywa istotną rolę w predyspozycji do wystąpienia objawów. Badania wskazują na obecność specyficznych antygenów zgodności tkankowej (HLA), które zwiększają prawdopodobieństwo manifestacji choroby u potomstwa osób chorych.
- Mechanizmy immunologiczne: kluczowym elementem jest nadaktywność limfocytów T, które zamiast chronić organizm przed patogenami, zaczynają stymulować komórki naskórka do nienaturalnie szybkiego podziału. Wytwarzane przy tym cytokiny prozapalne podtrzymują stan zapalny w tkankach.
- Czynniki wyzwalające: aby predyspozycja genetyczna przekształciła się w pełnoobjawowy stan chorobowy, często niezbędny jest bodziec zewnętrzny. Do najczęstszych zapalników zaliczamy:
- przewlekły stres i silne wstrząsy emocjonalne,
- infekcje bakteryjne (np. angina) oraz wirusowe,
- uszkodzenia mechaniczne skóry (tzw. objaw Koebnera),
- nadużywanie alkoholu i palenie tytoniu,
- niektóre grupy leków, w tym beta-blokery czy preparaty litu.
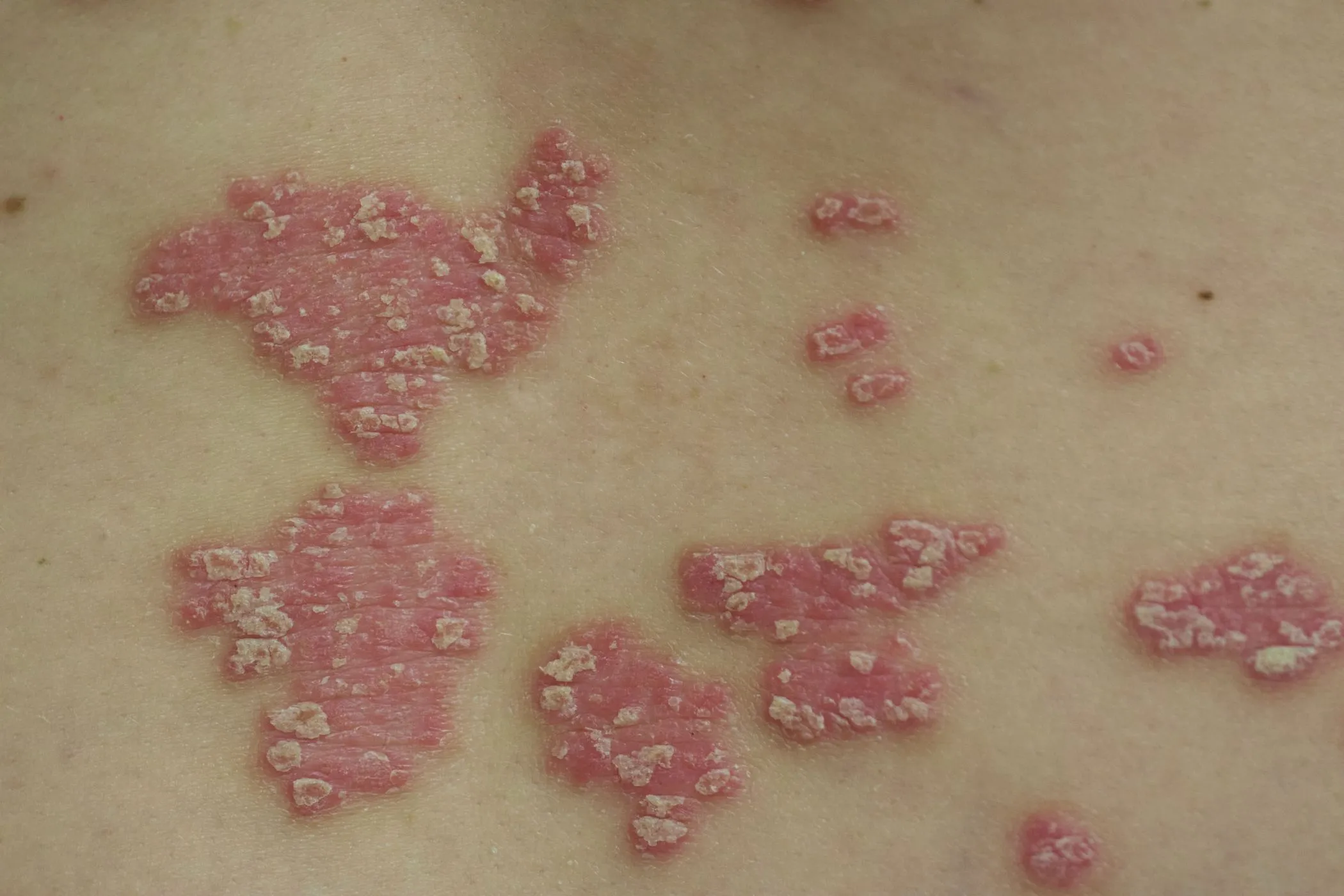
Objawy łuszczycy plackowatej
Symptomatologia tej jednostki chorobowej jest dość charakterystyczna, co zazwyczaj pozwala na szybkie postawienie diagnozy.
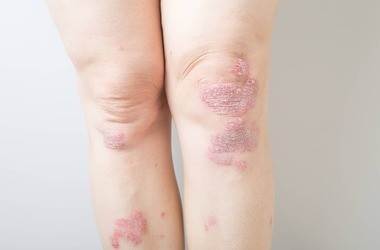
Zmiany najczęściej lokalizują się w miejscach narażonych na ucisk i tarcie, takich jak łokcie, kolana oraz okolica lędźwiowo-krzyżowa.
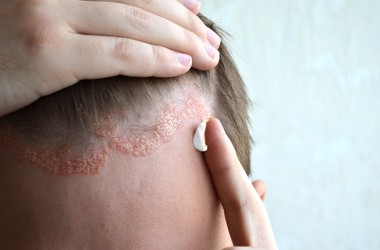
Często spotykana jest także łuszczyca plackowata owłosionej skóry głowy, która bywa mylona z nasilonym łupieżem. Pacjenci skarżą się na uporczywy świąd, pieczenie, a w skrajnych przypadkach pękanie skóry, co prowadzi do bolesnych krwawień.
Specyficznymi zjawiskami towarzyszącymi są:
- objaw świecy stearynowej: po zadrapaniu łuski powierzchnia zmiany staje się błyszcząca, przypominając kroplę stearyny,
- objaw Auspitza: punktowe krwawienie pojawiające się po całkowitym usunięciu łuski, wynikające z uszkodzenia powierzchownych naczyń krwionośnych.
|
|
|
Szczególnie trudnym wyzwaniem diagnostycznym i terapeutycznym jest łuszczyca plackowata u dzieci. U najmłodszych pacjentów wykwity mogą być subtelniejsze, często lokalizują się w fałdach skórnych lub w okolicach pieluszkowych, co wymaga od dermatologa szczególnej czujności, aby nie pomylić schorzenia z atopowym zapaleniem skóry.
Jak wygląda diagnostyka łuszczycy plackowatej?
Proces rozpoznawczy w większości przypadków opiera się na wnikliwym badaniu przedmiotowym i podmiotowym przeprowadzonym przez lekarza dermatologa. Specjalista ocenia:
- morfologię zmian,
- rozmieszczenie zmian,
- stopień nasilenia procesów złuszczania.
Wywiad lekarski koncentruje się na występowaniu chorób w rodzinie oraz identyfikacji ewentualnych czynników, które mogły sprowokować rzut choroby.
W sytuacjach niejednoznacznych, gdy obraz kliniczny nie jest w pełni klarowny, konieczne może być pobranie wycinka skóry do badania histopatologicznego. Analiza mikroskopowa pozwala wówczas definitywnie potwierdzić obecność cech charakterystycznych dla łuszczycy, takich jak wydłużenie sopli naskórkowych czy obecność mikroropni Munro.
Metody leczenia łuszczycy plackowatej
Ze względu na przewlekły charakter schorzenia, leczenie łuszczycy plackowatej jest procesem długotrwałym i wymagającym ścisłej współpracy pacjenta z lekarzem. Celem terapii jest osiągnięcie jak najdłuższej remisji oraz poprawa komfortu życia chorego. Dobór metod zależy od stopnia zajęcia powierzchni ciała oraz ogólnego stanu zdrowia pacjenta. W ocenie nasilenia choroby stosuje się wskaźniki takie jak PASI, BSA oraz DLQI, które pomagają dobrać optymalną strategię leczenia. PASI-ocenia nasilenie zmian (rumień, naciek, łuszczenie), BSA- określa procent powierzchni ciała pokrytej zmianami, przy czym 1% to w przybliżeniu obszar dłoni pacjenta; DLQI-kwestionariusz obejmujący 10 pytań, mierzący jak choroba wpływa na codzienne życie, pracę i psychikę.
Leczenie miejscowe
Stanowi fundament leczenia w postaciach łagodnych. Polega na stosowaniu preparatów bezpośrednio na zmienione miejsca. Wykorzystuje się:
- leki keratolityczne (np. z kwasem salicylowym), które mają za zadanie usunąć nagromadzone łuski,
- glikokortykosteroidy o działaniu przeciwzapalnym,
- pochodne witaminy D3, które regulują procesy podziału komórkowego,
- inhibitory kalcyneuryny, szczególnie pomocne w obrębie delikatnych partii ciała.
Fototerapia i fotochemioterapia
Wykorzystanie promieniowania UV (UVA lub UVB) pozwala na zahamowanie nadmiernej proliferacji naskórka i wyciszenie odczynu zapalnego. Jest to metoda wysoko ceniona za skuteczność, zwłaszcza w przypadkach opornych na leczenie preparatami zewnętrznymi.
Leczenie ogólnoustrojowe
W ciężkich postaciach choroby niezbędne staje się włączenie leków doustnych lub iniekcyjnych. Leczenie łuszczycy plackowatej systemowe obejmuje podawanie metotreksatu, cyklosporyny czy acytretyny. Największym przełomem ostatnich lat są leki biologiczne – inhibitory TNF-α (adalimumab), inhibitory IL-17 (sekukinumab, iksekizumab) i inhibitory IL-23 (guselkumab, risankizumab), które celują w konkretne cząsteczki układu odpornościowego odpowiedzialne za proces zapalny. W leczeniu stosuje się również inhibitor fosfodiestrazy – apremilast oraz inhibitor kinazy tyrozynowej – deucravacitinib.
Należy pamiętać, że łuszczyca plackowata u dzieci wymaga odmiennego podejścia terapeutycznego. U najmłodszych unika się agresywnych metod systemowych na rzecz bezpiecznych emolientów i łagodnych środków miejscowych, dbając jednocześnie o aspekt psychologiczny rozwoju dziecka w cieniu choroby. W cięższych przypadkach natomiat również u dzieci stosuje się leczenie systemowe, w tym metotreksat oraz wybrane leki biologiczne, zgodnie z aktualnymi wytycznymi.
Łuszczyca plackowata – najczęściej zadawane pytania
Czy da się trwale pozbyć się łuszczycy plackowatej?
Zgodnie z obecnym stanem wiedzy medycznej, całkowite i definitywne wyleczenie łuszczycy nie jest możliwe, gdyż posiada ona podłoże genetyczne. Niemniej jednak, nowoczesne leczenie łuszczycy plackowatej pozwala na uzyskanie wieloletnich okresów bezobjawowych, które pacjenci często określają mianem „zaleczenia”. Kluczem jest systematyczność i unikanie czynników prowokujących nawroty.
Czego nie wolno robić przy łuszczycy plackowatej?
Pacjenci powinni unikać przede wszystkim agresywnego drapania i mechanicznego usuwania łusek, gdyż prowadzi to do nasilenia stanu zapalnego i powstawania nowych zmian. Niewskazane jest stosowanie silnie wysuszających mydeł oraz ubrań z szorstkich, syntetycznych tkanin. Należy również rygorystycznie wystrzegać się używek, takich jak papierosy i alkohol, które znacząco osłabiają efektywność terapii farmakologicznej.
Czy łuszczyca plackowata jest zaraźliwa?
To jedno z najczęstszych i najbardziej krzywdzących przekonań. Łuszczyca plackowata nie jest chorobą zakaźną. Nie można się nią zarazić poprzez kontakt fizyczny, wspólne używanie przedmiotów codziennego użytku czy przebywanie w tej samej przestrzeni z osobą chorą. Jest to schorzenie wynikające z błędnej reakcji własnego układu odpornościowego, a nie z obecności drobnoustrojów przenoszonych między ludźmi.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty