Cukrzyca typu 2 – przyczyny, objawy, leczenie, powikłania, profilaktyka
Cukrzyca typu 2 (insulinoniezależna) to najczęstszy typ cukrzycy. Stanowi prawie 90% wszystkich ogółu chorych. Jak rozpoznać cukrzycę typu drugiego? Jakie daje objawy i w jakich sposób należy ją leczyć? W jaki sposób można się przed nią ustrzec?
- Przyczyny i czynniki ryzyka cukrzycy typu 2
- Cukrzyca typu 2 – objawy
- Diagnostyka cukrzycy typu 2
- Leczenie cukrzycy typu 2 – jakie leki?
- Żywienie w cukrzycy typu 2
- Zioła na cukrzycę typu 2
- Powikłania cukrzycy typu 2
- Profilaktyka cukrzycy 2
Przyczyny i czynniki ryzyka cukrzycy typu 2
Cukrzyca typu 2 to najczęstsza postać cukrzycy. Cukrzyca typu drugiego jest chorobą metaboliczną, spowodowaną opornością tkanek na działanie insuliny. Decydującą rolę odgrywają czynniki środowiskowe (otyłość brzuszna i mała aktywność fizyczna), mniejszą zaś czynniki genetyczne (dziedziczenie wielogenowe).
Odporność na insulinę w cukrzycy typu II
Oporność na insulinę to taki stan, w którym insulina jest wydzielana przez trzustkę, ale nie działa w tkankach obwodowych, nie robi tego, co do niej należy (m.in. wprowadzenie glukozy do komórki). Efektem jest wysoki poziom cukru we krwi. W odpowiedzi na to trzustka wydziela więcej insuliny i po pewnym czasie się wyczerpuje (trzustka nie odróżnia, czy insuliny nie ma, czy insulina nie działa – widzi tylko brak efektu jej działania).
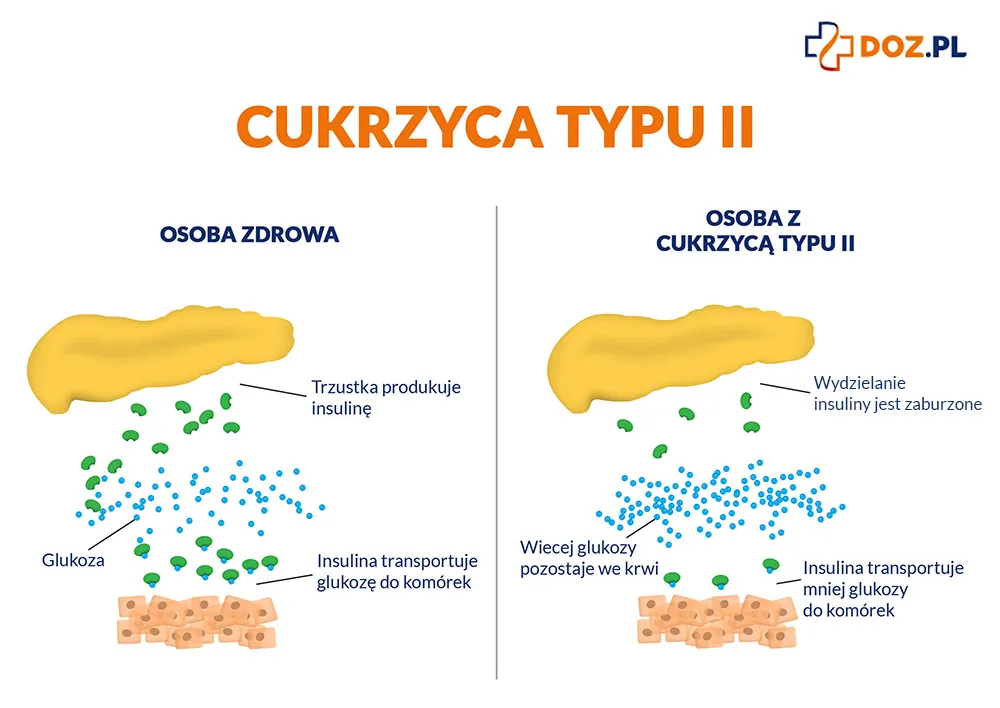
Oporność na insulinę jest wprost proporcjonalna do ilości tkanki tłuszczowej zlokalizowanej na brzuchu (trzewnej). Nadmiar hormonów peptydowych (adiponektyna, rezystyna, leptyna) oraz wolnych kwasów tłuszczowych uwalnianych przez nią jest przyczyną insulinooporności – w mięśniach powoduje zahamowanie glikolizy (zużycia glukozy), a w wątrobie przyczynia się do nasilenia glukoneogenezy (wytwarzania glukozy), a to wymaga kompensacyjnego wydzielania insuliny przez komórki β i może prowadzić do stopniowego wyczerpania jej rezerw i coraz większej hiperglikemii.
Cukrzyca typu 2 a nadwaga
Choroba dotyczy najczęściej osób dorosłych z nadwagą i otyłością, ale także coraz częściej dzieci z tym problemem (cukrzyca typu MODY). Wynika z insulinooporności, poprzedza ją stan przedcukrzycowy i te dwa zaburzenia są możliwe do cofnięcia pod warunkiem zmiany stylu życia i redukcji masy ciała do prawidłowej. Niestety, w momencie, kiedy już dojdzie do rozwoju cukrzycy typu 2, choroba staje się nieodwracalna.
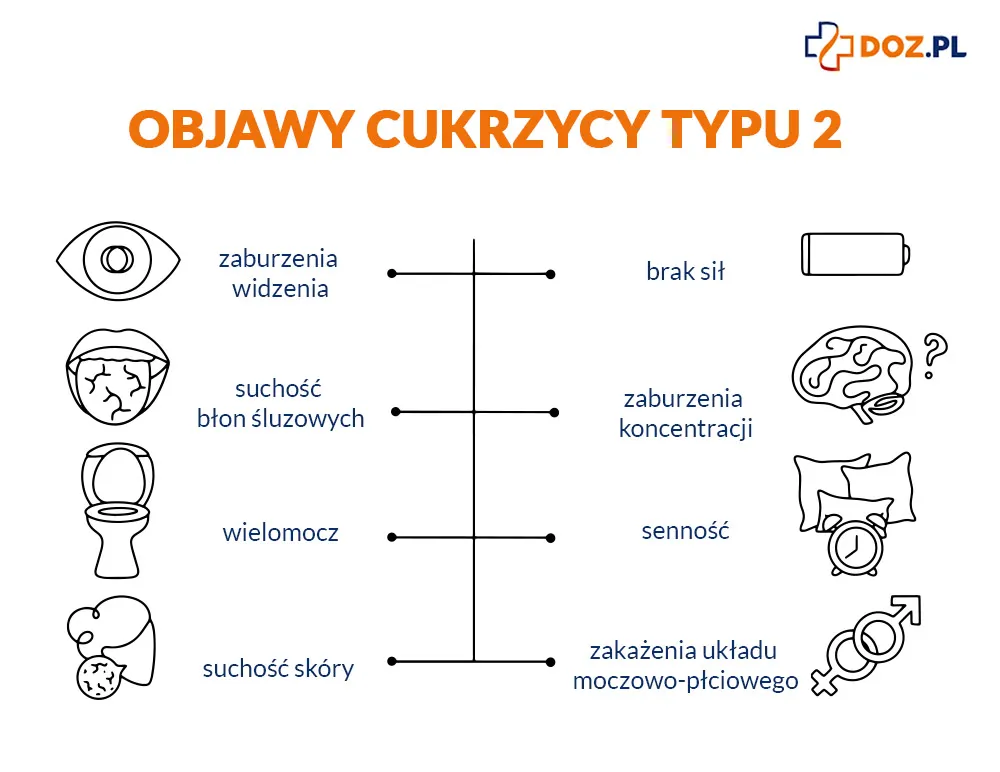
Cukrzyca typu 2 – objawy
Typowe objawy cukrzycy typu 2 pojawiają się znacznie rzadziej niż w cukrzycy typu 1. Ponad połowa przypadków przebiega bezobjawowo i chorobę wykrywa się przypadkowo w badaniach przesiewowych. Nieleczona jednak sprzyja rozwojowi przewlekłych powikłań, tak więc jej rozpoznanie jest niezwykle ważne. U niektórych osób występują:
- wielomocz (poliuria),
- wzmożone pragnienie,
- cechy odwodnienia, zazwyczaj umiarkowanie nasilone (zmniejszenie elastyczności, skóry, suchość skóry i błon śluzowych),
- objawy skórne takie jak: nadmierne rogowacenie i pękanie skóry, świąd,
- osłabienie i senność spowodowane odwodnieniem,
- bóle głowy, zaburzenia koncentracji,
- kwasica i śpiączka,
- skłonność do ropnych zakażeń skóry,
- zakażenia układu moczowo-płciowego,
- zaburzenia widzenia (rozmyte, niewyraźne, wynika z zaburzeń uwodnienia soczewki i jest przemijające),
- często pierwszym objawem nierozpoznanej cukrzycy bywa zawał lub udar,
- otyłość, najczęściej typu brzusznego dotyczy większości chorych,
- przewlekłe zapalenie przyzębia,
- często nadciśnienie tętnicze i zaburzenia lipidowe.
Diagnostyka cukrzycy typu 2
Wiele przypadków cukrzycy typu drugiego przebiega bezobjawowo, dlatego zaleca się wykonywanie badań przesiewowych co 3 lata u wszystkich osób w wieku ≥45 lat oraz co rok w grupach zwiększonego ryzyka wystąpienia cukrzycy typu 2 (nadwaga lub otyłość tzn. BMI ≥25 kg/m2 lub obwód w talii >80 cm u kobiet i >94 cm u mężczyzn), cukrzyca występująca w rodzinie, mała aktywność fizyczna, uprzednio stwierdzony stan przedcukrzycowy, przebyta cukrzyca ciążowa, urodzenie dziecka o masie ciała >4 kg, nadciśnienie tętnicze (≥140/90 mm Hg), stężenie cholesterolu HDL <1,0 mmol/l (40 mg/dl) lub triglicerydów >1,7 mmol/l (150 mg/dl), zespół policystycznych jajników, mukowiscydoza.
Nie powinno się przeprowadzać diagnostyki cukrzycy podczas ostrej fazy innej choroby (zakażenia, udaru, ostrego zespołu wieńcowego), bezpośrednio po urazie lub zabiegu operacyjnym ani w trakcie stosowania leków mogących zwiększać glikemię (glikokortykosteroidy, diuretyki tiazydowe, niektóre β-blokery).
Cukrzycę rozpoznaje się na podstawie oznaczenia z osocza krwi żylnej:
- przygodnej glikemii ≥11,1 mmol/l (200 mg/dl) z typowymi objawami,
- przygodnej glikemii ≥11,1 mmol/l (200 mg/dl) bez typowych objawów i jednokrotnie (innego dnia) glikemii na czczo ≥7,0 mmol/l (126 mg/dl), dwukrotnie oznaczonej w różnych dniach glikemii na czczo ≥7,0 mmol/l (126 mg/dl),
- glikemii w 120 minucie doustnego testu obciążenia glukozą (OGTT) ≥11,1 mmol/l (200 mg/dl).
Leczenie cukrzycy typu 2 – jakie leki?
Leczenie cukrzycy typu drugiego obejmuje:
- stałą edukację pacjentów,
- leczenie niefarmakologiczne – zdrowy styl życia, obejmujący dietę, regularną aktywność fizyczną, redukcję masy ciała, unikanie picia alkoholu, niepalenie papierosów, a także samokontrolę,
- leczenie farmakologiczne – doustne leki hipoglikemizujące i/lub insulina (ludzka lub analogowa), leki z grupy GLP-1,
- jednoczesne leczenie nadciśnienia tętniczego i zaburzeń gospodarki lipidowej
- leczenie powikłań cukrzycy.
Odnośnie leczenia farmakologicznego poza metforminą, która jest lekiem pierwszego wyboru w leczeniu cukrzycy typu 2 (poprawia wrażliwość na insulinę), wybór dalszej terapii zależy od tego, czy u pacjenta występuje jawna klinicznie choroba sercowo-naczyniowa lub przewlekła choroba nerek. Jeśli nie rozpoznano żadnej z nich, to przy podejmowaniu decyzji o wyborze dołączanego do metforminy drugiego leku przeciwcukrzycowego należy uwzględnić cechy danego pacjenta oraz jego preferencje, profil bezpieczeństwa, tolerancję, skuteczność, łatwość stosowania, koszt leczenia i aktualnie dominujący mechanizm patogenetyczny (jeszcze tylko insulinooporność czy już dodatkowe upośledzenie wydzielania insuliny).
Wysiłek fizyczny i dieta są niezbędnymi składowymi leczenia cukrzycy typu drugiego; ruch powinien być regularny i dostosowany do możliwości chorego, podejmowany minimum 2–3 razy w tygodniu, a najlepiej codziennie.
Żywienie w cukrzycy typu 2
Dieta jest bardzo ważnym elementem leczenia cukrzycy. Wszystkich chorych na cukrzycę powinno się szkolić w zakresie zasad prawidłowego żywienia, a szczegółowe zalecenia dietetyczne trzeba dostosowywać do potrzeb, chorób współistniejących i preferencji indywidualnych każdego pacjenta.
Najważniejsze zasady żywienia w cukrzycy typu 2:
1. Regularne, częste, ale mniejsze i urozmaicone posiłki o stałych porach. Przy leczeniu lekami doustnymi wystarczą 3 posiłki dziennie. Przy leczeniu insuliną podawaną w mieszankach dwa razy na dobę, a tym bardziej insuliną podawaną w 4–5 wstrzyknięciach wymagane jest najczęściej 5–6 posiłków dziennie. Największą swobodę w spożywaniu posiłków daje osobista pompa insulinowa, pod warunkiem właściwego dostosowywania dawki insuliny do zapotrzebowania.
2. Odpowiednia podaż kalorii ma zapewnić utrzymanie należnej masy ciała lub stopniową redukcję masy ciała u osób z otyłością lub nadwagą (redukcja nie powinna jednak przekraczać 2 kg/tydzień). Ubytek masy ciała o ≥5% wiąże się z poprawą kontroli cukrzycy. Podaż energii zależy od trybu życia i od należnej masy ciała. Powinno się przestrzegać zbliżonej kaloryczności posiłków każdego dnia (chyba że jest pompa insulinowa lub intensywna, funkcjonalna insulinoterapia – wówczas na bieżąco podejmowana jest decyzja o wielkości posiłku i odpowiedniej ilości insuliny do niego).
3. Ważny jest skład jakościowy diety. Główne źródło węglowodanów powinny stanowić pełnoziarniste produkty zbożowe, zwłaszcza o niskim indeksie glikemicznym (pieczywo pełnoziarniste, makaron pełnoziarnisty, ryż brązowy, płatki owsiane, gruboziarniste kasze). Należy zwiększyć spożycie warzyw (szczególnie surowych), które są dobrym źródłem błonnika pokarmowego i składników o działaniu antyoksydacyjnym. Z owoców najniższy indeks glikemiczny mają owoce jagodowe, najwyższy banany i winogrona. Należy ograniczyć spożycie mięsa (szczególnie czerwonego) i wybierać inne źródła białka np. nasiona roślin strączkowych, ryby, jaja.
Wskazane jest gotowanie, gotowanie na parze, duszenie bez wcześniejszego obsmażania, pieczenie w folii lub rękawie termicznym.
Należy ograniczyć spożycie tłuszczów zwierzęcych, soli, unikać słodyczy, alkoholu i pić przynajmniej 1,5 l wody dziennie.
Sprawdź informacje o wycofanej partii Ozempicu
Zioła na cukrzycę typu 2
Leczenie ziołami w cukrzycy typu II może być jedynie postepowaniem wspomagającym leczenie farmakologiczne. Wiele surowców zielarskich ma działanie łagodnie obniżające poziom cukru we krwi. Są to:
- liście morwy białej – obniża poziom glukozy we krwi dzięki opóźnieniu rozkładu węglowodanów złożonych, przyjmowanych z pożywieniem oraz zmniejszeniu wchłaniania węglowodanów w jelitach;
- owocnia fasoli – zmniejsza rozpad insuliny, czasem zwana „roślinną insuliną” – w żadnym jednak wypadku nie zastępuje tego hormonu.;
- owoc jałowca – działa dzięki zwiększeniu resorpcji glukozy do tkanek obwodowych przy niezmiennym wydzielaniu insuliny;
- gorzki melon – zawiera peptyd zbliżony działaniem do insuliny, być może wpływa też w jakiś sposób na komórki beta trzustki;
- ziele rutwicy – zawiera inhibitory glukagonu, który wpływa na uwalnianie glukozy z glikogenu (magazyny glukozy);
- kozieradka pospolita – zwiększa wrażliwość tkanek na insulinę;
- gurmar – znany też jako "niszczyciel cukru", blokuje wchłanianie glukozy z jelit, zapobiega odkładaniu się tłuszczu w wątrobie, obniża wagę ciała;
- cynamon – może spowalniać opróżnianie żołądka i obniżać poziom glukozy po posiłku;
- berberyna – wspomaga komórkowy wychwyt glukozy z krwi, obniża jej poziom i zmniejsza oporność insulinową, może też pomagać we wzmacnianiu trzustkowych komórek beta oraz w zapobieganiu nadmiernej produkcji glukozy;
- czarne jagody – wywołują wyraźną poprawę odpowiedzi glikemicznej wraz z obniżeniem poposiłkowych poziomów zarówno glukozy, jak i insuliny;
- zielona herbata – może poprawiać tolerancję glukozy, obniżać jej produkcję i nadmierne wydzielanie w wątrobie, a także poprawiać wchłanianie;
- kurkumina – poprawia funkcjonowanie trzustkowych komórek beta, a także obniża glukozę i oporność insulinową, jej wchłanianie zwiększa się po zmieszaniu z czarnym pieprzem;
- przepękla ogórkowata (odmiana melona) – poprawia tolerancję glukozy;
- bazylia azjatycka – obniża poziom glukozy na czczo i po posiłku.
Powikłania cukrzycy typu 2
Do przewlekłych powikłań cukrzycy należą:
- nefropatia cukrzycowa, prowadząca do niewydolności nerek,
- powikłania oczne – głównie retinopatia cukrzycowa, prowadząca do ślepoty, jaskra i zaćma,
- neuropatia cukrzycowa – obwodowa i autonomiczna,
- powikłania makroangiopatyczne – związane głównie z przyśpieszonym rozwojem miażdżycy, charakteryzującej się jej rozwojem w młodszym wieku, rozsianymi zmianami w tętnicach o mniejszym kalibrze, upośledzeniem powstawania krążenia obocznego, bezbolesnym przebiegiem zawału serca. Poza zawałem serca, miażdżyca może prowadzić do udaru mózgu oraz niedokrwienia kończyn dolnych, nawet ich amputacji,
- zespół stopy cukrzycowej – wskutek zmian mikro- i makroangiopatycznych oraz neuropatii,
- powikłania kostne, stawowe i skórne.
Profilaktyka cukrzycy 2
Czy można zapobiec cukrzycy typu 2? U osób z dużym ryzykiem wystąpienia choroby powinna być przeprowadzona stale powtarzana edukacja dotycząca zdrowego stylu życia – zmiany diety i zwiększenia aktywności fizycznej, służące zmniejszeniu masy ciała.
Wystarczy 10 tysięcy kroków dziennie i 30 minut ruchu prawie każdego dnia w tygodniu (przynajmniej 5 dni), aby nie tylko zredukować masę ciała, poprawić ogólną kondycję, wydłużyć swoje życie, ale także zapobiec wystąpieniu cukrzycy lub znacznie odwlec w czasie jej wystąpienie. Ruch może zastąpić wiele leków, jednak żaden lek nie zastąpi ruchu.
W profilaktyce cukrzycy należy tez uwzględnić coroczne badania. Każda osoba powyżej 45. roku życia powinna mieć oznaczony poziom glukozy na czczo minimum raz na 3 lata. U osób z czynnikami ryzyka (nadwaga, otyłość, cukrzyca w rodzinie, po przebytej cukrzycy ciążowej, u kobiet, które urodziły dziecko o wadze powyżej 4 kg, nadciśnienie tętnicze, zaburzenia lipidowe, choroby układu sercowo-naczyniowego) badanie poziomu cukru na czczo powinno być wykonywane profilaktycznie raz w roku.
U osób w stanie przedcukrzycowym i u kobiet po przebytej cukrzycy ciążowej poza wyżej wymienionymi zaleceniami można rozważyć leczenie doustne metfor miną.





 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty