Badanie poziomu cukru we krwi – normy. O czym świadczy podwyższony i niski poziom glukozy?
Oznaczenie stężenia glukozy we krwi pozwala sprawdzić, czy mieści się ono w zakresie prawidłowych wartości, a tym samym ocenić, czy u pacjenta nie występuje stan przedcukrzycowy lub cukrzyca. Badanie poziomu cukru wykonuje się zarówno przesiewowo – także u pacjentek ciężarnych – jak i w celu monitorowania stężenia glukozy we krwi w przebiegu terapii cukrzycy.
- Czym jest badanie poziomu glukozy we krwi i kiedy należy je wykonać?
- Jaki jest prawidłowy poziom cukru we krwi? Normy cukru 2025 na czczo i po posiłku
- Poziom cukru we krwi a cukrzyca – diagnostyka i objawy
- Glikemia w ciąży – dlaczego monitoring cukru jest tak ważny? Normy cukru w ciąży 2025
Czym jest badanie poziomu glukozy we krwi i kiedy należy je wykonać?
Glukoza (potocznie cukier) stanowi podstawowe źródło energii dla wszystkich komórek organizmu człowieka, w tym jego mózgu i układu nerwowego. Pozyskiwana jest z pożywienia – głównie z bogatych w węglowodany produktów mącznych, warzyw i owoców. Za gospodarkę glukozową w organizmie odpowiada przede wszystkim insulina, która jest hormonem wytwarzanym przez trzustkę. Dzięki prawidłowemu działaniu insuliny nadmiar glukozy magazynowany jest w wątrobie w postaci glikogenu oraz przedostaje się do wnętrza komórek, gdzie zachodzi jej dalszy metabolizm. W przypadku gdy poziom glukozy we krwi ulega nadmiernemu obniżeniu, do gry wchodzi kolejny hormon wydzielany przez trzustkę, czyli glukagon. Glukagon odpowiada za uwolnienie zapasów glukozy z hepatocytów, w których jest magazynowana w postaci glikogenu.
Badanie poziomu cukru we krwi najlepiej wykonywać raz do roku w ramach badań profilaktycznych – jeśli nie jest to możliwe, osoby spoza grup podwyższonego ryzyka wystąpienia cukrzycy powinny badać się nie rzadziej niż co 3 lata. Szczególną uwagę na oznaczanie poziomu glukozy raz w roku powinni zwrócić pacjenci ze współistniejącymi chorobami metabolicznymi (np. mukowiscydozą), z nadciśnieniem tętniczym i innymi zaburzeniami układu krążenia czy zaburzeniami gospodarki lipidowej, pacjenci po 45. roku życia lub młodsi, ale z nadwagą bądź otyłością i wykazujący niską aktywność fizyczną, a także pacjenci z przypadkami cukrzycy w bliskiej rodzinie, jeśli występuje u nich co najmniej jeden dodatkowy czynnik podwyższonego ryzyka cukrzycy. Kobiety ciężarne, u których w pierwszym trymestrze nie rozpoznano cukrzycy w badaniu przesiewowym, pomiędzy 24. a 28. tygodniem ciąży powinny wykonać test OGTT (doustny test tolerancji glukozy). Również pacjentki, które w poprzednich ciążach przebyły cukrzycę ciążową lub urodziły dziecko o wadze urodzeniowej przekraczającej 4 kg, powinny regularnie oznaczać poziom cukru w trakcie ciąży.
Jaki jest prawidłowy poziom cukru we krwi? Normy cukru 2025 na czczo i po posiłku
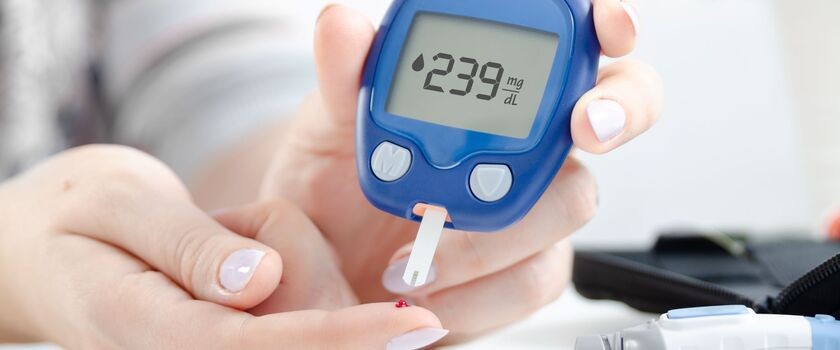
W przypadku dzieci, młodzieży oraz dorosłych mężczyzn i kobiet (niebędących aktualnie w ciąży) przyjmuje się, że poziom glukozy we krwi na czczo powinien mieścić się w zakresie 60-99 mg/dL (3,4-5,5 mmol/L).
Cukrzycę można rozpoznać także u pacjentów, u których przy dwukrotnym oznaczeniu poziomu cukru we krwi na czczo wynik badania przekracza 126 mg/dL (7,0 mmol/L) lub przy jednokrotnym oznaczeniu glikemii przygodnej wynosi powyżej 200 mg/dL (11,1 mmol/L) i towarzyszą mu kliniczne objawy hiperglikemii.
Stężenie glukozy we krwi zależne jest od tego, czy mierzy się je na czczo, czy przygodnie, tj. po posiłku. Fizjologicznie poziom glukozy wzrasta już nawet po 10 minutach od rozpoczęcia posiłku, a maksymalny poziom osiąga po ok. godzinie od rozpoczęcia posiłku bogatego w węglowodany. U zdrowych osób stężenie glukozy po godzinie nie powinno przekraczać poziomu 180 mg/dL, a po dwóch godzinach – 140 mg/dL. Poziom glukozy wraca do normy po około 2-3 godzinach od rozpoczęcia posiłku.
Co oznacza niski poziom cukru we krwi?
Hipoglikemia, czyli obniżony poziom glukozy, występuje m.in. u pacjentów z niewydolnością nadnerczy, niedoczynnością tarczycy lub przysadki mózgowej, z poważnymi infekcjami, chorobami wątroby, nerek, serca, z nowotworami wytwarzającymi insulinę i u osób z chorobą alkoholową. Również pacjenci stosujący zbyt duże dawki insuliny, sterydów anabolicznych lub innych leków obniżających poziom glukozy narażeni są na wystąpienie hipoglikemii. U pacjentów ze zbyt niskim poziomem cukru we krwi dochodzi do poważnych objawów ze strony układu nerwowego, włącznie ze śpiączką lub nawet śmiercią.
Co oznacza wysoki poziom cukru we krwi?
Podwyższony poziom glukozy na czczo występuje zwykle u pacjentów z rozpoznaniem stanu przedcukrzycowego (100-125 mg/dL) lub cukrzycy (>126 mg/dL). Wzrost stężenia cukru we krwi występuje również u pacjentów przeżywających duży, nagły stres, wstrząs, zawał serca lub udar czy zabieg chirurgiczny, a także u chorych z akromegalią, zespołem Cushinga, przewlekłymi chorobami nerek, tarczycy i trzustki. Stężenie glukozy może też wzrastać u pacjentów przyjmujących niektóre leki, np. kortykosteroidy, antydepresanty, leki diuretyczne i hormonalne, lit, epinefrynę bądź salicylany.
Jak wygląda procedura badania poziomu cukru we krwi?
Poziom cukru oznacza się w laboratorium z próbki krwi pobranej z żyły łokciowej.
Jak się przygotować do badania poziomu cukru we krwi?
Przed wykonaniem badania pacjent powinien wstrzymać się od jedzenia i picia napojów innych niż niewielkie ilości czystej, niegazowanej wody przez co najmniej 8 do 12 godzin. Na badanie należy stawić się w punkcie pobrań laboratorium w godzinach porannych (7:00-8:00). Pacjent powinien być po odpowiednim odpoczynku nocnym i po co najmniej 3 dniach stosowania zwykłej diety bez ograniczenia węglowodanów.
Ile kosztuje badanie stężenia glukozy we krwi? Czy jest refundowane przez NFZ?
Skierowanie na bezpłatne badanie poziomu glukozy we krwi może wystawić pacjentowi lekarz podstawowej opieki zdrowotnej lub lekarz specjalista, np. diabetolog, ginekolog czy endokrynolog. W przypadku pacjentek ciężarnych doustny test obciążenia glukozą jest badaniem refundowanym, opisanym w rozporządzeniu Ministra Zdrowia w sprawie standardu organizacyjnego opieki okołoporodowej. Oznacza to, że z mocy prawa wykonanie testu jest nie tylko obowiązkowe, ale także przysługuje każdej ciężarnej kobiecie objętej opieką ginekologiczno-położniczą w ramach NFZ w okresie pomiędzy 24. a 28. tygodniem ciąży.
Jeśli pacjent sam będzie chciał ponieść koszty badania poziomu glukozy, powinien zgłosić się do wybranego przez siebie punktu pobrań laboratorium. Za badanie zapłaci wówczas pomiędzy 12 zł a 25 zł, zależnie od lokalizacji laboratorium. Na wynik badania oczekuje się nie dłużej niż 1 dzień roboczy.
Poziom cukru we krwi a cukrzyca – diagnostyka i objawy
Najczęstszą przyczyną zaburzeń stężenia glukozy we krwi jest cukrzyca, czuli choroba związana z niedostateczną podażą lub produkcją insuliny i/lub opornością komórek na działanie tego hormonu. Cukrzyca typu I ma charakter choroby autoimmunologicznej, związanej z występowaniem autoprzeciwciał i dotyczy pacjentów, których trzustka nie wytwarza insuliny wcale lub nie produkuje jej w odpowiedniej ilości. Cukrzyca typu 2 rozwija się u pacjentów z opornością na działanie insuliny lub wytwarzających jej niewystarczającą ilość.
Do objawów związanych z podwyższonym poziomem cukru we krwi, wskazujących na możliwość wystąpienia u pacjenta cukrzycy, należą m.in.: przewlekłe zmęczenie, nawracające i trudne do wyleczenia infekcje, trudności z gojeniem ran, nadmierne pragnienie i bardzo częste oddawanie moczu, nieostre widzenie, niekiedy chudnięcie. Często zdarza się jednak tak, że nawet u pacjentów z grup ryzyka dopiero przesiewowe badanie poziomu cukru wskazuje na cukrzycę, ponieważ u większości chorych nie pojawiają się objawy hiperglikemii, czyli podwyższonego poziomu glukozy.
Glikemia w ciąży – dlaczego monitoring cukru jest tak ważny? Normy cukru w ciąży 2025
U niektórych kobiet występuje cukrzyca ciążowa, czyli hiperglikemia lub nieprawidłowa tolerancja glukozy, która pojawia się w czasie ciąży. Nieleczona może być przyczyną dużej wagi urodzeniowej i hipoglikemii u noworodka. U kobiet, u których wystąpiła cukrzyca ciążowa, może także dojść do rozwoju cukrzycy już po porodzie. Badania przesiewowe w kierunku cukrzycy ciążowej wykonuje się zwykle pomiędzy 24. a 28. tygodniem ciąży, o ile u pacjentki w poprzedniej ciąży nie wystąpiła cukrzyca ciążowa lub pacjentka nie choruje na zdiagnozowaną wcześniej cukrzycę typu 1 lub typu 2. Za prawidłowy poziom glukozy na czczo u kobiety w ciąży uważa się wartość nieprzekraczającą 92 mg/dL (5,1 mmol/L). W teście OGTT po godzinie od wypicia roztworu 75 g glukozy wartość glikemii nie powinna być wyższa niż 180 mg/dL (10,0 mmol/L), natomiast po dwóch godzinach od obciążenia glukozą poziom cukru we krwi nie powinien przekraczać 153 mg/dL (8,5 mmol/L). Jeśli któraś z wartości poziomu cukru we krwi przekracza przyjęty zakres referencyjny, lekarz kieruje pacjentkę na dodatkowe badania kontrolne oraz konsultację diabetologiczną i traktuje jak osobę z cukrzycą ciążową. Rozpoznanie cukrzycy w czasie ciąży może stanowić podstawę do wdrożenia – w porozumieniu z lekarzem prowadzącym – zmian w diecie i/lub farmakoterapii, obliguje również pacjentkę do częstych pomiarów poziomu cukru we krwi oraz kontroli stanu zdrowia po porodzie.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty