Choroby autoimmunologiczne – rodzaje, przyczyny, rozpoznanie, leczenie chorób z autoagresji
Badania epidemiologiczne wskazują, że na choroby z autoagresji cierpi 3-5% populacji, a częstość ich występowania ciągle wzrasta. Choroby autoimmunologiczne rozwijają się pod wpływem czynników środowiskowych u osób predysponowanych genetycznie. Główną ich przyczyną są zaburzenia tolerancji immunologicznej – organizm nieprawidłowo rozpoznaje własne antygeny. Choroby autoimmunologiczne mogą obejmować pojedyncze narządy lub całe układy. Jakie objawy mogą wskazywać się na rozwijającą się w naszym organizmie chorobę immunologiczną? Czy możemy im zapobiec?
- Choroby autoimmunologiczne – mechanizmy powstawania. Czym jest autoimmunizacja?
- Choroby autoimmunologiczne – rodzaje
- Choroby autoimmunologiczne u dzieci
- Choroby autoimmunologiczne – jakie mogą dawać objawy?
- Choroby autoimmunologiczne – jak się je diagnozuje?
- Choroby autoimmunologiczne – leczenie
- Czy chorobom autoimmunologicznym można zapobiegać?
Choroby autoimmunologiczne – mechanizmy powstawania. Czym jest autoimmunizacja?
Do głównych zadań układu odpornościowego należy ochrona organizmu przed patogenami lub innymi czynnikami szkodliwymi, wykorzystuje on zdolności różnych komórek do selektywnego rozpoznawania zagrożeń i ich eliminacji. Podstawą tego mechanizmu jest zdolność komórek do rozróżniania obcych cząsteczek patogenów od własnych komórek, tkanek czy narządów. Rozpoznanie obcych cząsteczek rozpoczyna złożone procesy zapalne, w których uwalniane są mediatory zapalenia i chemokininy, umożliwiające migracje leukocytów z krwi do tkanek.
Typowymi objawami stanu zapalnego są: zaczerwienienie, opuchlizna, podwyższona temperatura w danym obszarze ciała, ból i zaburzenia funkcjonowania. Jeśli układ odpornościowy efektywnie wyeliminował patogeny, dochodzi do samoistnego wygaszenia odpowiedzi immunologicznej. W chorobach autoimmunologicznych organizmowi nie udaje się całkowicie wygasić przebiegających procesów, przechodzą one w stan przewlekły.
Choroby autoimmunologiczne (autoimmunizacyjne) są obecnie dość częste. Szacuje się, że dotknięte jest nimi 2–8% populacji ludzkiej, z czego przeważającą większość stanowią kobiety. Choroba może rozwinąć się w każdym wieku, choć częstość zdecydowanie wzrasta w przypadku starszych osób.
Choroby autoimmunologiczne – rodzaje
Choroby autoimmunologiczne narządowe – charakterystyka i przykłady
Poniżej scharakteryzowano kilka najczęściej występujących chorób autoimmunologicznych obejmujących określone narządy.
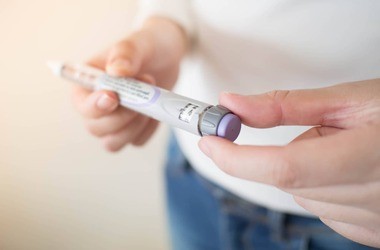
- W cukrzycy typu I dochodzi do zniszczenia komórek β trzustki przez proces autoimmunologiczny. W rozwoju choroby uczestniczą przeciwciała przeciwwyspowe, które mogą pojawić się na wiele miesięcy lub lat przed wystąpieniem objawów choroby. Zniszczenie komórek β wysp trzustkowych prowadzi do bezwzględnego niedoboru insuliny. Choroba ujawnia się u dzieci i młodzieży oraz osób do 30. roku życia. Do typowych objawów cukrzycy typu I należą: wielomocz, wzmożone pragnienie, osłabienie i senność spowodowana odwodnieniem, chudnięcie, kwasica i śpiączka ketonowa. Leczenie cukrzycy typu I polega na stosowaniu insuliny.
- Przewlekłe autoimmunologiczne (limfocytowe) zapalenie tarczycy, zwane popularnie chorobą Hashimoto, to niebolesne zapalenie gruczołu tarczowego związane z produkowanymi przez własny układ odpornościowy przeciwciałami przeciwko tyreoperoksydazie (anty-TPO) i przeciwko tyreoglobulinie (anty-Tg). Dochodzi do nacieków limfocytowych tego narządu, niszczenia komórek pęcherzykowych i rozwoju jego niedoczynności. Znacznie częściej występuje u kobiet. Przebieg choroby jest powolny, postępujący, nie istnieje skuteczne leczenie przyczynowe. U osób z rozpoznaną chorobą Hashimoto stosuje się leczenie substytucyjne hormonami tarczycy w dawce ustalanej indywidualnie dla każdego chorego.
- W chorobie Gravesa-Basedowa pobudzenie receptora TSH przez przeciwciała anty-TSHR powoduje wzmożone wydzielanie hormonów tarczycy, stymuluje jej wzrost i rozwój unaczynienia. Typowo choroba Gravesa-Basedowa przebiega z okresami zaostrzeń i remisji. Stwierdza się wole naczyniowe, wytrzeszcz, obrzęk przedgoleniowy. Do objawów nadczynności tarczycy należą: chudnięcie, zwiększona potliwość, drażliwość, bezsenność, biegunki, tachykardia, uczucie gorąca. W przypadku niepowodzenia leczenia farmakologicznego, stosuje się leczenie jodem promieniotwórczym (131I) lub leczenie chirurgiczne polegające na usunięciu gruczołu tarczowego.
- Choroba Adisona (pierwotna niedoczynność kory nadnerczy) – to zespół objawów klinicznych wywołanych długotrwałym niedoborem kortyzolu (hormon syntetyzowany w nadnerczach), najczęściej wskutek autoimmunologicznego uszkodzenia nadnerczy. Autoantygenami są enzymy uczestniczące w steroidogenezie (głównie 21-hydroksylaza). Podstawowe objawy wskazujące na niedoczynność kory nadnerczy to: stałe osłabienie, zmęczenie, zła tolerancja wysiłku, chudniecie, chęć spożywania słonych pokarmów, luźne stolce, bóle mięśni i stawów, niedociśnienie, zmniejszenie stężenia glukozy we krwi. W ciężkich przypadkach rozwija się przełom tarczycowy, który jest stanem zagrożenia życia. Podstawą leczenia chorych z niedoczynnością kory nadnerczy jest leczenie substytucyjne –wyrównujące niedobory hormonalne.
- Najczęstszą postacią niedokrwistości z niedoboru witaminy B12 jest choroba Addisona-Birmera (niedokrwistość złośliwa). Spowodowana jest obecnością autoprzeciwciał przeciwko komórkom okładzinowym błony śluzowej żołądka. Średnia wieku zachorowań to 70-80 lat. W obrazie klinicznym dominują ogólne objawy niedokrwistości, dolegliwości ze strony układu pokarmowego (utrata smaku, pieczenie języka, nudności, zaparcia lub biegunka), parestezje rąk i stóp, utrata czucia wibracji i czucia głębokiego, zaburzenia funkcji poznawczych, depresja, zmienność nastrojów. Choroba Addisona i Biermera wiąże się z 2–3-krotnie zwiększonym ryzykiem raka gruczołowego żołądka. Leczenie preparatami witaminy B12 prowadzi do ustąpienia niedokrwistości.
Choroby autoimmunologiczne układowe – charakterystyka i przykłady
Poniżej scharakteryzowano kilka najczęściej występujących chorób autoimmunologicznych obejmujących określone układy narządów.
- Reumatoidalne zapalenie stawów (RZS) to układowa choroba tkanki łącznej o podłożu autozapalnym i nieznanej przyczynie, osiągająca szczyt zachorowalności w 4. i 5. dekadzie życia. Kobiety chorują częściej niż mężczyźni. Do objawów charakterystycznych należą: symetryczny ból i obrzęk drobnych stawów, głównie rąk i stóp. Zmiany pozastawowe dotykają wielu narządów, prowadząc do upośledzenia ich funkcji, np. zmiany w układzie krążenia obejmują zapalenie osierdzia, nadciśnienie płucne, wzrost incydentów zatorowo-zakrzepowych. Choroba rozwija się podstępnie i zazwyczaj mija dużo czasu do momentu rozpoznania i wdrożenia leczenia. Długoletnia choroba prowadzi do inwalidztwa i przedwczesnej śmierci.
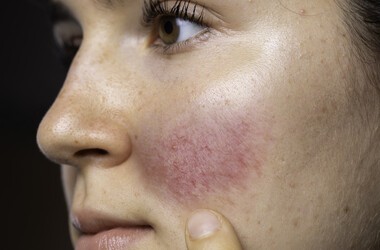
- Toczeń rumieniowaty układowy (SLE) jest chorobą autoimmunologiczną o nieznanej etiologii, częściej chorują kobiety. W toczniu najczęściej zajętymi narządami są: skóra, nerki, stawy. Choroba rozpoczyna się zazwyczaj między 16. a 55. rokiem życia. Do objawów ogólnych należą: gorączka, zmęczenie, brak apetytu. Zaatakowane zostają stawy, najczęściej nadgarstkowe, kolanowe, palce rąk i stopy – pojawia się ból i obrzęk. Zajęcie skóry manifestuje się charakterystycznym rumieniem w kształcie motyla na twarzy po ekspozycji na promieniowanie słoneczne. Zmiany zapalne w nerkach mogą prowadzić do niewydolności tego narządu. Szybkie rozpoznanie i włączenie leczenia poprawiają jakość życia chorych i zmniejszają ryzyko groźnych powikłań.
Choroby autoimmunologiczne u dzieci
Celiakia jest obok cukrzycy jedną z najczęściej rozpoznawanych chorób autoimmunologicznych u dzieci. Celiakia charakteryzuje się trwałą nietolerancją glutenu, jego spożywanie prowadzi do pobudzenia układu immunologicznego jelita, wynikiem czego jest zanik kosmków jelitowych z naciekami limfocytarnymi błony śluzowej jelita.
Do autoimmunologicznych chorób naczyń krwionośnych u dzieci należą: plamica Schonleina-Henocha i choroba Kawasaki. W przebiegu plamicy Schönleina-Henocha zazwyczaj zapalenie małych naczyń dotyczy skóry, przewodu pokarmowego, nerek oraz stawów. Chorują dzieci pomiędzy 4. a 7. rokiem życia, częściej dziewczynki. Wystąpienie objawów w większości przypadków poprzedzone jest zakażeniem górnych dróg oddechowych. Najbardziej charakterystycznymi objawami są: wysypka na skórze, dolegliwości bólowe stawów lub ich zapalenie, bóle brzucha, obecność krwi i białka w moczu.
Choroba Kawasakiego jest natomiast ostrym zapaleniem naczyń, głównie średniego kalibru. Pierwsze objawy przypominają ostrą infekcję, jednak długo utrzymująca się gorączka nie reaguje na stosowane leki przeciwgorączkowe. Kolejno dołączają się: przekrwienie spojówek, żywoczerwone zabarwienie błony śluzowej gardła, malinowy język, powiększenie węzłów chłonnych, wysypka na tułowiu i kończynach. Powikłane przypadki prowadzą do rozwoju tętniaków tętnic wieńcowych mięśnia serowego.
Młodzieńcze idiopatyczne zapalenie stawów jest chorobą autoimmunologiczną u dzieci o nieznanej etiologii. Pierwsze objawy pojawiają się przed 16. rokiem życia. Postuluje się udział infekcji wirusowych (EBV, CMV, parwowirus B19) w aktywacji układu immunologicznego. Głównymi objawami są: obrzęk stawów z wysiękiem, zapalenie tkanek okołostawowych, bolesność, ograniczenie ruchomości, sztywność poranna.
|
|
|
Choroby autoimmunologiczne – jakie mogą dawać objawy?
Choroby z autoagresji charakteryzują się mnogimi objawami klinicznymi oraz nieprawidłowościami w badaniach laboratoryjnych, w zależności od tego, jaki narząd lub układ w organizmie został zaatakowany. Objawami, które powinny skłonić nas do wizyty u lekarza są utrzymujące się dłuższy czas:
- przemęczenie,
- zmiany skórne,
- wahania masy ciała,
- bóle stawów o niewyjaśnionej przyczynie,
- podwyższona temperatura ciała,
- objawy ze strony układu pokarmowego,
- zwiększone pragnienie,
- zespół suchego oka.
Warto zwrócić uwagę na współwystępowanie różnych chorób o podłożu autoimmunologicznym – występowanie jednej choroby o podłożu autoimmunologicznym jest niewątpliwym czynnikiem ryzyka wystąpienia dodatkowej choroby w podobnym mechanizmie. Z przeprowadzonych badań wynika, że u pacjentów z cukrzycą typu I często współistnieje choroba Hashimoto, bielactwo, celiakia czy reumatoidalne zapalenie stawów.
Choroby autoimmunologiczne – jak się je diagnozuje?
Prawidłowe i szybkie rozpoznanie choroby autoimmunologicznej stanowi poważne wyzwanie dla lekarzy, zwłaszcza ze względu na wzrastającą zapadalność na choroby z autoagresji i ich przewlekły charakter. Do podstawowych badań, które mogą zostać zlecone przez lekarza pierwszego kontaktu należą: morfologia z rozmazem, ocena wskaźników stanu zapalnego (CRP, OB), ocena hormonów tarczycy, glikemia na czczo, badanie ogólne moczu.
We wczesnym rozpoznaniu chorób z autoagresji podstawowe znaczenie ma diagnostyka serologiczna, polegająca na oznaczaniu poziomu przeciwciał we krwi, niestety ze względu na ograniczenia metodyczne i brak standaryzacji testów ewaluacyjnych, badań przeciwciał nie możemy uznać za złoty standard diagnostyczny.
Niekiedy do postawienia rozpoznania wymagane są badania obrazowe, np.: USG tarczycy w przypadku choroby Hashimoto, badania endoskopowe przewodu pokarmowego w przypadku choroby Leśniowskiego-Crohna czy badania radiologiczne w chorobach reumatologicznych, takich jak toczeń układowy czy reumatoidalne zapalenie stawów.
Choroby autoimmunologiczne – leczenie
Wśród leków stosowanych w chorobach na tle autoimmunologicznym możemy wymienić:
- leki przeciwzapalne – zmniejszają stan zapalny, redukują dolegliwości bólowe,
- glikokortykosteroidy – zmniejszają stan zapalny,
- leki przeciwbólowe,
- leki biologiczne – uzyskiwane za pomocą technik inżynierii genetycznej, skierowane są przeciw czynnikom odpowiadającym za proces zapalny,
- leki immunosupresyjne – zmniejszają aktywność układu odpornościowego,
- leczenie hormonalne w przypadku niedoborów – np. lewotyroksyna w niedoczynności tarczycy, insulina w przypadku osób chorych na cukrzycę,
- leczenie chirurgiczne – np. w chorobie Leśniowskiego-Crohna.
Duże znaczenie ma też fizjoterapia. Ma ona działanie usprawniające oraz przeciwbólowe w przypadku chorób autoimmunologicznych atakujących układ ruchu, jak np. toczeń układowy i reumatoidalne zapalenie stawów.
Czy chorobom autoimmunologicznym można zapobiegać?
Niestety większości chorób z autoagresji nie jesteśmy w stanie zapobiegać. Brak jest wiarygodnych dowodów, że stosowanie specjalnych diet czy przyjmowanie suplementów uchroni nas przed ich rozwojem.
Aktualnie zaleca się stopniowe wprowadzanie małych ilości glutenu w okresie niemowlęcym, aby zmniejszyć ryzyko wystąpienia celiakii – należy unikać zarówno zbyt wczesnego (<4. miesiąca życia), jak i późnego (>7. miesiąca życia) wprowadzania glutenu do diety. Badania sugerują, że postępowanie takie zmniejsza ryzyko wystąpienia celiakii, jak również cukrzycy typu 1 oraz alergii na pszenicę.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty