Choroba Hashimoto – przyczyny, objawy, badania, leczenie
Choroba Hashimoto to autoimmunologiczne zapalenie tarczycy, w przebiegu którego dochodzi do stopniowego uszkadzania miąższu gruczołu tarczowego. Stan ten może prowadzić do niedoczynności tarczycy, czyli niedoboru hormonów: tyroksyny i trijodotyroniny. Objawy choroby Hashimoto obejmują m.in. wzrost masy ciała, kołatanie serca, obniżenie nastroju, uczucie zimna, nadmierne wypadanie włosów, problemy z suchą, łuszczącą się skórą. Jakie badania należy wykonać przy podejrzeniu choroby Hashimoto? Jak wygląda jej leczenie?
- Choroba Hashimoto - co to jest?
- Choroba Hashimoto – przyczyny
- Choroba Hashimoto – objawy
- Choroba Hashimoto – diagnostyka
- Choroba Hashimoto – leczenie
- Dieta w chorobie Hashimoto
- Choroba Hashimoto a ciąża
Choroba Hashimoto - co to jest?
Choroba Hashimoto to przewlekłe autoimmunologiczne zapalenie tarczycy, prowadzące do niedoboru hormonów gruczołu tarczowego: tyroksyny i trijodotyroniny. Dotyczy ono głównie kobiet i w krajach bez niedoboru jodu jest główną przyczyną niedoczynności tarczycy.
Choroba może wystąpić w każdym wieku, ze szczytem zachorowalności w 4.-5. dekadzie życia. Szacuje się, że rocznie występuje do 1,5 przypadków na 1000 osób. Czynniki ryzyka wystąpienia choroby Hashimoto to: niedobór jodu i selenu, infekcje, leki (amiodaron, sole litu, interferon-γ), inne choroby autoimmunologiczne (celiakia, cukrzyca typu 1, toczeń), choroba Hashimoto w rodzinie.
Choroba Hashimoto – przyczyny
U podłoża choroby Hashimoto leżą zaburzenia układu immunologicznego – organizm produkuje przeciwciała skierowane przeciwko własnym antygenom, są to:
- przeciwciała anty-TG – są to przeciwciała przeciwko tyreoglobulinie, jest to białko stanowiące składnik koloidu w komórkach pęcherzykowych tarczycy,
- przeciwciała anty-TPO – są to przeciwciała przeciwko peroksydazie tarczycowej, która jest enzymem tarczycowym biorącym udział w przemianie jodu i tworzeniu hormonów tarczycy.
Przeciwciała aktywują układ immunologiczny do odpowiedzi zapalnej, przewlekle niszcząc tkankę gruczołu.
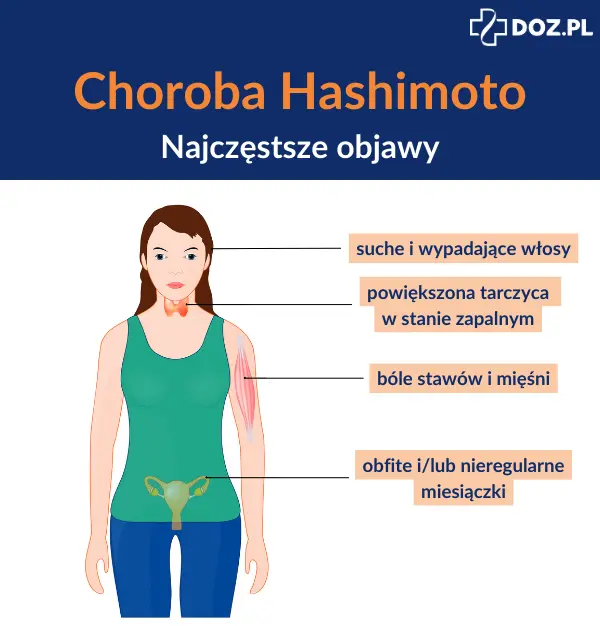
Choroba Hashimoto – objawy
Choroba Hashimoto w fazie nasilonego niszczenia komórek tarczycy może dawać łagodne lub umiarkowane objawy nadczynności tarczycy – z komórek tarczycy uwalniane są wtedy nadmiernie hormony (hashitoxicosis). Chora osoba może zgłaszać wówczas:
- kołatanie i przyspieszoną pracę serca,
- zwiększoną potliwość,
- drażliwość i uczucie niepokoju.
W okresie niedoczynności występują takie objawy, jak:
- przyrost masy ciała,
- depresja,
- sucha, łuszcząca się skóra,
- obrzęk podskórny (w obrębie twarzy, powiek, rąk),
- uczucie zimna,
- wypadanie włosów (w tym brwi),
- zaburzenia koncentracji, pogorszenie pamięci,
- osłabienie mięśni, parestazje,
- bradykardia,
- przewlekłe zaparcia,
- dyslipidemia.
Choroba Hashimoto może przebiegać z powiększeniem gruczołu (wole), prawidłową objętością tarczycy lub jako postać zanikowa. Wole jest bezbolesne, jednak przy większych rozmiarach może dawać objawy ucisku na drogi oddechowe. U dzieci może prowadzić do zaburzeń wzrastania i dojrzewania.
Choroba Hashimoto – diagnostyka
Podstawowe badania laboratoryjne wykonywane przy podejrzeniu choroby Hashimoto to:
- ocena wydzielnicza tarczycy: oznaczenie poziomu TSH (tyreotropina jest to hormon produkowany przez przysadkę mózgową, pobudzający tarczycę do pracy) i hormonów tarczycy: tyroksyna (T4) i trijodotyronina (T3) – TSH jest podwyższone, fT3 i fT4 są obniżone),
- ocena przeciwciał anty-TPO i anty-TG,
- lipidogram i glikemia – lekarz zwróci uwagę na podwyższony cholesterol, LDL i triglicerydy, obniżony HDL, rosnącą insulinooporność,
Badania obrazowe stanowią drugorzędne znaczenie – w USG tarczycy można zaobserwować hipoechogeniczność miąższu gruczołu.
Choroba Hashimoto – leczenie
Leczenie choroby Hashimoto polega na suplementacji hormonalnej w postaci L-tyroksyny – pacjent musi przyjmować syntetyczną tyroksynę codzienne na czczo, ok. 30-60 minut przed śniadaniem, w stopniowo wzrastającej dawce aż do osiągnięcia tej optymalnej.
Na wchłanianie i metabolizm lewotyroksyny mogą wpływać także inne leki – żelazo, preparaty wapnia, sulfonylomocznik, IPP, preparaty glinu, związki wiążące fosforany, a także stany zapalne jelit. Brak jest leczenia przyczynowego choroby Hashimoto.
|
|
|
Dieta w chorobie Hashimoto
Głównym problemem pacjentów z chorobą Hashimoto jest zazwyczaj nadmierne tycie. Jednak wprowadzenie restrykcyjnych diet, często ubogich w wiele wartości odżywczych, może nasilić chorobę.
Dieta w Hashimoto powinna dostarczyć przede wszystkim odpowiednią podaż jodu i białka (m.in. fenyloalaniny), potrzebnych do produkcji hormonów tarczycy. Nie zaleca się stosowania diety bezglutenowej u pacjentów z chorobą Hashimoto bez celiakii, ponieważ u tych osób nie występują przeciwciała przeciwko transglutaminazie tkankowej (mogącej nasilać niszczenie tarczycy). Nie ma także dowodów naukowych na skuteczność diety bezmlecznej (stosowanej często ze względu na kazeinę, działającą prozapalnie). Dyskusyjne jest także białko sojowe – z jednej strony jest dobrym źródłem tyroksyny, a z drugiej zmniejsza wchłanianie L-tyroksyny i ma działanie wolotwórcze.
Osoby z chorobą Hashimoto powinny spożywać składniki bogate w selen, antyoksydanty (flawonoidy, wit. A, E, C), a unikać nadmiernego spożywania tzw. goitrogennych produktów (brokuły, kalafior, kapusta, brukselka, maniok, groch, fasola, orzeszki ziemne), które hamują produkcję i transport hormonów T3 i T4.
Choroba Hashimoto a ciąża
Każda kobieta planująca ciążę powinna mieć skontrolowane stężenie TSH. Jeśli poziom TSH wynosi >2,5mIU/ml , należy oznaczyć również przeciwciała anty-TPO. Dotyczy to szczególnie osób z grup ryzyka (wcześniejsze poronienia, porody przedwczesne, inne choroby autoimmunizacyjne, dodatni wywiad rodzinny, obraz USG tarczycy sugerujący zapalenie autoimmunizacyjne, leczenie niepłodności).
Hormony tarczycy są dostarczane dziecku w trakcie całej ciąży, płód zaczyna produkować własną tyroksynę w większej ilości ok. 18-20 tygodnia ciąży, jest ona potrzebna do jego prawidłowego rozwoju. Dzieci matek z nieleczoną niedoczynnością tarczycy często rodzą się z mniejszą masą ciała, mają niższy iloraz inteligencji, występują u nich zaburzenia oddychania, gorsze funkcje poznawcze. Dlatego bardzo ważne jest podawanie substytucyjnie L-tyroksyny i wyrównanie TSH. W trakcie ciąży zalecana jest także suplementacja jodu w dawce 150 uq dziennie.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty