Choroba Leśniowskiego-Crohna – przyczyny, objawy, leczenie
Choroba Leśniowskiego-Crohna jest przewlekłą, nieuleczalną chorobą, powodującą znaczne pogorszenie jakości życia. Początek choroby ma charakter skryty i przebiega skąpoobjawowo, utrudniając postawienie prawidłowego rozpoznania. Chorzy w toku trwania choroby często wymagają interwencji chirurgicznej z powodu powikłań jelitowych. Jak wygląda diagnostyka i terapia osób z chorobą Leśniowskiego-Crohna? Zapraszamy do zapoznania się z treścią artykułu.
- Czym jest choroba Leśniowskiego-Crohna (ChL-C)?
- Jakie są przyczyny choroby Leśniowskiego-Crohna?
- Jakie są objawy choroby Leśniowskiego-Crohna?
- Jakie badania wykonać, żeby rozpoznać chorobę Leśniowskiego-Crohna?
- Jak się leczy chorobę Leśniowskiego-Crohna?
- Co można jeść, a czego trzeba unikać przy chorobie Leśniowskiego-Crohna? Zalecenia żywieniowe
- Choroba Leśniowskiego-Crohna a rak jelita grubego i inne powikłania
Choroba Leśniowskiego-Crohna – charakterystyka
Choroba Leśniowskiego i Crohna (łac. morbus Leśniowski-Crohn, ang. Crohn’s disease, CD; potoczne określenie „choroba Crohna”) należy do grupy nieswoistych chorób zapalnych jelit. Jest to przewlekły, pełnościenny, ziarniniakowy proces zapalny mogący dotyczyć każdego odcinka przewodu pokarmowego – od jamy ustnej aż do odbytu.
Zmiany zapalne mają charakter odcinkowy (pomiędzy fragmentami zmienionymi chorobowo występują zdrowe odcinki przewodu pokarmowego). Proces chorobowy rozpoczyna się w błonie śluzowej i stopniowo obejmuje wszystkie warstwy ściany przewodu pokarmowego. Najczęstszą lokalizacją jest końcowy odcinek jelita krętego, następnie jelito cienkie i grube oraz samo jelito grube. Zmiany zlokalizowane w przełyku, żołądku czy dwunastnicy stanowią niewielki odsetek. Przewlekle trwający proces zapalny prowadzi do zniszczenia i włóknienia ścian przewodu pokarmowego oraz do powstawania przetok i zwężeń.
Choroba Leśniowskiego-Crohna – przyczyny
Dokładna etiologia choroby dotychczas nie została wyjaśniona. Obecny stan wiedzy wśród mechanizmów powstania choroby Crohna wymienia trzy podstawowe czynniki: predyspozycję genetyczną, mikroflorę jelitową oraz odpowiedź immunologiczną błony śluzowej przewodu pokarmowego pacjenta. Choroba rozwija się u podatnych genetycznie osób, u których pod wpływem czynników środowiskowych dochodzi do upośledzenia mechanizmów odpowiedzi immunologicznej. Z tego powodu nie istnieje leczenie przyczynowe choroby Leśniowskiego-Crohna. Celem leczenia jest łagodzenie zaostrzeń, podtrzymywanie okresów remisji oraz zapobieganie powikłaniom choroby.
Choroba Leśniowskiego-Crohna – objawy
Osłabienie, gorączka i utrata masy ciała to nieswoiste objawy ogólne. Objawy miejscowe zależne są od lokalizacji, stopnia zaawansowania i rozległości zmian w przewodzie pokarmowym. Najczęściej występująca – bo u 40–50% chorych – postać klasyczna z zajęciem końcowego odcinka jelita krętego charakteryzuje się występowaniem biegunki oraz bólu brzucha w prawym dolnym kwadrancie, nasilającego się po posiłkach. Rzadko obserwujemy domieszkę krwi w stolcu. W badaniu przedmiotowym niekiedy wyczuwalny jest guz w okolicy prawego dołu biodrowego. Postać choroby, w której dochodzi do zajęcia dużego odcinka jelita cienkiego, prowadzi do zespołu upośledzonego wchłaniania (biegunka tłuszczowa, niedobór witaminy B12, niedokrwistość, hipoproteinemia), a z czasem do niedożywienia i wyniszczenia organizmu.
Jeśli na skutek choroby zajęte jest jelito grube, symptomy (tj. biegunka, ból brzucha) mogą przypominać objawy wrzodziejącego zapalenia jelita grubego. Owrzodzenia, szczeliny, ropnie i przetoki okołoodbytowe obecne są przy zajęciu okolicy odbytu. Znacznie rzadziej zajęte są: jama ustna (ból, afty, owrzodzenia), przełyk (dysfagia, odynofagia), żołądek i dwunastnica (wymioty, bóle brzucha).
Choroba Leśniowskiego-Crohna – rozpoznanie
Rozpoznanie choroby Leśniowskiego-Crohna ustala się na podstawie obrazu klinicznego oraz wyników badań endoskopowych, laboratoryjnych, radiologicznych i histopatologicznych.
Podstawowym badaniem jest ileokolonoskopia (kolonoskopia z oceną końcowego odcinka jelita krętego) z pobraniem wycinków do badania pod mikroskopem. Najwcześniej widoczne są drobne, aftowate owrzodzenia błony śluzowej, następnie jej nieregularny obrzęk z głębokimi owrzodzeniami, dającymi charakterystyczny efekt „brukowania”. W rektoskopii mogą wystąpić nieregularne zwężenia światła odbytnicy. Przy podejrzeniu zmian w jelicie cienkim, niedostępnym dla zwykłych badań radiologicznych i endoskopowych, możliwe jest wykonanie endoskopii kapsułkowej. Zwężenia jelita cienkiego są przeciwwskazaniem do wykonania tego badania ze względu na ryzyko uwięźnięcia kapsułki endoskopowej.
Badania laboratoryjne obejmują ocenę morfologii, stężenie CRP, aktywność enzymów wątrobowych, poziom żelaza, jonogram. Przydatnym markerem świadczącym o aktywnym zapaleniu jest oznaczenie kalprotektyny i laktoferyny w kale. Pomocne w diagnostyce bywa wykonanie badań genetycznych i serologicznych.
Rozpoznanie potwierdza obecność odcinkowych zmian zapalnych (o charakterze zapalenia ziarniniakowego) w przewodzie pokarmowym w badaniu endoskopowym i histologicznym. W rozpoznaniu różnicowym choroby Leśniowskiego-Crohna należy uwzględnić m.in. gruźlicę jelit, zapalenie wyrostka robaczkowego, zespół jelita drażliwego, raka okrężnicy czy niedokrwienne zapalenie jelita grubego.
Choroba Crohna – leczenie i ogólne zalecenia
Głównym celem leczenia choroby Crohna jest łagodzenie przebiegu zaostrzeń i zapobieganie nawrotom. Wyleczenie całkowite jest niemożliwe, ale zdarzają się łagodne postacie choroby, przebiegające praktycznie bez zaostrzeń.

Zalecenia ogólne obejmują:
- zaprzestanie palenia papierosów – udowodnione znaczenie w zapobieganiu nawrotom,
- unikanie czynników powodujących zaostrzenia – stresu, zakażeń, niektórych leków,
- uzupełnianie niedoborów powstałych wskutek zespołu złego wchłaniania (leczenie niedokrwistości, niedoborów witaminowych, zaburzeń elektrolitowych).
Leczenie farmakologiczne polega na przyjmowaniu leków hamujących patologiczną odpowiedź immunologiczną. Najczęściej stosowanymi grupami leków są:
- leki przeciwzapalne – glikokortykosterydy (prednizon, prednizolon, budezonid, hydrokortyzon),
- leki immunosupresyjne stosowane w leczeniu podtrzymującym remisję (azatiopryna, merkaptopuryna, metotreksat),
- leki biologiczne (infliksymab, adalimumab, wedolizumab, ustekinumab),
- antybiotyki – uzasadnione w leczeniu niektórych powikłań.
Ze względu na częste występowanie miejscowych powikłań (przetoki, ropnie), zwężeń lub niedrożności jelit leczenie choroby Leśniowskiego-Crohna obejmuje również leczenie chirurgiczne. Niekiedy konieczne jest wyłonienie tymczasowe stomii. Wskazania do leczenia operacyjnego to:
- krwawienie niemożliwe do opanowania endoskopowego,
- niedrożność z cechami perforacji i zapalenia otrzewnej,
- rak lub dysplazja nabłonka gruczołowego,
- ropnie wewnątrzbrzuszne,
- piorunujący przebieg choroby niereagujący na leczenie zachowawcze,
- przetoki powodujące zespół złego wchłaniania.
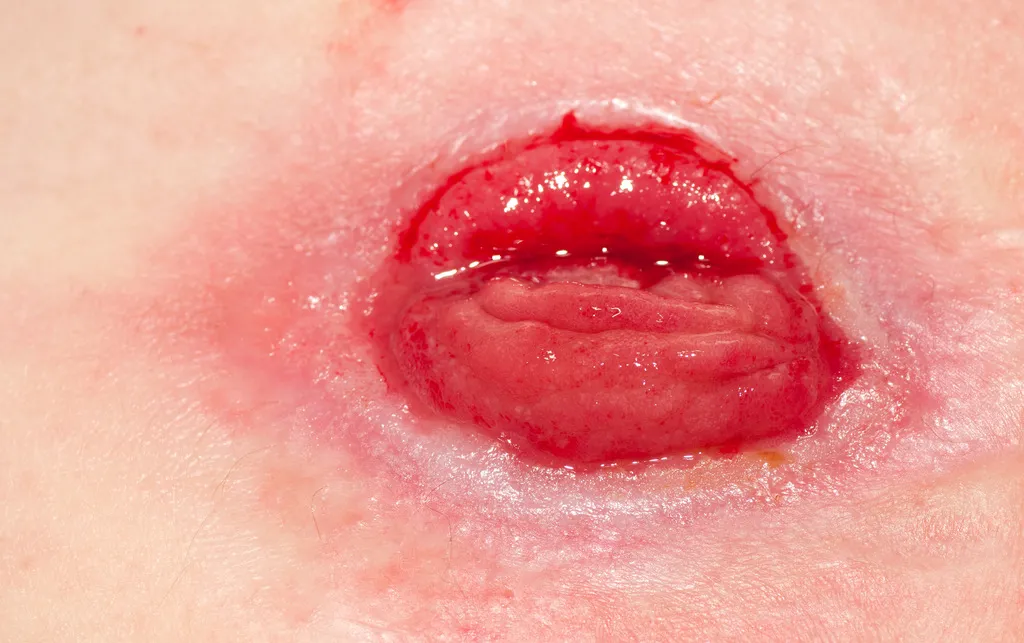
Jak wygląda otwór przygotowany do stomii?
Choroba Leśniowskiego-Crohna – zalecenia żywieniowe
Ogólne wskazówki dotyczące modyfikacji diety obejmują:
- unikanie spożywania niepasteryzowanych produktów mlecznych,
- ograniczenie spożycia czerwonego mięsa, wędlin o wysokim stopniu przetworzenia,
- niespożywanie produktów zawierających karagen, karboksymetylocelulozę, dwutlenek tytanu, siarczyny, maltodekstrynę, sztuczne substancje słodzące,
- ograniczenie nierozpuszczalnej frakcji błonnika pokarmowego u chorych z istotnymi zwężeniami w przewodzie pokarmowym,
- stosowanie diety o małej zawartości fermentujących oligo-, di- i monosacharydów.
Choroba Leśniowskiego-Crohna a rak jelita grubego i inne powikłania
Powikłania miejscowe choroby Crohna to: zewnętrzne przetoki okołoodbytowe i jelitowo-skórne, wewnętrzne przetoki między pętlami jelit, pęcherzem moczowym lub pochwą, zwężenie światła jelit, niedrożność, masywny krwotok, ropnie międzypętlowe. Rak jelita grubego jest odległym i na szczęście rzadkim powikłaniem (ok. 1,5% chorych). Z tego powodu zalecane jest wykonywanie kolonoskopii co 2 lata.
Powikłania pozajelitowe mogą być ogólnoustrojowe (zwiększone ryzyko żylnej choroby zakrzepowo-zatorowej, powikłania stawowe) lub dotyczyć poszczególnych narządów (pierwotne stwardniające zapalenie dróg żółciowych, zapalenie nadtwardówki, twardówki i błony naczyniowej oka, rumień guzowaty).


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty



























