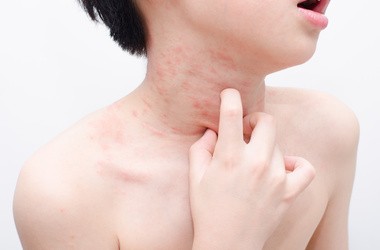
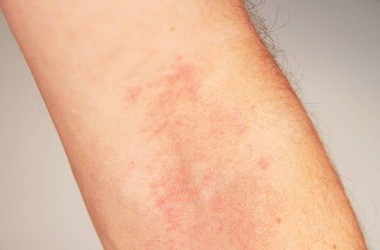
Odra – objawy i leczenie. Jakie mogą być powikłania tej wirusowej choroby zakaźnej?
Odra to choroba o podłożu wirusowym należąca do jednych z najbardziej zaraźliwych schorzeń zakaźnych, które od wieków stanowiły poważne zagrożenie dla zdrowia publicznego. Pomimo współczesnych osiągnięć medycyny, w tym skutecznych szczepionek, odra wciąż jest przyczyną licznych zachorowań oraz groźnych powikłań, szczególnie wśród dzieci i osób dorosłych z osłabioną odpornością. Zapoznanie się z jej charakterystyką, mechanizmami zakażenia, przebiegiem klinicznym oraz metodami leczenia i profilaktyki jest kluczowe dla zrozumienia istoty tej choroby oraz przeciwdziałania jej rozprzestrzenianiu.
- Odra – czym jest?
- Objawy odry
- Jak wygląda leczenie odry?
- Powikłania po odrze. Jakie mogą wystąpić?
- Szczepionka przeciwko odrze – skuteczna profilaktyka
- Odra – najczęściej zadawane pytania
- Odra – podsumowanie
Odra – czym jest?
Odra to ostre zakaźne schorzenie wirusowe wywoływane przez wirusa z rodziny paramyksowirusów, który atakuje przede wszystkim układ oddechowy i układ odpornościowy człowieka. Choroba ta cechuje się wyjątkowo wysoką zakaźnością – wirus bardzo łatwo i szybko przenosi się na kolejne osoby. Zakażenie odrą przebiega w fazach, które rozpoczynają się od objawów prodromalnych, następnie występuje charakterystyczny wysypkowy etap choroby, a na końcu dochodzi do regeneracji lub rozwoju powikłań w organizmie pacjenta. Mimo że odra jest chorobą dobrze znaną ludzkości od setek lat, nadal pozostaje poważnym wyzwaniem dla zdrowia publicznego.
Jak dochodzi do zarażenia wirusem odry?
Do zakażenia wirusem odry dochodzi w drodze kontaktu bezpośredniego poprzez drogi oddechowe, najczęściej w wyniku wdychania aerozoli wydzielanych podczas kaszlu, kichania lub mówienia osoby zakażonej. Wirus potrafi przetrwać w powietrzu oraz na powierzchniach (np. meblach, klamkach) do około dwóch godzin, co znacznie zwiększa ryzyko transmisji w miejscach skupiających duże liczby osób, takich jak szkoły, przedszkola czy placówki medyczne. Ponadto odra cechuje się niezwykle krótkim okresem inkubacji, a osoba zarażona staje się źródłem zakażenia przed pojawieniem się charakterystycznych objawów (zwykle od 4 dni przed wystąpieniem wysypki do 4 dni po wystąpieniu), co utrudnia kontrolę rozprzestrzeniania choroby.
Objawy odry
Odra jest ostrą wirusową chorobą zakaźną o bardzo charakterystycznym, dynamicznym przebiegu klinicznym, który można podzielić na cztery wyraźne etapy. Znajomość kolejności i rodzaju pojawiających się objawów jest kluczowe dla jej prawidłowego rozpoznania.
1. Okres wylęgania (inkubacji)
Czas trwania: Zazwyczaj 7–14 dni od momentu zakażenia.
Objawy: W tej fazie choroba rozwija się bezobjawowo. Wirus namnaża się w drogach oddechowych i regionalnych węzłach chłonnych, a następnie rozprzestrzenia się po całym organizmie. Pacjent nie jest jeszcze świadomy zakażenia, ale pod koniec tego okresu staje się zakaźny dla otoczenia.
2. Okres zwiastunów (nieżytowy, faza prodromalna)
Czas trwania: 2–4 dni.
Objawy: Faza ta rozpoczyna się gwałtownie i przypomina ciężką infekcję grypopodobną. Jej charakterystyczne symptomy, niekiedy określane z angielskiego jako „trzy C”, to:
- kaszel (cough) – intensywny, suchy i bardzo męczący, często jest to najbardziej dominujący objaw;
- katar (coryza) – obfity, wodnisty wyciek z nosa;
- zapalenie spojówek (conjunctivitis) – oczy stają się silnie zaczerwienione, łzawią, pojawia się obrzęk powiek i wyraźny światłowstręt.
Gorączka: Wysoka, gwałtownie rosnąca, często osiągająca 39–40°C.
Stan ogólny: Pacjent jest wyraźnie osłabiony, rozbity, marudny i traci apetyt.
Ponadto pod koniec tej fazy, na około 1–2 dni przed pojawieniem się wysypki, w jamie ustnej można zaobserwować objaw patognomoniczny (charakterystyczny tylko dla odry), czyli plamki Koplika. Są to małe, białawe grudki o wielkości ziaren piasku i otoczone czerwoną obwódką. Najczęściej lokalizują się na błonie śluzowej policzków na wysokości zębów trzonowych. Ich obecność praktycznie potwierdza diagnozę odry. Plamki te znikają w ciągu 2–3 dni po pojawieniu się wysypki.
3. Okres osutkowy (faza wysypkowa)
Czas trwania: 5–6 dni.
Objawy: W tej fazie stan pacjenta jest najcięższy.
Wysypka: Ma charakter gruboplamisty i grudkowy, o żywoczerwonej barwie. Poszczególne wykwity mają tendencję do zlewania się ze sobą i tworzenia dużych, nieregularnych powierzchni, szczególnie na twarzy i tułowiu. Skóra między zmianami jest początkowo niezmieniona.
Kierunek rozprzestrzeniania się: Wysypka pojawia się w typowej, zstępującej kolejności – najpierw za uszami i na linii włosów, następnie w ciągu 24–48 godzin obejmuje twarz, szyję, tułów, a na końcu kończyny górne i dolne.
Gorączka: Utrzymuje się na bardzo wysokim poziomie, często przekracza 40°C.
Inne objawy: Kaszel i zapalenie spojówek nadal są bardzo nasilone, a ogólny stan chorego jest zły.

4. Okres zdrowienia (rekonwalescencji)
Przebieg: Po około 3–4 dniach od pojawienia się wysypki gorączka zaczyna gwałtownie spadać. Wysypka blednie w tej samej kolejności, w której się pojawiła (od głowy do kończyn).
Zmiany skórne: Po ustąpieniu wysypki pojawiają się charakterystyczne brunatne przebarwienia, które utrzymują się przez 1–2 tygodnie.
Łuszczenie się skóry: Następnie skóra zaczyna się delikatnie, otrębiasto łuszczyć, co jest najbardziej widoczne na twarzy i tułowiu.
Osłabienie: Kaszel może utrzymywać się nawet do 2 tygodni, a pacjent przez długi czas odczuwa osłabienie. Typowym zjawiskiem w tym okresie jest immunosupresja pochorobowa (tzw. „amnezja immunologiczna”), czyli przejściowe osłabienie odporności, które utrzymuje się przez kilka tygodni, a nawet miesięcy i zwiększa ryzyko ciężkich nadkażeń bakteryjnych.
Jak wygląda leczenie odry?
Obecnie nie istnieje żaden specyficzny lek przeciwwirusowy całkowicie eliminujący wirusa odry z organizmu, dlatego terapia skupia się na leczeniu objawowym oraz zapobieganiu powikłaniom. Podstawą postępowania jest ścisła kontrola stanu pacjenta, obniżanie gorączki za pomocą leków przeciwzapalnych i przeciwgorączkowych, nawadnianie organizmu oraz stosowanie leków łagodzących objawy zapalenia górnych dróg oddechowych. W przypadku powikłań, takich jak nadkażenia bakteryjne lub zapalenia płuc, konieczne bywa zastosowanie antybiotykoterapii. Kluczowe znaczenie ma również odpowiednie wsparcie immunologiczne organizmu, zwłaszcza u dzieci oraz osób starszych. W ciężkich przypadkach hospitalizacja umożliwia monitorowanie funkcji życiowych oraz zapewnienie specjalistycznej opieki.
Powikłania po odrze. Jakie mogą wystąpić?
Jednym z największych zagrożeń związanych z odrą są powikłania, które mogą dotyczyć zarówno układu oddechowego, jak i innych narządów. Do najczęściej obserwowanych powikłań zalicza się:
- zapalenie płuc – jest główną przyczyną zgonów w przebiegu tej choroby;
- zapalenie ucha środkowego – może prowadzić do trwałego uszkodzenia słuchu;
- zapalenie mózgu – może mieć nieodwracalne skutki neurologiczne takie jak padaczka czy opóźnienie rozwoju psychoruchowego;
- zaburzenia wzroku – mogą prowadzić do ślepoty;
- podostre stwardniające zapalenie mózgu – może wystąpić nawet kilka lat po chorobie.
U dzieci, kobiet w ciąży oraz osób z obniżoną odpornością ryzyko rozwoju powikłań jest szczególnie wysokie, dlatego szybka diagnoza i leczenie są kluczowe dla zapobiegania niekorzystnym skutkom odry.
Szczepionka przeciwko odrze – skuteczna profilaktyka
Najskuteczniejszym narzędziem w walce z odrą jest profilaktyka w postaci szczepień ochronnych. Szczepionka przeciw odrze, zazwyczaj podawana w ramach skojarzonej szczepionki MMR (odra, świnka, różyczka), pozwala na uzyskanie długotrwałej odporności i znacząco ogranicza ryzyko zachorowania oraz rozprzestrzeniania się infekcji. Programy szczepień systematycznie wdrażane na całym świecie przyczyniły się do drastycznego zmniejszenia liczby zachorowań, a nawet lokalnej eradykacji choroby w niektórych rejonach. Mimo to brak szczepień wynikający z różnych powodów (m.in. negatywne nastawienie społeczne lub ograniczony dostęp do opieki zdrowotnej) nadal stwarza ryzyko epidemii. Regularne przypominanie o szczepieniach oraz edukacja społeczna pozostają więc filarami skutecznego zwalczania odry.
|
|
|
Odra – najczęściej zadawane pytania
Czy dorosły człowiek może zachorować na odrę?
Tak, osoby dorosłe również mogą zakazić się wirusem odry, zwłaszcza jeśli nie były wcześniej zaszczepione lub nie przechorowały choroby w dzieciństwie. Nawet dorośli, którzy nie mają odporności, mogą doświadczać pełnego obrazu klinicznego choroby z ryzykiem powikłań.
Osoba dorosła, która nie ma udokumentowanych szczepień, powinna przyjąć dwie dawki szczepionki MMR w odstępie co najmniej 1 miesiąca. Jeżeli w przeszłości otrzymała jedną dawkę szczepionki (i jest to udokumentowane), powinna przyjąć też drugą dawkę.
Osoba uodporniona przeciw odrze spełnia jeden z poniższych warunków:
- przyjęła dwie dawki szczepionki (pojedynczej przeciw odrze lub MMR przeciw odrze, śwince i różyczce) i jest to udokumentowane,
- ma dodatni wynik badania serologicznego w kierunku odry,
- przechorowała odrę i jest to udokumentowane
Odporność zarówno po szczepieniu, jak i przechorowaniu odry utrzymuje się do końca życia.
Czy zaszczepiona osoba może zachorować na odrę?
Chociaż szczepionka jest bardzo skuteczna, w rzadkich przypadkach nawet osoba zaszczepiona może zachorować. Przebieg choroby u takich osób zwykle cechuje się łagodniejszymi objawami i mniejszym ryzykiem powikłań.
Z czym można pomylić odrę?
Wysypkowa postać odry może zostać pomylona z innymi chorobami zakaźnymi przebiegającymi z wysypką takimi jak różyczka czy mononukleoza zakaźna. Kluczowa jest analiza specyficznych objawów towarzyszących.
Co to jest odra poronna?
Odra poronna to forma choroby, która prowadzi do wycofania się objawów i zaniku zakażenia przed rozwinięciem się pełnej wysypki. Może dotyczyć osób z częściowo uodpornionym układem odpornościowym.
Czym się różni ospa od odry?
Ospa i odra to dwie różne choroby wirusowe. Ospa charakteryzuje się pęcherzykową wysypką, natomiast w przebiegu odry występuje plamista wysypka. Schorzenia różnią się także czasem trwania, objawami prodromalnymi i ryzykiem powikłań.
Odra – podsumowanie
Odra pozostaje chorobą o dużym znaczeniu epidemiologicznym ze względu na wysoką zaraźliwość i potencjał powodowania poważnych powikłań zdrowotnych. Świadomość mechanizmów zakażenia, objawów, możliwości leczniczych i – co najważniejsze – skutecznych metod zapobiegawczych takich jak szczepienia stanowi fundament walki z tą chorobą. Ochrona przed odrą to nie tylko indywidualna odpowiedzialność, ale także wyzwanie społeczne wymagające szeroko zakrojonej edukacji zdrowotnej i systemowych działań w zakresie opieki medycznej.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty