Zapalenie płuc – diagnostyka, przyczyny, objawy i leczenie
Zapalenie płuc stanowi jedno z najpoważniejszych wyzwań dla współczesnej pulmonologii oraz medycyny rodzinnej. W jego przebiegu dochodzi do ostrej reakcji zapalnej w obrębie miąższu płucnego, która prowadzi do zaburzeń w wymianie gazowej. Infekcje dolnych dróg oddechowych dotykają zarówno dzieci, jak i osoby w wieku podeszłym. Mimo powszechnego dostępu do antybiotykoterapii i szczepień ochronnych wciąż pozostają jedną z głównych przyczyn hospitalizacji oraz śmiertelności na świecie.
- Czym jest zapalenie płuc?
- Objawy zapalenia płuc
- Rozpoznanie zapalenia płuc
- Jak wygląda leczenie zapalenia płuc?
- Możliwe powikłania po zapaleniu płuc
- Zapalenie płuc – najczęściej zadawane pytania
Z tego artykułu dowiesz się:
- czym jest zapalenie płuc,
- jakie są najczęstsze przyczyny i objawy zapalenia płuc,
- jak leczyć zapalenie płuc.
Dzięki temu artykułowi zrozumiesz, że zapalenie płuc jest chorobą potencjalnie zagrażającą życiu, której nie wolno bagatelizować. Wymaga ona szybkiej diagnostyki różnicowej i agresywnego leczenia dostosowanego do etiologii. Współczesna medycyna oferuje skuteczne narzędzia walki z tą chorobą, jednak kluczem do sukcesu pozostają świadomość objawów i wczesna interwencja lekarska. Profilaktyka, w tym szczepienia przeciwko pneumokokom i grypie oraz dbałość o ogólną kondycję układu odpornościowego, stanowi najskuteczniejszą tarczę ochronną przed tym podstępnym schorzeniem miąższu płucnego.
Czym jest zapalenie płuc?
Z medycznego punktu widzenia zapalenie płuc (pneumonia) to stan zapalny obejmujący pęcherzyki płucne oraz tkankę śródmiąższową, któremu towarzyszy wysięk. W fizjologicznie sprawnym układzie oddechowym pęcherzyki są wypełnione powietrzem, co umożliwia swobodne przenikanie tlenu do krwiobiegu oraz usuwanie dwutlenku węgla. W przebiegu choroby pęcherzyki wypełniają się płynem zapalnym oraz ropą, co drastycznie ogranicza powierzchnię oddechową. Proces ten prowadzi do hipoksji, czyli niedotlenienia tkanek, które manifestuje się szeregiem objawów ogólnoustrojowych.
Schorzenie można klasyfikować na kilka sposobów:
- typowe zapalenie płuc – najczęściej zajmuje cały płat płuca (zapalenie płatowe) i charakteryzuje się gwałtownym przebiegiem;
- odoskrzelowe zapalenie płuc – ogniska zapalne są rozsiane i obejmują oskrzeliki wraz z przyległymi pęcherzykami;
- śródmiąższowe zapalenie płuc – proces chorobowy toczy się w tkance łącznej zrębu płuca, a nie w samym świetle pęcherzyków. Ta postać często wiąże się z infekcjami wirusowymi lub chorobami autoimmunologicznymi i może prowadzić do trwałego włóknienia narządu.
Jakie mogą być przyczyny zapalenia płuc?
Etiopatogeneza zapalenia płuc jest niezwykle szeroka, jednak najczęstszym czynnikiem sprawczym pozostają drobnoustroje chorobotwórcze. Dominującą rolę odgrywa bakteryjne zapalenie płuc, za które w przeważającej liczbie przypadków odpowiada dwoinka zapalenia płuc (Streptococcus pneumoniae), znana jako pneumokok. Innymi istotnymi patogenami bakteryjnymi są Haemophilus influenzae oraz Staphylococcus aureus.
Równie istotną grupę stanowią wirusy. Wirusowe zapalenie płuc często jest powikłaniem grypy, zakażenia wirusem RSV (szczególnie groźne jako zapalenie płuc u dziecka) czy – jak pokazały ostatnie lata – infekcji SARS-CoV-2. Wirusy te uszkadzają nabłonek dróg oddechowych, co sprzyja nadkażeniom bakteryjnym, lub same wywołują destrukcyjne zmiany w miąższu płucnym.
Warto również zwrócić uwagę na tzw. patogeny atypowe, takie jak Mycoplasma pneumoniae, Chlamydophila pneumoniae czy Legionella pneumophila. Wywołują one atypowe zapalenie płuc, które charakteryzuje się mniej burzliwym, ale często przewlekłym i trudnym do zdiagnozowania przebiegiem. U osób z obniżoną odpornością (np. po transplantacjach, w przebiegu HIV/AIDS) przyczyną mogą być grzyby (Pneumocystis jirovecii, Aspergillus) lub pasożyty.
Do przyczyn nieinfekcyjnych zaliczamy zachłystowe zapalenie płuc, wynikające z przedostania się treści pokarmowej do drzewa oskrzelowego, co wywołuje chemiczne uszkodzenie tkanek i wtórną infekcję beztlenowcami. Czynniki chemiczne, pyły, a także reakcje alergiczne również mogą inicjować procesy zapalne w płucach.
Objawy zapalenia płuc
Symptomatologia zapalenia płuc jest zmienna i zależy od czynnika etiologicznego, wieku pacjenta oraz jego ogólnego stanu zdrowia. Klasyczny obraz kliniczny, typowy dla infekcji bakteryjnych, obejmuje:
- nagły początek z wysoką gorączką, nierzadko przekraczającą 39°C;
- silne dreszcze i poty;
- kaszel – początkowo suchy, później przekształcający się w produktywny, z odkrztuszaniem ropnej, żółtozielonej, a czasem rdzawej plwociny.
Pacjenci często zgłaszają ból w klatce piersiowej o charakterze opłucnowym, który nasila się przy głębszym wdechu lub kaszlu.
Rozpoznanie zapalenia płuc
Proces diagnostyczny rozpoczyna się od szczegółowego wywiadu lekarskiego oraz badania przedmiotowego. Podstawowym elementem diagnostyki jest osłuchiwanie klatki piersiowej stetoskopem. Doświadczony klinicysta jest w stanie wysłuchać charakterystyczne zmiany osłuchowe, takie jak rzężenia drobnobańkowe, trzeszczenia czy szmer oskrzelowy nad obszarem nacieku zapalnego. Czasami jednak, szczególnie w przypadku śródmiąższowego zapalenia płuc, zmiany osłuchowe mogą być skąpe.
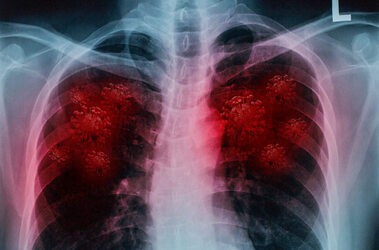
Złotym standardem w potwierdzeniu diagnozy jest badanie obrazowe – najczęściej zdjęcie rentgenowskie (RTG) klatki piersiowej w projekcji tylno-przedniej i bocznej. Pozwala ono uwidocznić zacienienia miąższowe, które odpowiadają obszarom objętym procesem zapalnym. W przypadkach wątpliwych lub powikłanych (np. podejrzenie ropnia, zatorowości) wykonuje się tomografię komputerową (TK), która z dużą precyzją obrazuje strukturę płuc, w tym zmiany typu „mlecznej szyby” charakterystyczne dla infekcji wirusowych.
Uzupełnieniem diagnostyki są badania laboratoryjne. W morfologii krwi obserwuje się zazwyczaj leukocytozę (zwiększenie liczby białych krwinek) z przesunięciem obrazu odsetkowego w lewo w przypadku infekcji bakteryjnych. Oznacza się również stężenie białka C-reaktywnego (CRP) oraz prokalcytoniny (PCT), które są markerami stanu zapalnego i pomagają różnicować etiologię bakteryjną od wirusowej. W cięższych przypadkach, wymagających hospitalizacji, pobiera się posiewy plwociny oraz krwi, aby zidentyfikować konkretny patogen i określić jego lekowrażliwość (antybiogram).
|
|
|
Jak wygląda leczenie zapalenia płuc?
Terapia zapalenia płuc musi być celowana i dostosowana do przewidywanej przyczyny choroby oraz stanu klinicznego pacjenta. W przypadku bakteryjnego zapalenia płuc podstawą jest antybiotykoterapia. Leczenie zazwyczaj rozpoczyna się empirycznie (przed uzyskaniem wyniku posiewu) – podawane są leki skuteczne wobec najczęstszych patogenów, takie jak amoksycylina, makrolidy czy fluorochinolony. Czas trwania terapii wynosi zazwyczaj od 5 do 14 dni, w zależności od reakcji organizmu i rodzaju drobnoustroju.
Wirusowe zapalenie płuc leczy się głównie objawowo, choć w przypadku grypy czy COVID-19 dostępne są leki przeciwwirusowe, które należy podać w początkowej fazie choroby.
U pacjentów z hipoksją (niedotlenieniem) konieczna jest tlenoterapia, a w skrajnych przypadkach niewydolności oddechowej – wentylacja mechaniczna przy użyciu respiratora. Ważnym elementem rekonwalescencji jest rehabilitacja oddechowa, która pomaga przywrócić pełną pojemność płuc po przebytej infekcji.
Możliwe powikłania po zapaleniu płuc
Nieleczone lub niewłaściwie leczone zapalenie płuc może prowadzić do groźnych dla życia powikłań. Jednym z najczęstszych jest wysiękowe zapalenie opłucnej polegające na gromadzeniu się płynu w jamie opłucnej, który uciska płuco i nasila duszność. Często wymaga wykonania punkcji (toracentezy) w celu ewakuacji płynu.
Poważniejszym powikłaniem jest ropień płuca – ograniczony zbiornik ropy w miąższu płucnym powstały w wyniku martwicy tkanek. Może wymagać długotrwałej antybiotykoterapii lub interwencji chirurgicznej. Najgroźniejszym stanem jest sepsa (posocznica), czyli uogólniona reakcja zapalna organizmu na zakażenie, która może prowadzić do wstrząsu septycznego i niewydolności wielonarządowej. Ponadto przebyte zapalenie płuc może pozostawić ślady w postaci zwłóknień, zrostów opłucnowych czy rozstrzeni oskrzeli, które trwale upośledzają wydolność oddechową pacjenta.
Zapalenie płuc – najczęściej zadawane pytania
Czy zapalenie płuc jest zaraźliwe?
Odpowiedź na to pytanie nie jest jednoznaczna i zależy od czynnika wywołującego chorobę. Samo zapalenie płuc jako proces patologiczny wewnątrz organizmu nie jest zaraźliwe, ale patogeny, które je wywołały – jak najbardziej. Bakterie i wirusy przenoszą się drogą kropelkową podczas kaszlu czy kichania. Kontakt z drobnoustrojem nie zawsze musi skutkować zapaleniem płuc u osoby zdrowej. W zależności od odporności gospodarza może wywołać jedynie zapalenie gardła czy zapalenie oskrzeli.
Czy można wychodzić z domu z zapaleniem płuc?
Absolutnie nie zaleca się wychodzenia z domu w ostrej fazie choroby. Organizm walczący z tak poważną infekcją musi skupić całą energię na procesach naprawczych i immunologicznych. Ekspozycja na zmienne warunki atmosferyczne, wysiłek fizyczny związany z poruszaniem się, a także kontakt z innymi patogenami w miejscach publicznych mogą drastycznie pogorszyć stan chorego i prowadzić do groźnych powikłań. Zalecany jest ścisły reżim łóżkowy.
Czy przy zapaleniu płuc zawsze ma się gorączkę?
Nie, gorączka nie jest objawem obligatoryjnym. Choć często występuje w bakteryjnym zapaleniu płuc, to w przypadkach atypowych, wirusowych, a także u osób w podeszłym wieku czy z upośledzoną odpornością przebieg choroby może być bezgorączkowy. Zapalenie płuc bez gorączki jest zjawiskiem szczególnie niebezpiecznym, ponieważ usypia czujność pacjenta i lekarza, przez co opóźnia wdrożenie właściwego leczenia.
Kiedy można umrzeć na zapalenie płuc?
Ryzyko zgonu jest szczególnie wysokie w określonych grupach pacjentów. Najbardziej narażone są osoby starsze (powyżej 65. roku życia), niemowlęta oraz osoby z przewlekłymi chorobami współistniejącymi (POChP, cukrzyca, niewydolność serca, choroby nowotworowe). Śmiertelność jest wyższa w przypadku zakażeń szpitalnych, wywołanych przez bakterie lekooporne, a także w przebiegu sepsy. Kluczowym czynnikiem prognostycznym jest szybkość wdrożenia adekwatnej terapii – zwłoka w leczeniu drastycznie zmniejsza szanse na przeżycie w ciężkich postaciach choroby.
Jak spać przy zapaleniu płuc?
Odpowiednia pozycja podczas snu może przynieść ulgę w duszności i ułatwić odkrztuszanie. Zaleca się spanie z uniesionym tułowiem, np. na dwóch poduszkach, co ułatwia pracę przepony i zmniejsza zastój w płucach. Jeśli zapalenie obejmuje tylko jedno płuco, warto unikać leżenia na „chorym boku”, aby nie upośledzać dodatkowo wentylacji i nie nasilać bólu. Regularne wietrzenie sypialni i nawilżanie powietrza również poprawiają komfort snu.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty