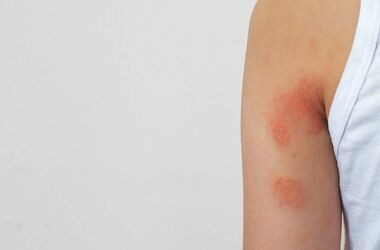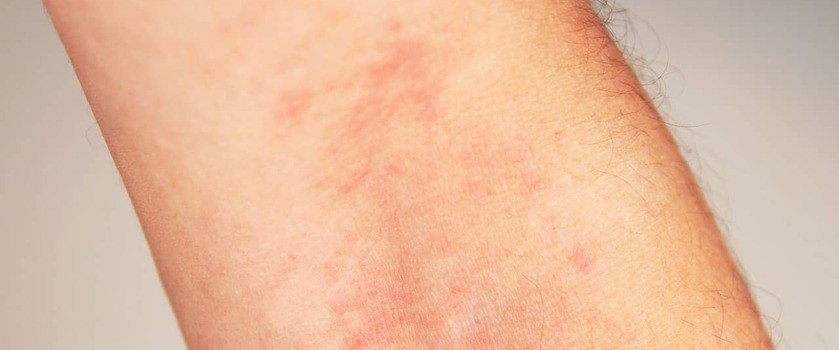
Osutka – charakterystyka, rodzaje, objawy, leczenie
Osutką nazywamy grupę zmian na skórze i błonach śluzowych o różnym wyglądzie i o różnorodnej przyczynie. Do najczęstszych przyczyn osutki zalicza się stosowanie leków wywołujących zmiany skórne, nadmierną ekspozycję na światło, zakażenia wirusowe i bakteryjne, a także okres ciąży.
Osutka – czym jest? Kiedy występuje?
Osutka jest terminem stosowanym na określenie zmian na skórze lub błonach śluzowych. Wyróżnia się wiele odmian różnopostaciowych osutek, które powstają na skutek reakcji organizmu na zastosowane leki, narażenia na czynniki uczulające, światło słoneczne, choroby wirusowe, bakteryjne czy w trakcie ciąży.
Osutki – rodzaje. Jak się objawia?
Ze względu na różnorodny obraz kliniczny zmian skórnych oraz błon śluzowych wyróżnia się następujące rodzaje osutek:
- osutka plamista – ma postać płaskich plam na skórze, które mają inne zabarwienie niż skóra niezmieniona,
- osutka plamisto-grudkowa – cechuje się obecnością grudek, czyli wyczuwalnych drobnych wyniosłości oraz zmian o typie plam na skórze,
- osutka grudkowa – występują różnej wielkości grudki, które są wyczuwalne dotykiem,
- osutka krostkowa – cechuje się obecnością licznych krostek, które nie są zlokalizowane w obrębie mieszków włosowych,
- osutka liszajopodobna – zmiany skórne mogą przypominać liszaj płaski, grudki mają błyszczącą powierzchnię i zazwyczaj układają się liniowo.
Osutka polekowa
Osutki polekowe są jednym z najczęstszych rodzajów osutek skórnych. Pojawiają się na skórze i błonach śluzowych na skutek reakcji alergicznej organizmu na przyjmowane leki. Objawy osutek polekowych zależą od rodzaju leku i najczęściej mają postać zmian rumieniowatych lub guzowatych. Zmiany skórne polekowe pojawiają się zazwyczaj po okresie 1–21 dni od momentu rozpoczęcia przyjmowania danego leku.
Do najczęstszych objawów osutek polekowych zalicza się:
- Rumień trwały – ma postać pojedynczej, dobrze odgraniczonej zmiany o brunatnej barwie. Najczęściej wywoływany jest przez kwas acetylosalicylowy, barbiturany, sulfonamidy i zanika samoistnie po odstawieniu leku.
- Rumień wielopostaciowy (łac. erythema multiforme), do którego zalicza się zespół Stevensa-Johnsona. Objawia się on obecnością pęcherzy oraz nadżerek na błonach śluzowych jamy ustnej, oczu, skórze i narządach płciowych. Opisywanym zmianom skórnym towarzyszą gorączka oraz bóle stawów. Może być wywołany przez sulfonamidy, barbiturany oraz penicylinę. Leczenie rumienia wielopostaciowego polega na stosowaniu antybiotyków o szerokim spektrum działania, leków antyhistaminowych, leków przeciwgorączkowych i przeciwbólowych.
- Toksyczna nekroliza naskórka – jest odmianą rumienia wielopostaciowego i charakteryzuje się obecnością zmian rumieniowych i pęcherzowych na skórze i błonach śluzowych. Obserwuje się także odchodzenie naskórka dużymi płatami. Toksycznej nekrolizie naskórka towarzyszą wysoka gorączka oraz ciężki stan chorego. Może być wywołany przez sulfonamidy, barbiturany, penicylinę oraz furosemid.
- Rumień guzowaty (łac. erythema nodosum) cechuje się obecnością bolesnych guzów o barwie czerwonej lub sinobrunatnej. Guzki najczęściej lokalizują się na skórze podudzi, zmianom towarzyszą ból stawów i gorączka. Rumień guzowy może być wywołany przez stosowanie sulfonamidów lub penicyliny.
- Zmiany krwotoczne – mają postać krwawych wylewów do skóry. Najczęściej są wywołane poprzez stosowanie leków z grupy sulfonamidów, tiazydów, niesteroidowych leków przeciwzapalnych, penicyliny oraz allopurinolu. W leczeniu stosuje się leki immunosupresyjne oraz kortykosteroidy.
Osutka kiłowa
Osutka kiłowa jest objawem zakażenia kiłą, do którego dochodzi na skutek kontaktów seksualnych z osobą zakażoną. Objawy pojawiają się po około 2–3 tygodniach od zakażenia i mają postać twardego, niebolesnego owrzodzenia w okolicy narządów płciowych. Po około 6–8 tygodniach dochodzi do samoistnego wygojenia owrzodzenia. Po około 70 dniach od zakażenia pojawiają się objawy kiły II-rzędowej, czyli osutka kiłowa. Ma ona postać drobnych plamek, grudek lub rzadziej krostek na skórze. Zmiany początkowo mają wygląd blado-czerwonych lub różowych nieswędzących plam, o średnicy 5–10 milimetrów i są zlokalizowane na tułowiu i kończynach. Po kilku tygodniach od początku osutki pojawiają się czerwone zmiany grudkowe, które mogą wystąpić na całym ciele, ale najczęściej pojawiają się na dłoniach i stopach. Osutka charakteryzuje się niewielkim nasileniem, niekiedy może nie występować w ogóle.
Osutka świetlna
Osutka świetlna powstaje na skutek ekspozycji na promieniowanie słoneczne i najczęściej dotyczy miejsc odsłoniętych takich jak twarz czy ręce. Może mieć charakter rumieniowy, grudkowy lub pęcherzowy i powstaje po około 1 do 5 dni od ekspozycji na promieniowanie słoneczne. Zmiany skórne pojawiają się w okresie wiosennym, natomiast w sezonie letnim skóra przyzwyczaja się do promieniowania UV, dlatego nie obserwuje się zmian.
Do najczęstszych zmian skórnych wywoływanych poprzez ekspozycję na promieniowanie słoneczne zalicza się:
- Wielopostaciowe osutki świetlne (ang. Polymorphous Light Eruption, PLE) – objawiają się zmianami rumieniowymi powstającymi do kilku godzin od ekspozycji na promieniowanie słoneczne. Niekiedy zmiany mogą przypominać typowe bąble pokrzywkowe. Wielopostaciowe osutki świetlne najczęściej występują u młodych kobiet w sezonie wiosennym. Zmianom skórnym może towarzyszyć świąd, obrzęk skóry i gorączka.
- Pokrzywka świetlna (łac. Solar urticaria) – ma postać bąbli pokrzywkowych powstających po około 5-10 minutach od ekspozycji na światło słoneczne. Zmiany skórne najczęściej występują u osób młodych i zanikają samoistnie po około 24 godzinach.
- Opryszczka ospówkowata (łac. Hydroa vaciniforme) – jest rzadkim rodzajem fotodermatozy występującej u dzieci. Objawia się pojawieniem się drobnych pęcherzyków po 2-3 dniach od ekspozycji na słońce. Zmiany najczęściej lokalizują się na twarzy, grzbietach dłoni oraz przedramionach. Przed pojawieniem się pęcherzyków chorzy często zgłaszają występowanie świądu, pieczenia i zaczerwienienia skóry.
- Świerzbiączka letnia (łac. Actinic prurigo) rzadka choroba o prawdopodobnie podłożu genetycznym. Po ekspozycji na słońce obserwuje się swędzące grudki i guzki, które po wygojeniu pozostawiają blizny.
Osutka wirusowa
Osutka wirusowa powstaje na skutek zakażenia różnorodnymi wirusami, najczęściej wirusy Coxackie, enterowirusy, wirus ospy wietrznej i półpaśca, wirus odry, parwowirus B19, wirus różyczki, EBV czy wirus HIV.
Osutka ciężarnych
Osutki ciężarnych są różnorodną grupą chorób skóry pojawiających się w okresie ciąży prawdopodobnie na skutek zmian hormonalnych i reakcji autoimmunologicznych. Do najczęstszych osutek ciężarnych zalicza się opryszczki ciężarnych, liszajec opryszczkowaty, swędzące grudki i ogniska pokrzywkowe w przebiegu ciąży – (PUPPP, ang. pruritic urticarial papules and plaques of pregnancy), świerzbiączkę ciężarnych, grudkowe zapalenie skóry ciężarnych. Zmiany skórne najczęściej mają postać grudek, zmian rumieniowo-złuszczających, rumieni lub pęcherzy.
W zależności od rodzaju choroby stosuje się specjalistyczne leczenie dermatologiczne.
Osutka u dzieci
Najczęstszą przyczyną pojawienia się osutki na skórze u dzieci są zakażenia wirusowe, bakteryjne oraz alergiczne. W zależności od czynnika wywołującego chorobę, można zaobserwować różnorodne zmiany skórne takie jak plamki, grudki, krostki czy pęcherze. Do najczęstszych chorób przebiegających z osutką u dzieci zalicza się rumień nagły, czyli tzw. gorączka trzydniowa, ospę wietrzną, mononukleozę zakaźną, liszajec zakaźny, pokrzywki alergiczne i atopowe zapalenie skóry. Leczenie jest zależne od czynnika wywołującego zmiany.
Leczenie osutki
Ze względu na różnorodność przyczyn osutki leczenie stosowane jest w zależności od czynnika wywołującego zmiany. W przypadku osutek polekowych należy jak najszybciej przestać przyjmować lek powodujący zmiany, natomiast w osutkach świetlnych zastosować fotoprotekcję, czyli stosowanie filtrów UV.
Osoby z osutkami o podłożu alergicznym muszą unikać czynnika wyzwalającego powstawanie zmian oraz stosować leki antyhistaminowe. W przypadku osutek wywołanych przez zakażenie bakteryjne lub wirusowe należy stosować leczenie łagodzące objawy oraz wpływające na przebieg infekcji.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty