Wirus Coxsackie – objawy i leczenie zarażenia koksakiwirusem
Wirusy Coxsackie (koksakiwirusy) to patogeny, które odpowiedzialne są za różne infekcje zarówno u dorosłych, jak i u dzieci. Do zakażenia tym typem wirusów najczęściej dochodzi latem i jesienią. Jak się przed nimi chronić? Podpowiadamy.
Coxsackie – charakterystyka ogólna
Wirusy Coxsackie są enterowirusami należącymi do rodziny Picornaviridae. Rodzina ta obejmuje wirusy polio, echowirusy i wirusy Coxsackie. Enterowirusy zawierają genom złożony z pojedynczej nici RNA, namnażają się w przewodzie pokarmowym, są odporne na kwas żołądkowy, nie posiadają otoczki lipidowej. Pomimo bytowania w przewodzie pokarmowym najczęściej nie powodują infekcji przewodu pokarmowego i biegunek.
Wirus Coxsackie – rodzaje i chorobotwórczość
Wyróżnia się wirusy Coxsackie: typ A (CVA) oraz typ B (CVB).
Wirusy Coxsackie A powodują najczęściej opryszczkowe zapalenie gardła i infekcje układu oddechowego oraz krwotoczne zapalenie spojówek. Wirusy Coxsackie A16 i A6 powodują częstą wśród dzieci poniżej 5. roku życia chorobę bostońską, inaczej określaną jako „bostonka” lub choroba dłoni, stóp i ust (ang. Hand, Foot, and Mouth Syndrome – HFMS).
Typ B wirusów Coxsackie najczęściej powoduje zapalenie mięśnia sercowego i infekcje układu nerwowego. Wirusy Coxsackie B1, B2, B3, B5 są wirusami kardiotropowymi, mogą wywołać wirusowe zapalenie mięśnia sercowego u dzieci. Wirus Coxsackie B3 powoduje również zapalenie opon mózgowo-rdzeniowych i zapalenie mózgu. Istnieją doniesienia sugerujące związek infekcji wirusem Coxsackie B4 z uszkodzeniem wysp trzustki i wystąpieniem cukrzycy typu I.
Objawy zakażenia Coxsackie u dzieci i dorosłych
Objawy zakażenia wirusem Coxsackie mogą być różne, wśród najczęstszych symptomów wyróżnia się: gorączkę, ogólne osłabienie, wysypkę skórną, a nawet zaburzenia neurologiczne.
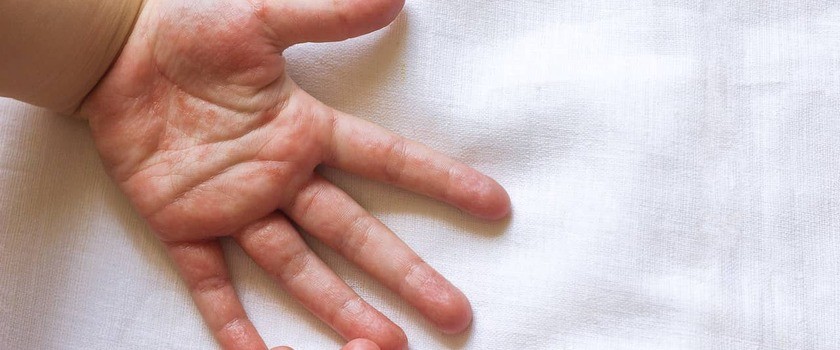
Zakażenie wirusem Coxsacki typu A16 i A6, najczęściej powoduje chorobę dłoni, stóp i ust (zwaną „bostonką”). Najczęściej chorują na nią dzieci w wieku przedszkolnym, ale zarazić mogą się również dorośli. Pierwsze objawy choroby dłoni, stóp i ust pojawiają się po okresie 3–6 dni od zarażenia wirusem Coxsackie. Choroba bostońska objawia się głównie jako bolesna wysypka na skórze dłoni, stóp, w okolicy ust, rzadziej na kolanach, łokciach, pośladkach i w okolicy narządów płciowych. W chorobie bostońskiej mogą pojawiać się bolesne pęcherze na dłoniach, podeszwach stóp i w okolicy ust. Bolesne pęcherze i owrzodzenia (herpangina) mogą występować również w jamie ustnej, zwłaszcza w tylnej części jamy ustnej, na podniebieniu miękkim i migdałkach, powodować ból gardła i zapalenie migdałków (tonsillitis). Ból w jamie ustnej może znacznie utrudniać jedzenie i picie, a u małych dzieci powoduje nadmierne ślinienie. W przebiegu choroby bostońskiej często występuje gorączka i ogólne złe samopoczucie zarówno u dzieci, jak i u dorosłych. Infekcja zazwyczaj ma przebieg łagodny, objawy ustępują po 7–10 dniach. Choroba dłoni, stóp i ust łatwo przenosi się na dzieci i dorosłych, dlatego osoba chora powinna pozostać w domu, nawet jeśli objawy są łagodne.
Zakażenie wirusami Coxsackie może powodować również znacznie poważniejsze choroby, które wymagają leczenia specjalistycznego w warunkach szpitalnych. Wirusy Coxsackie mogą wywołać krwotoczne zapalenie spojówek, które objawia się bólem oka, zaczerwienieniem i przekrwieniem, wrażliwością na światło, łzawieniem oka i niewyraźnym widzeniem. Wirusy Coxsackie powodują również zapalenie wątroby, zapalenie opon mózgowych i mózgu, zapalenie mięśnia sercowego (myocarditis), które może prowadzić do powikłań takich jak niewydolność serca i sepsa.
Zapalenie mięśnia sercowego wywołane przez wirusy Coxsackie B może być bardzo groźną chorobą dla noworodków. Takie objawy jak gorączka, senność, drażliwość, wymagają pilnej konsultacji lekarskiej. Noworodki do trzeciego miesiąca życia są najbardziej narażone na ciężki przebieg infekcji wirusem Coxsackie. Istnieje również ryzyko przeniesienia zakażenia wirusem z matki na dziecko podczas porodu lub tuż po nim.
Jak dochodzi do zarażenia Coxsackie?
Zakażenia wirusami Coxsackie są bardzo powszechne, występują sezonowo, najwięcej jest ich w okresie letnim i jesiennym. Częstość zakażeń jest również zależna od poziomu higieny.
Źródłem zakażenia mogą być osoby chore lub nosiciele wirusa. Wirusy Coxsackie najłatwiej przenoszą się wśród małych dzieci i to one najczęściej chorują. Niemniej jednak zachorować mogą również dorośli, zarażając się od dzieci, z którymi mieszkają lub opiekują się nimi w przedszkolu lub żłobku. Wirus Coxsackie bytuje w przewodzie pokarmowym, wydalany jest z kałem, dlatego do zarażenia dochodzi najczęściej drogą fekalno-oralną, czyli przez przeniesienie wirusa z zanieczyszczonych powierzchni brudnymi rękami do ust. Zanieczyszczone powierzchnie to głównie klamki, krany, toalety, przyciski spłuczek w toaletach, powierzchnie zanieczyszczone kałem. Źródłem zakażenia wirusem Coxackie może być też zanieczyszczona żywność lub woda. Droga kropelkowa jest również możliwa drogą zakażenia wirusem. Do zarażenia może dojść także drogą kropelkową, wirus Coxsackie obecny jest również w wydzielinach układu oddechowego i rozprzestrzenia się bardzo łatwo poprzez kichanie lub kaszel.
Wirus Coxsackie – diagnostyka, leczenie
Diagnostyka serologiczna pozwala na zbadanie we krwi poziomu przeciwciał przeciwko wirusowi Coxsackie. Badaniu można poddać również wymaz pobrany z gardła albo wykonać posiew kału. Diagnostyka w kierunku wirusa Coxsackie może polegać również na zbadaniu materiału pochodzącego z pęcherzyków na skórze.
Jak zapobiegać zarażeniu Coxsackie?
Zapobieganie zarażeniu wirusem Coxsackie polega przede wszystkim na przestrzeganiu zasad higieny.
Należy nauczyć dzieci prawidłowego mycia rąk i upewnić się, że robią to często i dobrze. Wspólne zabawki w przedszkolach i żłobkach powinny być regularnie poddawane myciu i dezynfekcji. Bardzo istotne znaczenia ma unikanie dotykania oczu, nosa i ust rękami, a także zachowanie zasad higieny podczas korzystania z toalety lub podczas opieki nad dziećmi i przy zmianie pieluch. Konieczne jest utrzymywanie w czystości toalet i miejsc użytkowanych przez wiele osób, używanie jednorazowych chusteczek higienicznych do higieny nosa. Osoby z chorobą bostońską powinny utrzymywać w czystości i unikać dotykania oraz drapania wysypki, strupków i pęcherzy na skórze. Płyn zawarty w pęcherzach może zawierać wirusa i doprowadzić do zarażenia kolejnych osób. Nie ma szczepionki przeciw wirusom Coxsackie.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty