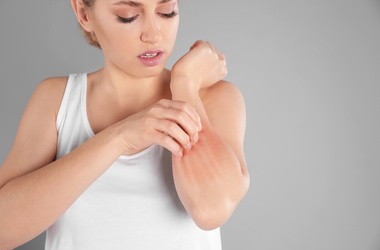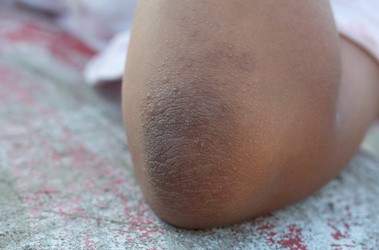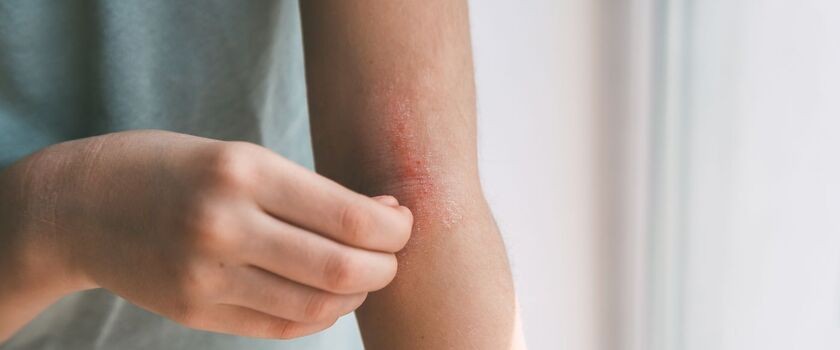
Czym charakteryzuje się atopowe zapalenie skóry? Objawy, leczenie, pielęgnacja
Atopowe zapalenie skóry (AZS) to przewlekła, wieloczynnikowa choroba dermatologiczna, która znacząco wpływa na jakość życia. Pomimo że AZS bywa kojarzone przede wszystkim z wiekiem dziecięcym, schorzenie to ujawnia się lub utrzymuje również u pacjentów dorosłych, u których często przybiera postać przewlekłą i nawracającą. W artykule omówione zostaną kluczowe informacje dotyczące charakterystyki choroby, jej symptomów, dostępnych metod terapii oraz odpowiednich strategii pielęgnacyjnych, które pozwalają na kontrolę przebiegu schorzenia i minimalizowanie nieprzyjemnych objawów.
- Czym jest atopowe zapalenie skóry?
- Objawy atopowego zapalenia skóry
- Leczenie atopowego zapalenia skóry u dorosłych
- Powikłania atopowego zapalenia skóry
- Pielęgnacja skóry z AZS i łagodzenie objawów
- Atopowe zapalenie skóry – najczęściej zadawane pytania
- Atopowe zapalenie skóry – podsumowanie
Czym jest atopowe zapalenie skóry?
Atopowe zapalenie skóry jest złożoną chorobą immunologiczną, w której dochodzi do zaburzeń funkcji bariery naskórkowej i patologicznej odpowiedzi zapalnej. Schorzenie to zalicza się do grupy dermatoz atopowych, powiązanych genetycznie z podatnością na alergie, astmę oraz nieżyt nosa o podłożu alergicznym. W przebiegu AZS komórek naskórka nie funkcjonują prawidłowo, co prowadzi do zwiększonej utraty wody oraz penetracji alergenów i drobnoustrojów, które wywołują reakcję zapalną skóry. U dorosłych pacjentów objawy mogą różnić się od prezentowanych w dzieciństwie, co wymaga indywidualnego podejścia do diagnozy i leczenia.
Objawy atopowego zapalenia skóry
Atopowe zapalenie skóry, znane również jako egzema, to przewlekła choroba zapalna skóry. Jej objawy mogą znacznie różnić się w zależności od wieku pacjenta. U dorosłych AZS przyjmuje specyficzne formy, które często są wynikiem wieloletniego przebiegu choroby.
Typowe lokalizacje zmian
U dorosłych zmiany skórne najczęściej pojawiają się w kilku charakterystycznych miejscach:
- zgięcia stawów – łokcie, kolana;
- twarz i szyja – okolice oczu i ust;
- ręce i stopy – w ich obrębie mogą pojawiać się głębokie, bolesne pęknięcia.
Główne objawy kliniczne AZS
- Intensywny świąd – to najbardziej charakterystyczny i uciążliwy objaw AZS. Świąd jest na tyle silny, że zmusza chorego do ciągłego drapania, co prowadzi do błędnego koła – drapanie uszkadza barierę ochronną skóry, nasila stan zapalny i świąd.
- Suchość i łuszczenie się skóry – skóra atopowa jest naturalnie bardzo sucha, co jest efektem uszkodzonej bariery naskórkowej. Suchość prowadzi do łuszczenia skóry i jej pękania.
- Pogrubienie naskórka (lichenifikacja) – długotrwałe tarcie i drapanie w tych samych miejscach sprawia, że skóra staje się grubsza, twardsza i bardziej szorstka.
- Zaczerwienienie i stany zapalne – w okresach zaostrzeń skóra staje się mocno zaczerwieniona i obrzęknięta, co wskazuje na intensywny proces zapalny.
- Nadkażenia – drapanie uszkodzonej skóry ułatwia wnikanie bakterii, zwłaszcza gronkowca złocistego. Powoduje to powstawanie ropnych nadkażeń, które mogą dodatkowo nasilać świąd i stan zapalny.
Leczenie atopowego zapalenia skóry u dorosłych
Leczenie atopowego zapalenia skóry (AZS) u dorosłych to proces długotrwały i zindywidualizowany, który wymaga połączenia różnych metod, aby skutecznie kontrolować objawy i poprawić jakość życia pacjenta. Podstawą terapii jest codzienna i odpowiednio dobrana pielęgnacja skóry – regularne stosowanie emolientów i kremów nawilżających, które wzmacniają barierę ochronną skóry, zapobiegają utracie wody i chronią przed podrażnieniami. Skóra atopowa jest z natury sucha i wrażliwa, dlatego jej odpowiednie nawilżenie jest konieczne nawet w okresach remisji, bez widocznych objawów.
Jak złagodzić objawy AZS podczas zaostrzenia choroby?
W celu opanowania stanu zapalnego i świądu w okresach zaostrzeń stosuje się leki do użytku zewnętrznego. Najczęściej są to:
- Miejscowe kortykosteroidy – kremy i maści o działaniu przeciwzapalnym, które szybko łagodzą zaczerwienienie i obrzęk. Ich stosowanie jest jednak ograniczone czasowo ze względu na możliwe skutki uboczne.
- Inhibitory kalcyneuryny – preparaty takie jak takrolimus czy pimekrolimus, które również działają przeciwzapalnie, ale nie zawierają sterydów. Mogą być stosowane na delikatniejszych obszarach, np. na twarzy.
Leczenie AZS (ciężkiej postaci)
W przypadkach ciężkiego AZS, gdy leczenie miejscowe nie przynosi zadowalających efektów, konieczne może być włączenie terapii ogólnoustrojowej. Obejmuje ona:
- Leki immunosupresyjne – takie jak cyklosporyna, metotreksat czy azatiopryna, które osłabiają odpowiedź układu odpornościowego, dzięki czemu zmniejszają stan zapalny.
- Leki biologiczne – to nowsze terapie, które celują w specyficzne cząsteczki odpowiedzialne za proces zapalny w AZS. Przykładem jest dupilumab, który blokuje działanie kluczowych interleukin.
W ostatnich latach do terapii ogólnoustrojowej włączono także inhibitory kinaz janusowych (np. baricytynib, upadacytynib), które hamują przekazywanie sygnałów prozapalnych. Leki te stanowią skuteczną alternatywę dla klasycznych immunosupresantów i charakteryzują się szybkim działaniem na świąd i zmiany skórne.
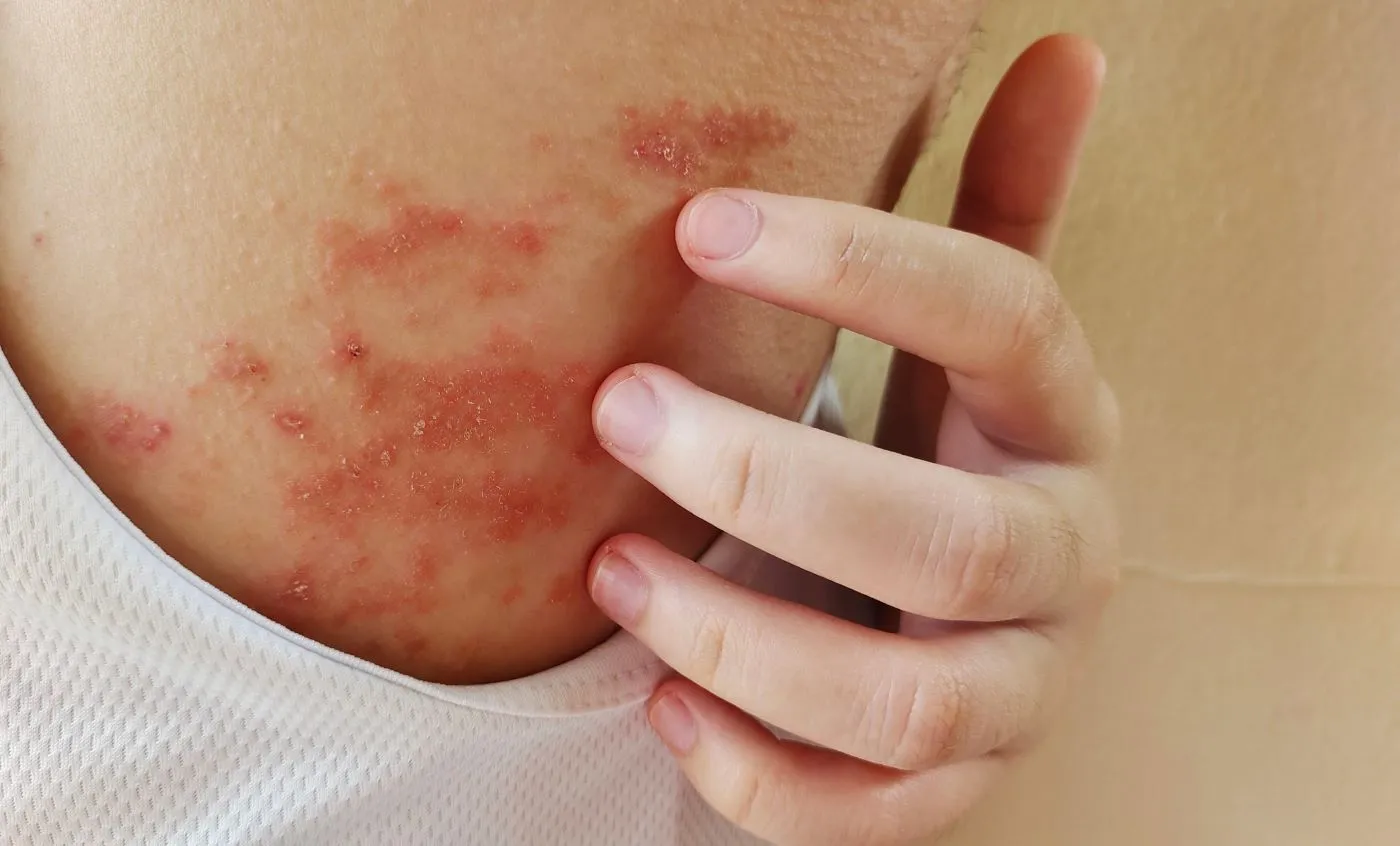
Powikłania atopowego zapalenia skóry
Nieodpowiednio leczone lub ciężkie atopowe zapalenie skóry może prowadzić do szeregu poważnych powikłań, które pogarszają stan zdrowia i jakość życia pacjenta.
Uszkodzona bariera ochronna skóry u pacjentów z AZS jest bardziej podatna na wtórne infekcje. Najczęstszym patogenem jest gronkowiec złocisty (Staphylococcus aureus), który może kolonizować zmienione chorobowo miejsca. Infekcje te objawiają się pęcherzykami, ropnymi krostami i strupami, które nasilają świąd i stan zapalny. Inne potencjalne infekcje to zakażenia wirusowe (np. wirusem opryszczki pospolitej) oraz grzybicze.
Przewlekłe drapanie prowadzi do lichenifikacji – zgrubienia, pogrubienia i szorstkości skóry. Zmiany te są widoczne jako obszary o wyraźnie zaznaczonym rysunku skóry i mogą być trudne do wyleczenia. Ponadto długotrwały stan zapalny i ciągły proces gojenia mogą prowadzić do przebarwień pozapalnych (hiperpigmentacji) lub odbarwień skóry (hipopigmentacji), które stają się problemem kosmetycznym.
W ciężkich przypadkach niekontrolowany stan zapalny może mieć wpływ na cały organizm. Badania sugerują, że AZS może być powiązane ze zwiększonym ryzykiem rozwoju innych chorób o podłożu alergicznym takich jak astma oskrzelowa czy alergiczny nieżyt nosa. Z tego względu tak ważne jest wczesne wdrożenie kompleksowego leczenia, które nie tylko poprawia stan skóry, ale także zapobiega rozwojowi poważniejszych komplikacji.
Pielęgnacja skóry z AZS i łagodzenie objawów
Codzienna pielęgnacja skóry atopowej powinna być traktowana jako integralny element terapii, a nie jedynie uzupełnienie leczenia farmakologicznego. Zaleca się stosowanie kosmetyków hipoalergicznych, pozbawionych substancji zapachowych i konserwantów, które mogłyby wywołać dodatkowe podrażnienia. Kluczowe jest regularne nawilżanie skóry preparatami o właściwościach natłuszczających, które przywracają prawidłowe funkcjonowanie bariery ochronnej naskórka. Ważne jest także unikanie gorących kąpieli oraz mechanicznego pocierania skóry, które mogą sprzyjać rozwojowi stanów zapalnych. Odpowiednia pielęgnacja zmniejsza ryzyko zaostrzeń i wspomaga regenerację tkanki. Skuteczna pielęgnacja wymaga stosowania emolientów zawierających składniki odbudowujące barierę lipidową (ceramidy, cholesterol, kwasy tłuszczowe). Preparaty należy nakładać co najmniej 2 razy dziennie, zawsze w ciągu 3 minut po kąpieli.
|
|
|
Atopowe zapalenie skóry – najczęściej zadawane pytania
Z czym można pomylić atopowe zapalenie skóry?
AZS bywa mylone z innymi dermatozami o przewlekłym przebiegu, takimi jak łuszczyca, kontaktowe zapalenie skóry czy liszaj płaski. Dokładne rozpoznanie wymaga szczegółowego wywiadu i badania dermatologicznego, a czasami także dodatkowych testów alergicznych i histopatologicznych.
Co pogarsza atopowe zapalenie skóry?
Na przebieg choroby negatywnie wpływają różne czynniki, m.in. stres, drażniące środki chemiczne, alergeny środowiskowe, niewłaściwa dieta oraz nieodpowiednia odzież wykonana z materiałów syntetycznych. Zmiany temperatury i wilgotności powietrza również mogą nasilać dolegliwości.
Czy wapno pomaga na atopowe zapalenie skóry?
Stosowanie tradycyjnych preparatów zawierających wapń (np. mleko wapienne) nie ma potwierdzonej skuteczności w leczeniu AZS i nie jest zalecane jako podstawowa metoda terapii. Może jednak pełnić rolę wspomagającą przy łagodzeniu drobnych podrażnień, ale zawsze powinno być skonsultowane ze specjalistą.
Ile trwa zaostrzenie AZS?
Czas trwania epizodu zaostrzenia atopowego zapalenia skóry jest indywidualny i może wynosić od kilku dni do kilku tygodni w zależności od intensywności zapalenia oraz czasu reakcji na zastosowane leczenie. Skuteczna interwencja medyczna pozwala na skrócenie okresu objawów.
Czy atopowe zapalenie skóry jest zaraźliwe?
AZS nie jest chorobą zakaźną, dlatego nie stanowi zagrożenia dla osób z najbliższego otoczenia chorego. Jest to schorzenie o podłożu immunologicznym i genetycznym, nie przenosi się drogą kontaktową.
Atopowe zapalenie skóry – podsumowanie
Atopowe zapalenie skóry u osób dorosłych to złożona i przewlekła choroba skóry, która wymaga wielowymiarowego i indywidualnego podejścia terapeutycznego oraz systematycznej pielęgnacji mającej na celu odbudowę bariery ochronnej naskórka. Właściwe rozpoznanie, konsekwentne leczenie oraz eliminacja czynników sprzyjających zaostrzeniom są kluczowe dla poprawy stanu zdrowia skóry oraz komfortu życia pacjentów. Zrozumienie mechanizmów powstawania i objawów AZS umożliwia skuteczną kontrolę przebiegu schorzenia.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty