Nużeniec – objawy zakażenia, leczenie, domowe sposoby
Nużeniec to rodzaj pasożyta należącego do grupy roztoczy. Jest niewidoczny gołym okiem, ponieważ ma bardzo niewielkie rozmiary. Gatunki bytujące na człowieku to nużeniec ludzki oraz nużeniec krótki. Liczba osób zarażonych wzrasta wraz z wiekiem. Nawet ponad 80% osób powyżej 70. roku życia może być zarażonych nużeńcem.
- Czym jest nużeniec?
- Jakie są objawy nużeńca?
- Leczenie zakażenia nużeńcem
- Czy istnieją domowe sposoby na pozbycie się nużeńca?
- Jak zapobiegać zakażeniu się nużeńcem?
Nużeniec może bezpośrednio prowadzić do rozwoju stanu zapalnego powiek (zapalenie brzegów powiek) oraz pośrednio przyczyniać się do niego, stanowiąc wektor dla bakterii i grzybów chorobotwórczych. Zazwyczaj nużeńce zajmują powierzchnie bogate w lipidy, np. okolice ujść gruczołów łojowych na skórze. Rozpowszechnienie nużeńca to dość ciekawy temat. Pasożyty przenoszone są wraz z kurzem oraz w wyniku bezpośredniego kontaktu z osobą chorą na nużycę u zwierząt, a demodekozę u ludzi. Zakażeniu nużeńcem sprzyja obniżona odporność organizmu. Zarażenie nużeńcem może objawiać się poprzez wystąpienie zmian skórnych, m.in. świąd i pieczenie skóry, wysypka, rumień, wykwity ropne lub trądzik różowaty. Dodatkowym symptomem wskazującym na obecność nużeńca na skórze jest uczucie delikatnego łaskotania w miejscach poruszania się pasożyta.
Czym jest nużeniec?
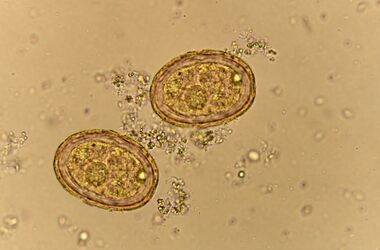
Nużeniec to pasożyt należący do roztoczy z rodziny nużeńcowatych. Jest niewidoczny gołym okiem, ma niewielkie rozmiary – zazwyczaj osiąga ok. 0,4 mm długości. Ma wydłużony kształt oraz białawy lub żółtawy kolor. Na człowieku mogą bytować dwa gatunki: Demodex folliculorum i Demodex brevis, czyli nużeniec ludzki oraz nużeniec krótki. Nużeniec posiada cztery pary odnóży z pazurkami znajdującymi się na końcach. Wyspecjalizowany aparat ruchowy pozwala mu na przemieszczanie się w tempie 8–16 mm/dobę. Samica zamieszkująca na skórze w pojedynczym mieszku włosowym składa około 25 jaj w okresie kilku tygodni. Okres rozwojowy nużeńca obejmuje trzy fazy rozwojowe do osiągnięcia dorosłego osobnika, które trwają ok. miesiąca. Podstawowym pokarmem dla nużeńców są tłuszcze, dlatego zazwyczaj zajmują obszary pokryte warstwą lipidową, jak skóra obfita w gruczoły łojowe. Po przytwierdzeniu do tłustego podłoża nużeniec wnika do porów skóry. Dodatkowo nużeńce żywią się przesączem osocza krwi oraz komórkami nabłonkowymi organizmu, na którym bytują. Czynnikiem predysponującym do zakażenia nużeńcem jest obniżona odporność, którą wywołują np. leki immunosupresyjne.
Jakie są objawy nużeńca?
Pierwsze objawy zakażenia nużeńcem są trudne do rozpoznania. Początkowe symptomy są łagodne, niemalże nieodczuwalne. Zarażenie nużeńcem bywa mylone z innymi infekcjami, a niekiedy z odczynem alergicznym. Swędzenie powodowane przez pasożyta jest delikatne, czasem dające odczucie łaskotania. Obecność nużeńca jest manifestowana poprzez mechaniczne blokowanie ujść gruczołów przez pasożyta.
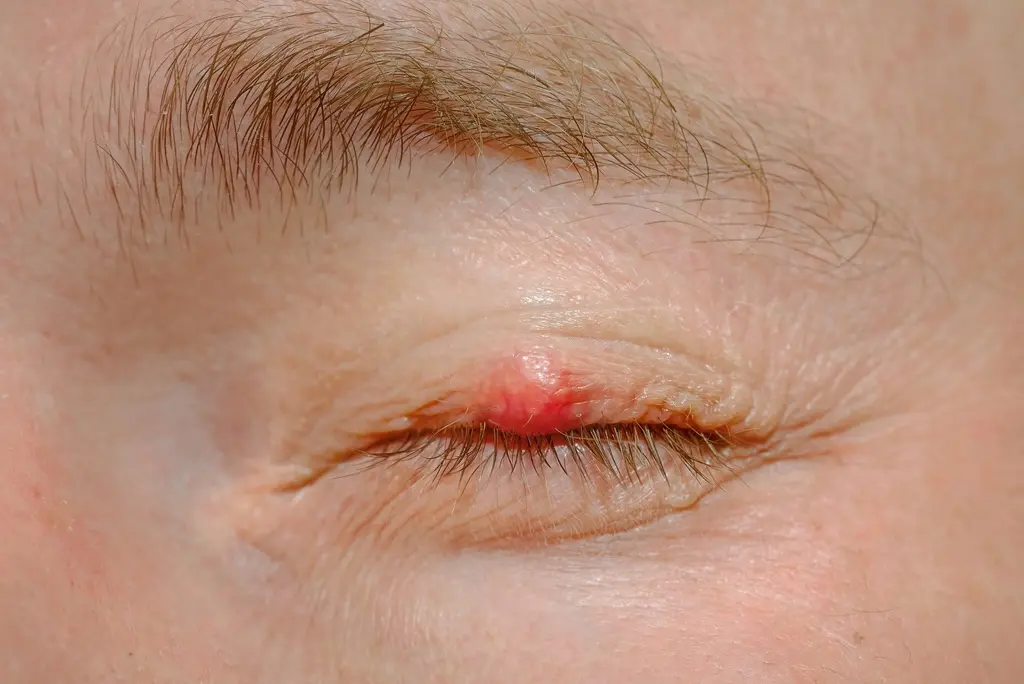
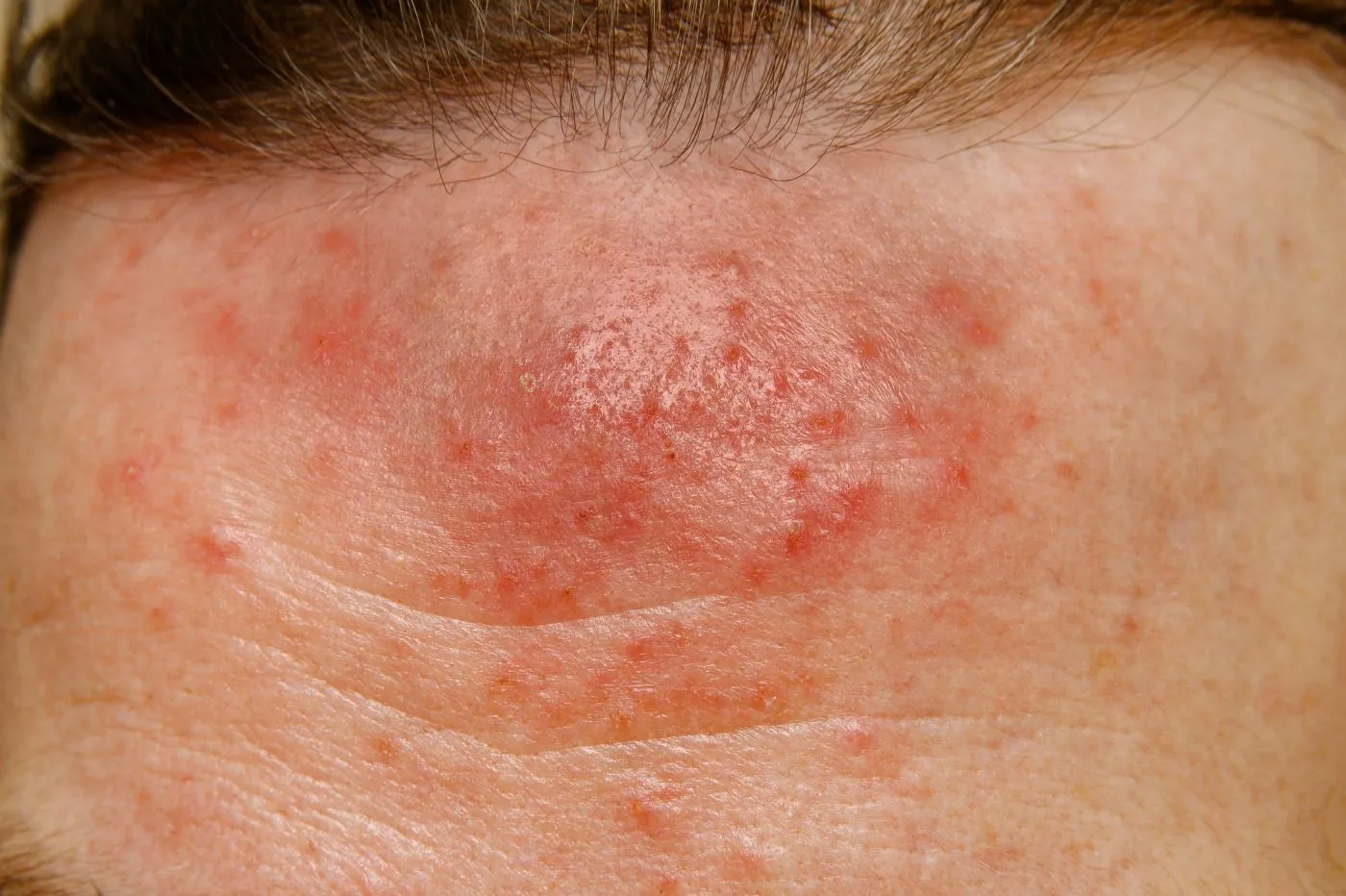
Nużeniec – objawy
- okolice oczu – zaczerwienione i podrażnione; swędzenie powiek,
- uczucie piasku pod powiekami,
- wykwity rumieniowe, grudkowe, guzkowe na skórze nosa i/lub policzków.
Zasiedlenie skóry przez nużeńca prowadzi do stanów zapalnych w obrębie gruczołu łojowego lub mieszka włosowego. Często jest to widoczne na mieszkach włosowych rzęs i brwi, gdzie powoduje przewlekłe zapalenie brzegów powiek. Dochodzi wówczas do zablokowania wydzielania łoju, co może spowodować wystąpienie podwyższonej temperatury, bólu oraz utworzenie się zmiany ropnej. Może temu towarzyszyć swędzenie i pieczenie, zwłaszcza w trakcie ingerowania nużeńca w głąb skóry. Czasami bytowanie roztoczy na skórze może skutkować pojawieniem się zaskórników i wągrów, a wydaliny nużeńca mogą powodować reakcje alergiczne oraz podrażnienie ujść gruczołów łojowych. Zasiedlenie skóry żywiciela przez pasożyta może wywołać wysypkę, rumień, zmiany ropne oraz trądzik różowaty.
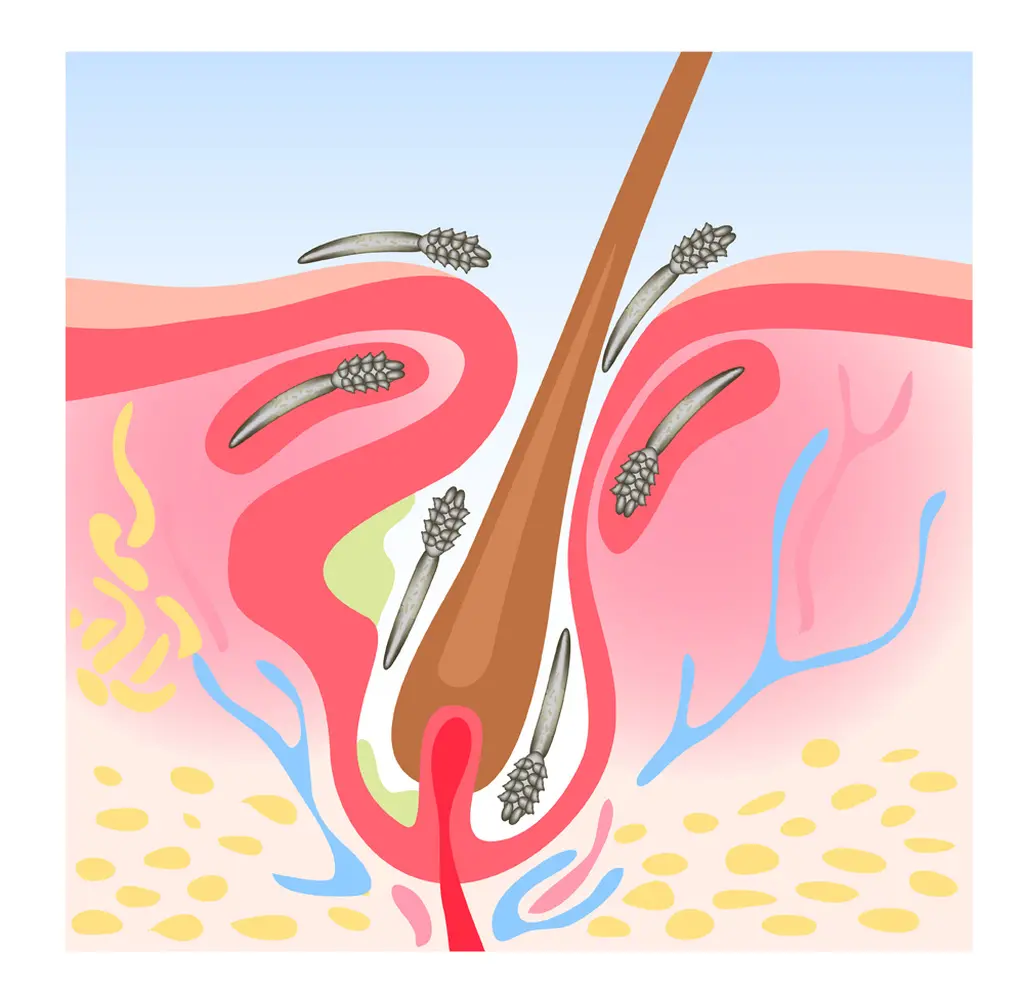
Leczenie zakażenia nużeńcem
Nużeńce wywołują u zwierząt chorobę zwaną nużycą, a u ludzi demodekozą. Leczenie zakażenia pasożytem nie jest proste i może trwać nawet kilka miesięcy. Poza usunięciem nużeńca z powierzchni zakażonych należy wyleczyć szkody spowodowane bytowaniem pasożyta na skórze. Niejednokrotnie zdiagnozowanie demodekozy następuje dopiero po kilku latach od zakażenia nużeńcem. Farmakoterapia polega przede wszystkim na stosowaniu produktów zewnętrznych na skórę w miejscach zmienionych chorobowo. Leczenie nużeńca może być wyjątkowo utrudnione także przez to, że część osobników znajduje się w głębszych warstwach skóry, w obrębie gruczołów łojowych oraz mieszków włosowych. Dodatkowo pasożyty bytujące na żywicielu znajdują się w różnych fazach cyklu rozwojowego (larw, nimf, osobników dorosłych), dlatego terapia powinna trwać na tyle długo, aby usunąć wszystkie stadia rozwojowe i nie doprowadzić do odnowienia kolonii pasożytów na skórze. Większość środków odkażających, przeciwdrobnoustrojowych, miejscowych antybiotyków i sterydów jest mało skuteczna w leczeniu demodekozy.
Jakie leki stosuje się przy zakażeniu nużeńcem?
W opracowaniach naukowych w zwalczaniu nużeńca wymieniane są następujące leki:
- maść rtęciowa,
- produkty zewnętrzne z metronidazolem w stężeniu 1–2%,
- maść z erytromycyną 2%,
- pilokarpina w stężeniu 4%,
- maść siarkowa,
- krotamiton 10%,
- olej kamforowy,
- permetryna 5% w kremie,
- roztwory azotanu srebra 0,5–1%,
- produkty zewnętrzne z zawartością olejku z drzewa herbacianego w stężeniu 20%.
Podczas terapii zewnętrznej wskazane jest jednoczesne przyjmowanie produktów wzmacniających układ odpornościowy oraz działających przeciwbakteryjnie, przeciwzapalnie i przeciwwysiękowo. W tym celu rekomenduje się stosowanie propolisu, sitosteroli, alkilogliceroli i skwalenu, przetworów z jeżówki i kwasów omega-3.
Wszystkim pacjentom zarażonym nużeńcem, jeśli nie występują ku temu inne przeciwwskazania – zarówno w przypadku objawów skórnych, jak i okulistycznych – zaleca się częste, długie kąpiele w bardzo ciepłej wodzie. Temperatura śmiertelna dla nużeńca wynosi 54˚C, dlatego pomocne jest również korzystanie z sauny.
Czy istnieją domowe sposoby na pozbycie się nużeńca?
Podstawą domowych sposobów w pozbyciu się nużeńca jest przede wszystkim dbanie o higienę. Należy często wietrzyć pomieszczenia, zwłaszcza sypialnie. Podczas leczenia należy czyścić i dezynfekować po każdym użyciu przedmioty, takie jak pędzle do makijażu, przybory do czesania włosów, do golenia twarzy oraz innych części ciała. Naturalnym produktem, który może być stosowany w tym celu, jest olejek z drzewa herbacianego. Wystarczy zaledwie kilka kropli olejku dodać do prania lub do wody, którą można wykorzystać do czyszczenia powierzchni, przedmiotów i dezynfekcji odzieży. Jeśli wśród domowników jest osoba zarażona, powinna ona odseparować swoje przedmioty codziennego użytku, ręczniki, pościel, ubrania.
W walce z nużeńcem pomocne są preparaty ziołowe. Naturalne produkty, które można zastosować w usuwaniu pasożyta, to:
- olejek z czarnuszki, który działa przeciwpasożytniczo, ma działanie łagodzące na skórę oraz wspomaga jej regenerację,
- kłącze imbiru, substancje w nim zawarte wykazują aktywność przeciwzapalną, co łagodzi przebieg choroby,
- ziele świetlika, działa łagodząco i kojąco na podrażnioną skórę, zmniejsza uczucie swędzenia, ogranicza stany zapalne,
- olejek eteryczny z bylicy boże drzewko, posiada właściwości przeciwbakteryjne oraz działa odstraszająco na owady, a składniki zawarte w roślinie działają nawilżająco i regenerująco na skórę,
- koper włoski, który działa przeciwdrobnoustrojowo, wspiera usuwanie postaci niedojrzałych oraz dorosłych osobników nużeńca.
Demodekoza a odporność
W trakcie terapii oraz w formie profilaktyki demodekozy kluczowe jest zadbanie o wzmocnienie odporności. Nużeniec jest roztoczem powszechnie obecnym w naszym otoczeniu i wiele osób ma nieświadomie kontakt z tym pasożytem. Jednak nie rozwija się u wszystkich. Zabezpieczeniem przed zarażeniem nużeńcem jest wsparcie układu odpornościowego. W tym celu należy ograniczyć spożywany cukier, wprowadzić zdrową dietę, aktywność fizyczną, zadbać o prawidłową ilość snu, odpoczynek oraz ograniczyć używki w postaci alkoholu i palenia papierosów.
|
|
|
Jak zapobiegać zakażeniu się nużeńcem?
Do zakażenia nużeńcem może dojść poprzez bezpośredni kontakt z osobą zakażoną pasożytem lub poprzez przedmioty przez nią używane – ręczniki, grzebienie czy pościel. Z tego względu kluczowe w zapobieganiu zarażenia nużeńcem jest zachowanie podstawowych zasad higieny oraz niedzielenie przedmiotów osobistych z innymi osobami. Rzeczami, które przede wszystkim nie powinny być pożyczane, są: szczotki do włosów, ręczniki, przyrządy do depilacji ciała, tusze do rzęs oraz pędzle do twarzy i inne kosmetyki do makijażu. Dbanie o przestrzeganie zasad higieny dotyczy szczególnie osób z obniżoną odpornością oraz tych, które w niedalekiej przeszłości przechodziły zarażenie nużeńcem. W przypadku tej grupy osób zalecane jest dbanie o sterylność przedmiotów oraz korzystanie z środków higieny o wysokiej jakości. Dodatkowo wskazane jest unikanie miejsc z potencjalnie większym ryzykiem kontaktu z bakteriami lub roztoczami, jak solaria i gabinety kosmetologiczne.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty