Czerniak złośliwy – groźny nowotwór skóry. Objawy, rokowania i leczenie
Czerniak to jeden z najbardziej podstępnych i niebezpiecznych nowotworów skóry, którego wczesne rozpoznanie może decydować o życiu pacjenta. W ostatnich latach liczba zachorowań niepokojąco wzrasta, a świadomość społeczna na temat objawów, czynników ryzyka oraz możliwości leczenia wciąż pozostawia wiele do życzenia. W artykule przedstawiamy najważniejsze informacje dotyczące czerniaka – od pierwszych symptomów, przez diagnostykę i nowoczesne metody terapii, aż po odpowiedzi na najczęściej zadawane pytania, które mogą pomóc w szybkiej reakcji i skutecznej profilaktyce tej groźnej choroby.
- Czym jest czerniak skóry?
- Jak wygląda czerniak skóry?
- Czerniak złośliwy – objawy
- Czerniak – diagnostyka i leczenie
- Czerniak – najczęściej zadawane pytania
- Czerniak – podsumowanie
Czym jest czerniak skóry?
Czerniak skóry, określany również jako czerniak złośliwy, to agresywny nowotwór wywodzący się z melanocytów, czyli komórek barwnikowych skóry. Jest jednym z najgroźniejszych typów nowotworów skóry, który może rozwijać się zarówno na powierzchni niezmienionej skóry, jak i w obrębie istniejących znamion barwnikowych. Czerniak odpowiada za około 5–7% wszystkich złośliwych nowotworów skóry, a jego częstość występowania wykazuje wyraźne zróżnicowanie geograficzne oraz demograficzne. Ryzyko zachorowania na czerniaka jest największe u osób rasy białej, a dodatkowo wzrasta wraz z wiekiem – osiąga szczyt w siódmej i ósmej dekadzie życia. Rzadkość występowania u osób w wieku poniżej 40 lat podkreśla złożoność czynników predysponujących do rozwoju tego nowotworu.
Jak wygląda czerniak skóry?
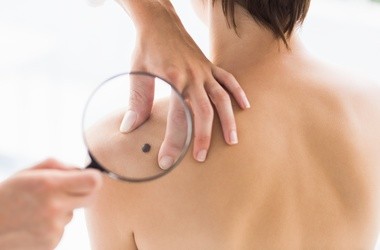
Czerniak objawia się jako zmiana skórna o nieregularnym kształcie i zabarwieniu, która może być płaska lub wypukła. Zmiana ta często wykazuje asymetrię, ma nieregularne brzegi oraz zróżnicowane kolory – od brązowego lub czarnego, przez czerwony, aż po odcienie niebieskiego czy szarości. Wczesne stadium czerniaka może przypominać typowe znamiona barwnikowe, jednak różni się od nich nieregularnością i dynamicznymi zmianami. Powierzchnia zmiany może być uniesiona ponad poziom skóry, a w zaawansowanych przypadkach mogą pojawić się owrzodzenie, krwawienie, świąd lub ból. Szczególnie niepokojące są zmiany, które ewoluują w czasie, powiększają się lub zmieniają kolor.
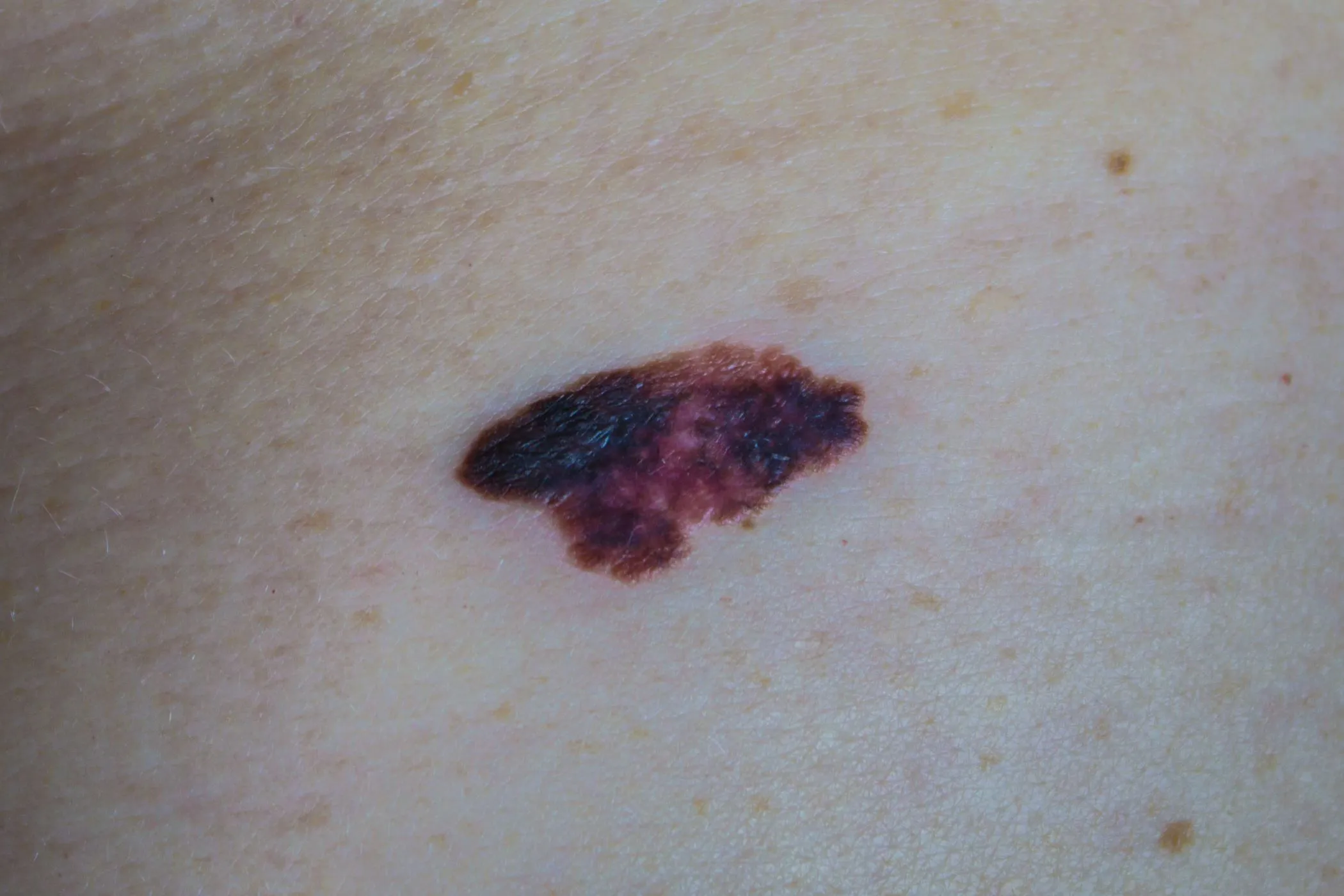
Czerniak złośliwy – objawy
Najważniejsze symptomy świadczące o możliwości rozwoju czerniaka to:
- zmiana kształtu znamienia, które staje się asymetryczne,
- nieregularne, poszarpane lub rozmyte brzegi,
- zróżnicowane i nieregularne zabarwienie zmiany, obejmujące różne odcienie,
- powiększenie rozmiaru znamienia lub pojawienie się nowej zmiany skórnej,
- uniesienie zmiany ponad powierzchnię skóry,
- objawy towarzyszące, takie jak świąd, krwawienie, zaczerwienienie wokół zmiany, owrzodzenie lub ból.
Czynniki ryzyka rozwoju czerniaka
Rozwój czerniaka jest wynikiem złożonej interakcji czynników genetycznych, środowiskowych oraz indywidualnych predyspozycji. Najważniejszym i zarazem modyfikowalnym czynnikiem ryzyka jest nadmierna ekspozycja na promieniowanie ultrafioletowe – zarówno naturalne pochodzące ze słońca, jak i sztuczne, np. z solariów. Szczególnie szkodliwe jest promieniowanie UVB, które powoduje uszkodzenia DNA w komórkach skóry. Kumulacyjne oddziaływanie promieniowania słonecznego, zwłaszcza w dzieciństwie i młodości, oraz występowanie poważnych oparzeń słonecznych znacząco zwiększają ryzyko zachorowania. Ponadto osoby o jasnej karnacji, rudych lub blond włosach, z licznymi znamionami barwnikowymi oraz skłonnością do oparzeń słonecznych są bardziej narażone na rozwój czerniaka. Czynniki genetyczne również odgrywają istotną rolę – dodatni wywiad rodzinny, a zwłaszcza obecność zespołu znamion atypowych (FAMMM), znacząco podnosi ryzyko zachorowania. Znaczenie mają także wiek i płeć – kobiety i osoby starsze częściej zapadają na tę chorobę. Co więcej, osoby, które już przeszły czerniaka, mają zwiększone prawdopodobieństwo nawrotu lub rozwoju kolejnego ogniska nowotworu.
Czerniak – diagnostyka i leczenie
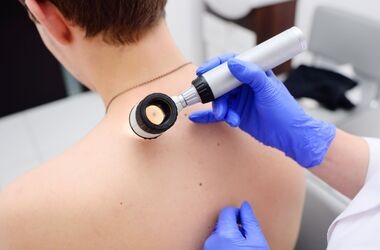
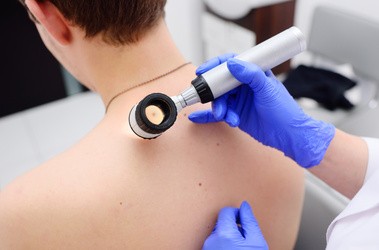
Diagnostyka czerniaka rozpoczyna się od szczegółowego wywiadu i starannego badania skóry, najczęściej z wykorzystaniem dermatoskopii, która umożliwia powiększenie i dokładną ocenę zmian skórnych. W przypadku podejrzenia czerniaka wykonuje się biopsję wycinającą, która umożliwia histopatologiczną ocenę zmiany i określenie stopnia zaawansowania nowotworu. W celu wykluczenia przerzutów stosuje się badania obrazowe, takie jak RTG klatki piersiowej, USG jamy brzusznej, tomografia komputerowa oraz scyntygrafia kości lub PET-CT. Badania te pozwalają ocenić, czy choroba rozprzestrzeniła się do węzłów chłonnych lub narządów wewnętrznych.
|
|
|
Leczenie czerniaka skóry zależy od stadium choroby i polega przede wszystkim na chirurgicznym usunięciu zmiany wraz z odpowiednim marginesem zdrowej tkanki. W przypadku podejrzenia zajęcia regionalnych węzłów chłonnych stosuje się biopsję węzła wartowniczego oraz ewentualną limfadenektomię (usunięcie węzłów chłonnych). W zaawansowanych stadiach choroby, gdy występują przerzuty, leczenie jest bardziej złożone i może obejmować radioterapię, chemioterapię, immunoterapię oraz terapię ukierunkowaną molekularnie. Nowoczesne leki takie jak inhibitory kinazy tyrozynowej (np. wemurafenib), stosowane u pacjentów z mutacją genu BRAF, oraz immunoterapeutyki (np. ipilimumab) znacząco poprawiły rokowania w zaawansowanych przypadkach. Mimo to leczenie rozsianego czerniaka pozostaje wyzwaniem i wymaga indywidualnego podejścia oraz współpracy interdyscyplinarnego zespołu medycznego.
Rokowania przy czerniaku
Rokowanie w przypadku zachorowania na czerniaka jest ściśle związane z momentem wykrycia choroby oraz grubością zmiany nowotworowej.
Z tego względu tak istotne jest wczesne rozpoznanie i szybkie podjęcie leczenia nowotworu. W przypadku zaawansowanych stadiów, gdy dochodzi do rozsiewu nowotworu, rokowania są znacznie gorsze, choć rozwój nowych terapii daje nadzieję na poprawę wyników leczenia.
Czerniak – najczęściej zadawane pytania
Ile lat rozwija się czerniak?
Czas rozwoju czerniaka jest zmienny i może trwać od kilku miesięcy do kilku lat. Wczesne zmiany mogą być niezauważalne, dlatego ważna jest regularna kontrola znamion i szybka reakcja na wszelkie zmiany.
Jak na początku wygląda czerniak?
Początkowo czerniak może przypominać zwykłe znamię barwnikowe, jednak charakteryzuje się asymetrią, nieregularnymi brzegami i zróżnicowanym kolorem. Może być płaski lub lekko uniesiony.
Z czym można pomylić czerniaka?
Czerniak bywa mylony z innymi zmianami skórnymi, takimi jak brodawki łojotokowe, znamiona barwnikowe czy zmiany zapalne, dlatego ważna jest konsultacja dermatologiczna i diagnostyka dermatoskopowa.
Czy czerniak jest płaski, czy wypukły?
Czerniak może mieć zarówno postać płaską, jak i wypukłą. Wczesne zmiany często są płaskie, natomiast w miarę rozwoju mogą się unosić ponad powierzchnię skóry.
Czy czerniak swędzi cały czas?
Świąd może występować, ale nie jest stałym objawem. Może pojawić się w wyniku podrażnienia zmiany lub jej rozwoju, jednak nie każdy czerniak powoduje uporczywy świąd.
Czerniak – podsumowanie
Czerniak stanowi poważne zagrożenie zdrowotne ze względu na swój agresywny charakter i zdolność do szybkiego rozprzestrzeniania się. Jego wczesne wykrycie i natychmiastowe podjęcie leczenia są kluczowe dla uzyskania korzystnych rokowań i pełnego wyleczenia. Znajomość charakterystycznych cech czerniaka i czynników ryzyka oraz systematyczna kontrola skóry mogą znacząco zwiększyć szanse na skuteczne zwalczenie choroby. Postęp w diagnostyce i terapii, zwłaszcza w zakresie immunoterapii i leczenia ukierunkowanego, otwiera nowe perspektywy dla pacjentów z zaawansowanym czerniakiem, choć profilaktyka czerniaka i edukacja zdrowotna nadal pozostają fundamentem walki z tym nowotworem.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty