Zespół jelita drażliwego (IBS) — przyczyny, objawy, dieta i leczenie
Zespół jelita drażliwego (IBS, ang. irritable bowel syndrome) jest jednym z najczęstszych zaburzeń przewodu pokarmowego. Charakteryzuje się przewlekłymi bólami brzucha, wzdęciami, zaparciami lub biegunkami. Często występują również inne objawy, takie jak uczucie niepełnego wypróżnienia czy wodnisty stolec. Przyczyny zespołu jelita drażliwego nie są dokładnie znane. Jednym z czynników ryzyka jest stres, ale również dieta i styl życia. Leczenie IBS zależy od indywidualnych objawów i zwykle składa się z terapii farmakologicznej, zmiany stylu życia i diety.
- Co to jest zespół jelita drażliwego?
- Zespół jelita drażliwego – przyczyny
- Zespół jelita drażliwego – objawy
- Zespół jelita drażliwego – badania
- Zespół jelita drażliwego – leczenie. Czy można wyleczyć IBS?
- Jak wygląda żywienie pacjenta z IBS?
- Co zaostrza przebieg IBS?
Zespół jelita drażliwego to jednostka chorobowa w dalszym ciągu enigmatyczna. Pomimo dobrego rokowania w przypadku wielu osób znacząco obniża jakość codziennego funkcjonowania.
Co to jest zespół jelita drażliwego?
Zespół jelita drażliwego (IBS, ang. Irritable Bowel Syndrome) to jednostka chorobowa, w przebiegu której dochodzi do zaburzenia pracy jelit powodującego różnego rodzaju nieprawidłowości w ich funkcjonowaniu. Zaliczana jest do czynnościowych chorób układu pokarmowego, co oznacza, że objawy jej towarzyszące nie są związane z jedną konkretną przyczyną. W przebiegu IBS może dochodzić nie tylko do nawracających dolegliwości bólowych brzucha, ale także do naprzemiennie występujących biegunek lub zaparć – w zależności od dominującej formy tej choroby. Pomimo licznych badań, a także dosyć szczegółowo sprecyzowanych kryteriów diagnostycznych, w dalszym ciągu nie opracowano jednego skutecznego postępowania w przebiegu IBS.
Można wyróżnić kilka postaci zespołu jelita drażliwego:
- z dominującym zaparciem (IBS-C),
- z dominującą biegunką (IBS-D),
- mieszana (IBS-M),
- niesklasyfikowana (IBS-U).
Zespół jelita drażliwego – przyczyny
Przyczyna zespołu jelita drażliwego nie została jednoznacznie stwierdzona, jednak specjaliści z zakresu gastroenterologii są przekonani, że jego występowanie jest wieloczynnikowe. Najważniejszą nieprawidłowością w przebiegu choroby są zaburzenia osi mózg-jelito. Warto w tym miejscu podkreślić, iż układ pokarmowy ze względu na ilość połączeń nerwowych oraz sumy neuronów biorących udział w regulacji jego działania nazywany jest „drugim mózgiem”. Dlatego zaburzenia w przekazywaniu informacji między poszczególnymi neuronami w siatce jelitowej skutkują nieprawidłową motoryką przewodu pokarmowego. Szczególnie ważny pod tym względem jest jeden neurotransmiter – serotonina. Według analiz hormon, który kojarzony jest przede wszystkim z objawami depresyjnymi, w 95% znajduje się właśnie w połączeniach nerwowych układu pokarmowego. Z tego względu dużą rolę w leczeniu zespołu jelita drażliwego odgrywają leki nasilające bądź hamujące syntezę serotoniny. W związku z tak znaczącym udziałem neurotransmiterów w potencjalnym występowaniu objawów zespołu jelita drażliwego, uznaje się, że różne bodźce i doznania psychiczne mocno wpływają na nasilenie objawów. Działa to jednak również w drugą stronę – samo zaburzenie w ilości neurotransmiterów w obrębie przewodu pokarmowego może wpływać na pewne predyspozycje do występowania chorób psychicznych, takich jak zaburzenia lękowe czy depresja.
Znaczący wpływ na rozwój objawów jelita drażliwego mogą mieć także zaburzenia flory jelitowej określanej jako mikrobiota jelitowa. Należy pamiętać, że w obrębie jelit bytuje ogromna ilość organizmów jednokomórkowych, które w istotny sposób regulują funkcjonowanie osi mózg-jelito. U osób dotkniętych przez IBS stwierdzono obniżenie ilości bakterii z rodzaju Lactobacillus i Bifidobacterium, a więc drobnoustrojów odpowiadających za produkcję kwasu mlekowego. Zwiększeniu ulegała natomiast ilość takich organizmów, jak Escherichia coli, Streptococcus czy Clostridium spp. Zaburzenia flory jelitowej w przebiegu zespołu jelita drażliwego to jednak nie tylko ilość mikroorganizmów, ale także proporcje między nimi. U osób chorujących na IBS stwierdzić można częściej niż ma to miejsce w populacji ogólnej występowanie rozrostu flory bakteryjnej (SIBO), nietolerancji laktozy oraz nadwrażliwości trzewnej.
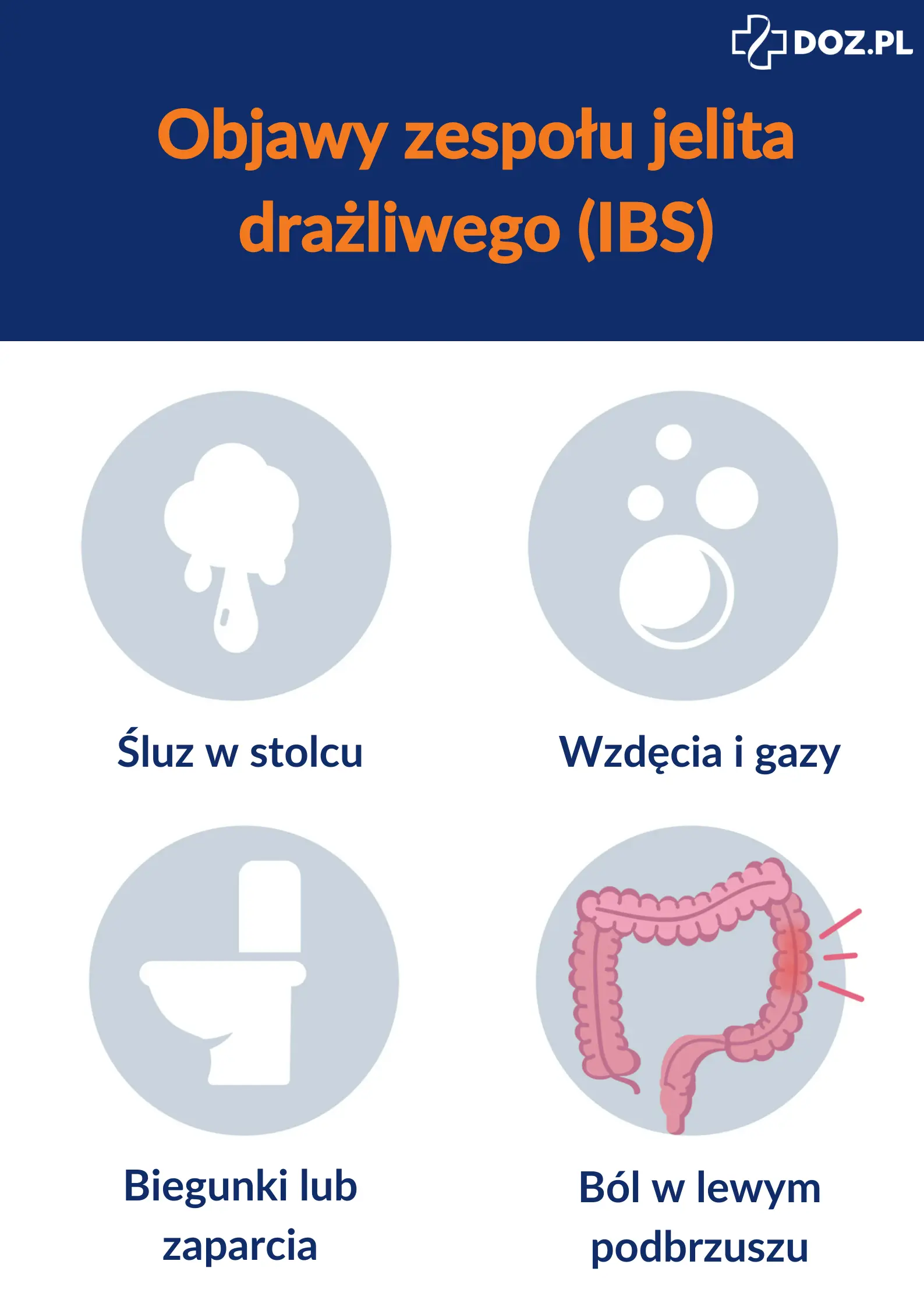
Zespół jelita drażliwego – objawy
Objawy związane z zespołem jelita drażliwego są uzależnione od postaci choroby, z którą mamy do czynienia. Pacjent może się borykać zarówno z nawracającymi i uporczywymi biegunkami, zaparciami lub też objawami zmieniającymi się w czasie. Warto podkreślić, że od pojawienia się ostatnich wytycznych nie uznaje się, że objawy związane z jelitem drażliwym ustępują lub zmniejszają się po defekacji. Aktualnie przyjęte zostało, że dolegliwości bólowe brzucha związane są z defekacją, gdyż zauważono, że u części osób mogą one nawet nasilić się po wypróżnieniu. Należy jednak podkreślić, że nieodłącznym objawem IBS niezmiennie pozostaje ból brzucha. W przypadku drażliwego jelita charakterystyczny jest silny, skurczowy ból zlokalizowany w okolicach lewego podbrzusza.
Do innych symptomów towarzyszących zespołowi jelita drażliwego zalicza się:
- dyskomfort w okolicy podbrzusza,
- uczucie wzdęcia,
- uczucie parcia w odbycie, nagłej konieczności wypróżnienia czy też niepełnego wypróżnienia,
- zmianę uformowania stolca,
- obecność śluzu w stolcu.
W wielu przypadkach dodatkowo na objawy zespołu jelita drażliwego mogą się nakładać symptomy związane z refluksem żołądkowo-przełykowym, nietolerancją laktozy czy też zespołem rozrostu bakteryjnego SIBO.
Zespół jelita drażliwego – badania
Rozpoznanie zespołu jelita drażliwego powinno odbywać się w oparciu o Kryteria Rzymskie IV. Aby objawy je spełniały, konieczne jest stwierdzenie nawracającego bólu brzucha pojawiającego się minimum raz w tygodniu przez ostatnie trzy miesiące przy wystąpieniu pierwszych objawów nie wcześniej niż przed sześcioma miesiącami. Wykonywanie badań w diagnostyce IBS, zgodnie z zaleceniami ekspertów, ograniczone powinno zostać do niezbędnego minimum.
Wytyczne sugerują, że – w zależności od występujących objawów – użyteczne mogą być badania laboratoryjne, takie jak:
- morfologia krwi,
- odczyn Biernackiego (OB),
- poziom białka C-reaktywnego (CRP),
- przesiewowe testy w kierunku celiakii.
|
|
|
Aby uzyskać pełną diagnozę, wskazane jest również wykonanie kolonoskopii w celu wykluczenia organicznych przyczyn, takich jak np. guz jelita grubego (zwłaszcza u pacjentów powyżej 50. roku życia). Oprócz tego pomocne może być również oznaczenie kalprotektyny oraz krwi utajonej w kale. Nie sposób zapomnieć także o tradycyjnym badaniu USG jamy brzusznej. Należy jednak pamiętać, że rozpoznanie powinno być oparte przede wszystkim o dane uzyskane podczas wywiadu, a co za tym idzie – Kryteria Rzymskie IV. Pozostałe badania stanowią jedynie element pomocniczy w różnicowaniu.
W celu zdiagnozowania zespołu jelita drażliwego niezbędny będzie gastroenterolog, którego potocznie nazywa się „lekarzem od jelit”.
Zespół jelita drażliwego – leczenie. Czy można wyleczyć IBS?
Z uwagi na fakt, że do tej pory nie udało się jednoznacznie określić przyczyn występowania zespołu jelita drażliwego, nie zostały również sformułowane wytyczne dotyczące leczenia.
Przede wszystkim jednak zauważono korzyści w przypadku zmiany stylu życia. Chodzi tutaj o zwiększenie aktywności fizycznej, dbanie o dobrą jakość snu oraz unikanie szeroko pojętego stresu. Dodatkowo, w związku z niezaprzeczalnym udziałem zaburzeń we florze jelitowej, podjęto próby leczenia z wykorzystaniem probiotyków, czyli żywych drobnoustrojów. W terapiach stosowano najczęściej szczepy Lactobacillus plantarum 299v, Saccharomyces boulardi oraz Bifidobacterium infantis. W wynikach badań u znacznej większości osób stwierdzono zniwelowanie objawów, takich jak bóle brzucha czy wzdęcia. W niektórych odmianach IBS pozytywne efekty terapii uzyskiwano również z użyciem mięty pieprzowej, leków rozkurczowych, inhibitorów zwrotnego wychwytu serotoniny, ryfaksyminy, a w postaciach biegunkowych również loperamidu. Zespół jelita drażliwego to choroba przewlekła, w przebiegu której objawy nawracają i ustępują. Z tego względu kluczowe jest nawiązanie dobrej relacji między pacjentem i lekarzem, aby chory miał zaufanie do osoby prowadzącej oraz zaakceptował okresowe nawroty choroby.
Zespół jelita drażliwego u kobiet w ciąży i dzieci
Objawy oraz postępowanie w zespole jelita drażliwego w przypadku kobiet w ciąży i dzieci są podobne do innych grup. Również tutaj kluczowa jest wzajemna współpraca na osi lekarz-pacjent. Należy jednak pamiętać, że zarówno w przypadku najmłodszych, jak i kobiet ciężarnych stosowanie niektórych leków jest przeciwwskazane, a terapię należy w maksymalnie możliwy sposób dostosować indywidualnie do pacjenta bądź pacjentki.
Jak wygląda żywienie pacjenta z IBS?
Chociaż może to brzmieć jak oczywistość, w diecie osób chorych na zespół jelita drażliwego konieczne jest wyeliminowanie produktów powodujących nasilenie dolegliwości. Dotyczyć to może produktów bogatych w konserwanty, używek (np. kawy) lub przypraw. Co więcej, nawet połowie przypadków IBS może towarzyszyć rozrost flory bakteryjnej jelit SIBO.
W takiej sytuacji należy wykluczyć z diety również tzw. produkty FODMAP, a więc grupę fermentujących węglowodanów, których organizm nie jest w stanie rozłożyć i wchłonąć w jelicie cienkim.
Zalicza się do nich m.in.:
- czosnek,
- brzoskwinie,
- orzechy,
- awokado,
- pieczywo zawierające gluten,
- fasole.
Nieco rzadziej objawom zespołu jelita drażliwego towarzyszyć może nietolerancja laktozy. W takiej sytuacji wyeliminowanie z diety produktów mlecznych również przynosi pożądane skutki. Należy jednak pamiętać, że IBS samo w sobie nie stanowi podstawy do wdrożenia diety eliminacyjnej, gdyż praktyka taka prowadzić może do niedoborów mikro- oraz makroskładników.
Co zaostrza przebieg IBS?
Wskazanie jednoznacznej przyczyny zaostrzeń IBS jest trudne, gdyż u każdego pacjenta nasilenie wywoływane jest przez inny czynnik. W przebiegu IBS nie sposób również całkowicie wyeliminować okresowych zaostrzeń i pogorszenia komfortu życia pacjenta. Z pewnością sytuacje stresowe, zła dieta oraz zła jakości snu powodować mogą istotne nasilenie objawów. Z tego względu po raz kolejny konieczne jest podkreślenie, że kluczem do złagodzenia przebiegu choroby jest stosowanie się do zaleceń lekarskich.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty