Miażdżyca – przyczyny, objawy, leczenie. Jak jej zapobiegać?
Pojęcie miażdżycy obejmuje grupę chorób, w wyniku których dochodzi do pogrubienia i utraty elastyczności ściany naczyń tętniczych. Najpoważniejszymi jej powikłaniami są zawał serca oraz udar mózgu. Jak leczy się poszczególne rodzaje miażdżycy? Jak zapobiec odkładaniu się blaszki miażdżycowej? Podpowiadamy.
Miażdżyca – czym jest?
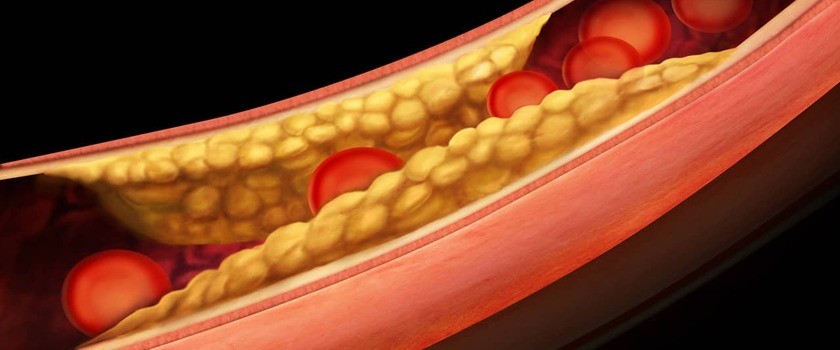
Miażdżyca (pot. arterioskleroza) jest chorobą naczyń tętniczych, zwężającą ich światło z powodu obecności blaszek miażdżycowych, zbudowanych z cholesterolu, które zmniejszają przepływ krwi i doprowadzają ostatecznie do niedokrwienia różnych narządów. Dopóki blaszka miażdżycowa jest stabilna, dopóty narząd jest „tylko” niedotleniony, natomiast jeśli blaszka pęknie, może dojść do zakrzepu, całkowitej niedrożności tętnicy, a to prowadzi do zawału serca, czyli martwicy (w przypadku tętnicy wieńcowej), udaru mózgu (w przypadku tętnic szyjnych), niedrożności tętnic kończyn dolnych z ich krytycznym niedokrwieniem.
Przyczyny miażdżycy
Za zwężenie światła naczyń tętniczych odpowiedzialne są tzw. blaszki miażdżycowe, które utrudniają swobodny przepływ krwi. Ich odkładanie się jest związane z procesem zapalnym uszkodzonego śródbłonka naczynia krwionośnego i jest wynikiem zwiększonego poziomu złego cholesterolu oraz nieprawidłowego stężenia trójglicerydów.
Powstawanie blaszek miażdżycowych w tętnicach wygląda w taki sposób, że w wyniku wystąpienia czynników ryzyka dochodzi do uszkodzenia śródbłonka naczyń krwionośnych i wówczas w tym miejscu może dojść do odkładania się złogów, które mogą ulegać zwapnieniu, stopniowego gromadzenia w ścianie tętnic cholesterolu oraz monocytów z krwi. Te ostatnie zmieniają się w komórki żerne (makrofagi), „zjadając” cząstki LDL cholesterolu (zła frakcja). Takie pełne cholesterolu makrofagi to komórki piankowate. To one, gromadząc się w ścianie naczyń tętniczych, tworzą blaszki miażdżycowe.
Czynniki ryzyka miażdżycy stanowią:
- wiek,
- czynniki genetyczne – dodatni wywiad rodzinny,
- płeć męska,
- dyslipidemia – wysokie stężenie cholesterolu całkowitego lub LDL, niskie stężenie HDL cholesterolu (dobrego), podwyższone stężenie lipoprotein A, wysoki poziom triglicerydów,
- palenie tytoniu,
- cukrzyca,
- nadciśnienie tętnicze,
- wysokie stężenie CRP-białka C-reaktywnego – wskaźnika stanu zapalnego,
- podwyższone stężenie insuliny we krwi m.in. wskutek insulinooporności,
- podwyższone stężenie homocysteiny,
- otyłość,
- zwiększona gotowość prozakrzepowa (m.in. podwyższone stężenie fibrynogenu),
- niewydolność nerek,
- siedzący tryb życia.
Rodzaje miażdżycy i ich objawy
Miażdżyca przez długi czas nie wywołuje objawów klinicznych. Pojawiają się one wtedy, gdy stabilna blaszka miażdżycowa zwęża światło o ponad 70% i upośledza przepływ krwi przez naczynie lub ulega pęknięciu i powstaje zakrzep/zamknięcie dużej tętnicy. Najczęściej ma to miejsce około 40.–50. roku życia.
Pierwszymi objawami miażdżycy mogą być zatem:
- chromanie przestankowe (bóle przy chodzeniu i konieczność zatrzymania się spowodowane niedokrwieniem kończyn; miażdżyca tętnic kończyn dolnych), czasem zmiany martwicze z tego powodu (miażdżyca zarostowa tętnic kończyn dolnych),
- dławica piersiowa, spowodowana zmianami w naczyniach wieńcowych (miażdżyca tętnic wieńcowych),
- przemijające objawy niedokrwienia mózgu (miażdżyca mózgu).
Diagnostyka miażdżycy – jakie badania na miażdżycę? Do jakiego lekarza należy się udać?
Postępowanie diagnostyczne zależy od obecności lub braku objawów klinicznych. Osoby mające objawy niedokrwienia poddani są diagnostyce inwazyjnej i nieinwazyjnej w celu ustalenia nasilenia i lokalizacji zmian miażdżycowych. Oceniane są czynniki ryzyka u pacjenta i wykonywane badania laboratoryjne: głównie glukoza, pełen lipidogram, poziom homocysteiny.
Badania obrazowe obejmują ultrasonografię (także wewnątrznaczyniową – tą metodą można ocenić, czy blaszka miażdżycowa jest stabilna, czy nie), optyczną tomografię koherencyjną (z podczerwonym światłem laserowym), termografię blaszek miażdżycowych (w blaszkach niestabilnych jest podwyższona temperatura), elastografię (wykrywa miękkie, bogate w lipidy blaszki miażdżycowe) czy inwazyjną angiografię (arteriografia, koronarografia).
U pacjentów bez objawów klinicznych z czynnikami ryzyka można wykonać USG z kolorowym Dopplerem czy angio-TK, angio-RM, wykrywają obecność blaszek miażdżycowych w tętnicach, jednak wykonanie tych badań u osób bez objawów nie przewyższa tradycyjnej oceny czynników ryzyka, nie mają one przewagi (nie warto ich wtedy wykonywać).
Leczenie miażdżycy – jakie leki na miażdżycę?
Leczenie miażdżycy obejmuje przede wszystkim modyfikacje czynników ryzyka, ma to prowadzić do spowolnienia procesu rozwoju miażdżycy i regresji blaszek już istniejących. Zmiany w stylu życia przy miażdżycy obejmują dietę, zaprzestanie palenia tytoniu, regularną aktywność fizyczną i redukcję masy ciała. Często niezbędne jest leczenie zaburzeń lipidowych, nadciśnienia tętniczego i cukrzycy. Czasem lekarz decyduje się także na stosowanie leków przeciwpłytkowych, takich jak np. kwas acetylosalicylowy (raczej w prewencji wtórnej niż pierwotnej).
Miażdżyca leczona jest w zależności od zajętej przez nią tętnicy. W przypadku miażdżycy bardzo zaawansowanej leczenie jest inwazyjne – w miażdżycy naczyń wieńcowych jest to angioplastyka wieńcowa z implantacją stentu. Przy rozsianych, wielonaczyniowych zmianach tętnic wieńcowych często konieczne jest pomostowanie aortalno-wieńcowe (tzw. by-passy). Angioplastykę z implantacją stentu można także wykonać w przypadku miażdżycy tętnic kończyn dolnych oraz miażdżycy tętnic nerkowych. W przypadku miażdżycy tętnicy szyjnej częściej jednak wykonuje się zabieg endarterektomii – chirurg najpierw zaciska, a następnie otwiera tętnicę szyjną wewnętrzną lub wspólną i usuwa płytkę miażdżycową. W ten sposób zapobiega powstaniu udaru niedokrwiennego mózgu.
Domowe sposoby na miażdżycę – co stosować? Jak obniżyć cholesterol? Jak wzmocnić naczynia krwionośne?
W zapobieganiu miażdżycy można stosować antyoksydanty, czyli witaminę C i witaminę E, sok z granatów, czerwone wytrwane wino ze względu na zawarty w nim resweratrol, czosnek, siemię lniane, czarnuszka siewna, ostropest, a także karczoch (zawierający cynarynę), kurkuma, zielona herbata, wiesiołek. Przeciwutleniacze zapobiegają rozwojowi miażdżycy oraz uszczelniają i wzmacniają ściany naczyń krwionośnych, działają też hamująco na neurodegenerację komórek nerwowych. Suplementy na cholesterol zwykle zawierają w swoim składzie powyższe składniki i mogą być stosowane w profilaktyce miażdżycy. Inne naturalne preparaty stosowane w leczeniu lub zapobieganiu miażdżycy to ekstrakt z czerwonego ryżu – monakolina – bądź ekstrakt z bergamoty.
Żywienie w miażdżycy
Żywienie polega na znacznym ograniczeniu spożycia tłuszczów zwierzęcych i cukrów prostych oraz zwiększeniu spożycia owoców, warzyw i błonnika. Najbardziej polecaną dietą dla pacjentów ze zwiększonym ryzykiem miażdżycy jest dieta śródziemnomorska (duża ilości mało słodkich owoców, warzyw, produktów zbożowych z pełnego ziarna, nasion roślin strączkowych, oleju z oliwek oraz ograniczenie tłustych ryb, mleka, jogurtów i sera oraz mięsa – wszystkie te produkty powinny być chude) oraz podobna do niej dieta DASH. Wskazana jest odpowiednia obróbka termiczna potraw jak gotowanie na parze, duszenie bez tłuszczu czy pieczenie w folii.
Powikłania, skutki miażdżycy
Powikłania miażdżycy zależą od narządu, którego dotyczą. Nieleczona lub źle leczona miażdżyca może prowadzi do groźnych skutków dla zdrowia i życia pacjenta. Jeśli zmiany dotyczą tętnic wieńcowych, może dojść do choroby niedokrwiennej serca z jej najgroźniejszym skutkiem, czyli zawałem serca. Jeśli zmiany dotyczą naczyń tętniczych zaopatrujących w krew mózg, może dojść do niedokrwienia mózgu i udaru. Jeśli zmiany dotyczą kończyn dolnych, skutkiem będzie ich niedokrwienie aż do krytycznego poziomu włącznie, które może zakończyć się nawet amputacją.
Jak zapobiegać miażdżycy?
Łatwiej zapobiegać, niż leczyć. Zapobieganie miażdżycy to nic innego jak wspomniany już wcześniej zdrowy styl życia – odpowiednia dieta, regularny wysiłek fizyczny, dbanie o należna masę ciała, a w przypadki nadwagi/otyłości jej redukcja, niepalenie papierosów, alkohol używany z umiarem, regularne coroczne badania krwi, dbanie o równowagę między pracą, obowiązkami a odpoczynkiem, dbanie o dobre relacje. Nie ma bowiem jednego leku, który zastąpiłby to wszystko.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty