Udar niedokrwienny mózgu – przyczyny, objawy, leczenie zawału mózgu. Skutki i rokowania. Pierwsza pomoc przy udarze
Udar mózgu to zespół objawów spowodowanych śmiercią komórek nerwowych, do której dochodzi w wyniku zaburzenia przepływu krwi przez tkankę nerwową. Szacuje się, że w Polsce udaru doznaje 70 000 osób rocznie. Większość z nich – około 80% – przechodzi udar niedokrwienny polegający na zamknięciu światła tętnicy przez blaszkę miażdżycową lub materiał zatorowy.
- Udar niedokrwienny mózgu – na czym polega?
- TIA – przemijający atak niedokrwienny
- Udar niedokrwienny a udar krwotoczny
- Udar niedokrwienny mózgu – przyczyny
- Udar niedokrwienny – zwiastuny. Objawy zawału mózgu
- Pierwsza pomoc przy udarze
- Udar niedokrwienny mózgu – diagnostyka
- Udar niedokrwienny mózgu – leczenie
- Udar niedokrwienny mózgu – skutki
- Udar niedokrwienny mózgu – rehabilitacja
- Udar niedokrwienny mózgu – profilaktyka
Udar niedokrwienny mózgu – na czym polega?
Udar niedokrwienny (zawał mózgu) to zespół objawów neurologicznych trwających powyżej 24 godzin, które wynikają z zaburzenia przepływu krwi przez daną część mózgu. Do zatrzymania lub znacznego ograniczenia przepływu krwi przez naczynie może dochodzić na skutek zamknięcia jego światła przez blaszki miażdżycowe lub materiał zatorowy.
Miażdżyca tętnic, będąca najczęstszą przyczyną udaru, spowodowana jest odkładaniem się cholesterolu w ścianach naczyń, prowadzi to do ich zwężenia i w rezultacie do zamknięcia światła naczynia – jest to udar zakrzepowy.
Kolejną przyczyną udaru niedokrwiennego jest zator, czyli zamknięcie światła naczynia tętniczego obiektem płynącym z prądem krwi. Materiałem zatorowym często jest skrzeplina (wykrzepiona krew lub zlepek trombocytów), fragment oderwanej blaszki miażdżycowej, cząsteczki tłuszczu, komórki nowotworowe, wody płodowe, skupiska bakterii czy pęcherzyki gazu – jest to udar zatorowo-zakrzepowy (zatorowy). Rzadziej występuje udar hemodynamiczny, do którego dochodzi na skutek gwałtownego obniżenia ciśnienia krwi.
TIA – przemijający atak niedokrwienny
Jeśli objawy udaru ustępują całkowicie w przeciągu 24 godzin, mówi się o tak zwanym przemijającym ataku niedokrwiennym (TIA). Jest on zazwyczaj spowodowany tymi samymi przyczynami, co udar niedokrwienny, jednak w jego przebiegu dochodzi do samoczynnej rekanalizacji naczynia.
Udar niedokrwienny a udar krwotoczny
Wylew krwi do mózgu, czyli udar krwotoczny, związany jest z uszkodzeniem ściany naczynia krwionośnego, a udar niedokrwienny z zamknięciem jego światła. W obu przypadkach dochodzi do śmierci komórek nerwowych na skutek ich niedotlenienia. W przypadku udaru krwotocznego krew nie może dostarczyć tlenu i substancji odżywczych do odpowiednich rejonów mózgu, ponieważ wylewa się bezpośrednio do tkanki nerwowej lub do przestrzeni podpajęczynówkowej. Dodatkowo wynaczyniona krew niszczy tkankę nerwową otaczającą uszkodzone naczynie i zwiększa ciśnienie śródczaszkowe, co prowadzi do rozległych uszkodzeń mózgu.
Udar niedokrwienny mózgu – przyczyny
Przyczyny udaru niedokrwiennego w dużym stopniu związane są ze stylem życia, jaki prowadzimy – są to tak zwane modyfikowalne czynniki ryzyka.
Udar – czynniki ryzyka
Do czynników modyfikowalnych zalicza się:
- nadciśnienie tętnicze,
- cukrzycę,
- choroby serca,
- otyłość,
- palenie papierosów,
- nadużywanie alkoholu,
- dnę moczanową,
- przyjmowanie kokainy i amfetaminy,
- zaburzenia krzepnięcia krwi,
- zespół bezdechu sennego,
- antykoncepcję hormonalną i ciążę.
Do niemodyfikowalnych czynników ryzyka zalicza się:
- wiek,
- rasę,
- przebycie TIA,
- występowanie udarów w rodzinie i predyspozycje genetyczne.
Udar niedokrwienny – zwiastuny. Objawy zawału mózgu
Objawy udaru niedokrwiennego mózgu spowodowane są zaburzeniem czynności neuronów na skutek niedotlenienia i ich śmiercią. Objawy udaru mogą być różne w zależności od miejsca, w którym doszło do zatrzymania przepływu krwi przez naczynie.
Udar – objawy ostrzegawcze
Zwiastuny udaru mogą obejmować występowanie objawów, takich jak:
- drętwienie kończyny,
- nagłe osłabienie siły mięśniowej w kończynie,
- zaburzenia widzenia,
- problemy z rozumieniem lub wypowiadaniem zdań,
- osłabienie mięśni twarzy.
Objawy ostrzegawcze są związane z przemijającym atakiem niedokrwiennym (TIA, mini udar, mikroudar) i zazwyczaj bardzo szybko ustępują, jednak ich wystąpienie wiąże się ze znacznym ryzykiem wystąpienia pełnoobjawowego udaru w niedalekiej przyszłości.
Udar – objawy ogniskowe
Objawy ogniskowe wynikają ze zniszczenia danej części mózgu, w związku z tym udar może objawiać się inaczej u różnych pacjentów, gdyż ognisko niedokrwienia może znajdować się w innym miejscu. Do charakterystycznych objawów udaru zaliczają się:
- niedowład mięśni twarzy po jednej stronie – udar lewostronny spowoduje opadanie prawego kącika, a udar prawostronny – lewego,
- niedowład kończyn po jednej stronie ciała – udar lewej półkuli mózgu będzie charakteryzował się osłabieniem kończyn po prawej stronie ciała, natomiast udar prawej półkuli mózgu przejawiać się będzie niedowładem kończyn po stronie lewej,
- afazja – zaburzenia dotyczące wypowiadania i rozumienia mowy,
- trudności z pisaniem,
- amnezja,
- problemy z wykonywaniem ruchów precyzyjnych.
Nietypowe objawy udaru:
- cichy udar i związane z nim objawy mogą wynikać z zamknięcia światła niewielkiego naczynia krwionośnego,
- izolowane zaburzenia świadomości,
- ruchy mimowolne,
- zespoły atypowe (takie jak izolowana dyzartria czy izolowana dysfagia),
- zespoły nerwów obwodowych,
- udar niedokrwienny pnia mózgu,
Udar pnia mózgu wiąże się z wystąpieniem szczególnie groźnych objawów, gdyż w pniu mózgu znajdują się ośrodki niezbędne dla życia odpowiadające za oddychanie, pracę serca i utrzymywanie ciśnienia krwi. Udar pnia mózgu wiąże się z bardzo wysoką śmiertelnością.
Pierwsza pomoc przy udarze
Udar mózgu – pierwsza pomoc
Pierwsza pomoc w przypadku wystąpienia objawów udaru niedokrwiennego powinna polegać na jak najszybszym wezwaniu specjalistycznej pomocy. W przypadku zatrzymania krążenia należy podjąć resuscytację.
Niedokrwienie mózgu – jak je rozpoznać?
Na potrzeby szybkiego rozpoznawania objawów udaru stworzono skrótowiec literowy FAST pochodzący od angielskich słów – face, arm, speach, time:
- Face – twarz, w przypadku udaru często dochodzi do porażenia mięśni mimicznych twarzy, u chorego można zauważyć opadnięty kącik ust.
- Arm – ramię, osłabienie mięśni kończyny górnej, można łatwo zaobserwować, kiedy poprosimy chorego o uniesienie rąk przed siebie z zamkniętymi oczami, jedna z kończyn będzie niżej niż druga.
- Speach – mowa, w przebiegu udar może dochodzić do zaburzeń mowy, która może być bełkotliwa lub nie mieć logicznego sensu.
- Time – czas, szybkie wezwanie pomocy i zastosowanie odpowiedniego leczenia, wiąże się z największymi szansami na wyjście pacjenta ze szpitala w dobrym stanie.
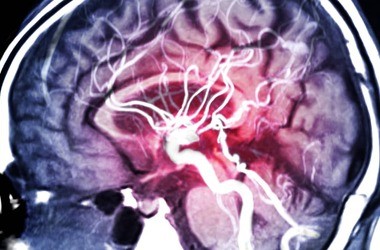
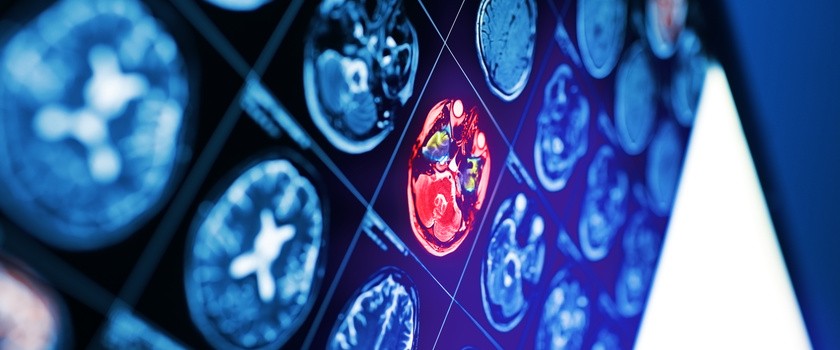
Udar niedokrwienny mózgu – diagnostyka
Diagnoza udaru stawiana jest przez lekarza na podstawie prezentowanych przez pacjenta objawów oraz badań obrazowych. Udar niedokrwienny rozpoznawany jest na podstawie tomografii komputerowej (TK) bez kontrastu – badanie to pozwala odróżnić udar niedokrwienny od krwotocznego, co wpływa na późniejsze decyzje terapeutyczne. Ogniska niedokrwienne w mózgu na początku udaru zazwyczaj nie są jeszcze dobrze widoczne, dlatego na tym etapie ciężko stwierdzić, jak duży obszar uległ zniszczeniu. Ognisko niedokrwienia zaczyna być lepiej widoczne dopiero po pewnym czasie.
Dokładniejszym badaniem jest rezonans magnetyczny, pozwala on na bardziej precyzyjne i wcześniejsze uwidocznienie obszaru niedokrwienia, wykonanie rezonansu trwa jednak dłużej.
Czasami wykonuje się również badanie angiograficzne, które pozwala na dokładne zobrazowanie przebiegu naczyń wewnątrzczaszkowych i miejsca, w którym doszło do zamknięcia światła naczynia. Badanie to jest niezwykle ważne przy planowaniu trombektomii mechanicznej. Dodatkowo czasami przeprowadza się również badanie ultrasonograficzne tętnic szyjnych i serca oraz badania krwi, które pozwalają na stwierdzenie przyczyn udaru.
Udar niedokrwienny mózgu – leczenie
Leczenie udaru niedokrwiennego powinno odbywać się w specjalistycznym ośrodku posiadającym oddział udarowy. Pierwszy etap leczenia opiera się na zabezpieczeniu podstawowych funkcji życiowych pacjenta, między innymi oddechu, akcji serca i odpowiedniego ciśnienia krwi. W przebiegu udaru dochodzi do śmierci neuronów na drodze ich niedotlenienia, w przypadku leczenia trombolitycznego, które zostanie wdrożone odpowiednio szybko, możliwe jest zapobiegnięcie śmierci komórek nerwowych znajdujących się w strefie udaru, ale do których dostarczana jest niewielka ilość krwi z krążenia obocznego (strefa penumbry). Leczenie to polega na dożylnym podaniu ludzkiego aktywatora plazminogenu (alteplazy), który rozpuszcza skrzep i pozwala na przywrócenie przepływu krwi w naczyniu. Alteplaza może być podana do 4,5 godziny od wystąpienia objawów udaru, podanie jej po upływie tego czasu wiąże się z gorszymi rokowaniami niż zupełne zrezygnowanie z jej podawania.
Inną metodą leczenia, wykonywaną jedynie w specjalistycznych ośrodkach jest trombektomia mechaniczna polegająca na wewnątrznaczyniowym usunięciu skrzepu. Może być ona stosowana u szerszej grupy pacjentów niż w przypadku leczenia alteplazą, a ramy czasowe, w których musi być przeprowadzona są większe (do 6 godzin w przypadku udarów w krążeniu przednim, do 12 godzin w przypadku udarów w obrębie krążenia tylnego). Tromboliza i trombektomia mechaniczna mają zastosowanie w leczeniu udarów niedokrwiennych i nie mogą być stosowane w przypadku udarów krwotocznych.
Udar niedokrwienny mózgu – skutki
Skutki udaru w dużej mierze uzależnione są od początkowego stanu pacjenta, zastosowanego leczenia oraz czasu, który upłynął od wystąpienia niedokrwienia do udzielenia specjalistycznej pomocy. W wielu przypadkach, gdy pacjent szybko został poddany leczeniu trombolitycznemu lub trombektomii mechanicznej, udaje się powrócić choremu do pełnej sprawności. Należy jednak pamiętać, iż około 1/3 chorych dotkniętych udarem umiera na skutek samego incydentu niedokrwiennego lub na skutek powikłań.
Udar stanowi trzecią pod względem liczebności przyczynę śmierci i pierwszą przyczynę niepełnosprawności wśród osób dorosłych w populacjach rozwiniętych.
Udar niedokrwienny mózgu – rehabilitacja
Rehabilitacja po udarze jest bardzo ważna. Neurony, które umarły na skutek niedotlenienia nie mogą zostać odtworzone, jednak dzięki plastyczności mózgu, pełnione przez nie funkcje mogą, w pewnym stopniu, zostać przejęte przez aktywne komórki nerwowe. Ważne jest, aby proces rehabilitacji został rozpoczęty możliwie jak najwcześniej, już podczas pobytu w szpitalu. Rehabilitacja poudarowa ma na celu zmniejszenie powikłań oraz zapewnienie jak najlepszego i, o ile to tylko możliwe, samodzielnego funkcjonowania. W proces rehabilitacji poudarowej powinni być włączeni fizjoterapeuci, logopedzi oraz neurolodzy.
Udar niedokrwienny mózgu – profilaktyka
Profilaktyka udaru niedokrwiennego powinna opierać się na kontroli czynników ryzyka jego wystąpienia. W zapobieganiu udarom duże znaczenie ma prowadzenie zdrowego trybu życia. Aktywność fizyczna dostosowana do stanu organizmu, dbanie o odpowiednie nawodnienie, zdrowa dieta uboga w tłuszcze, redukcja masy ciała i wystrzeganie się nałogów w znacznym stopniu wpływają na ograniczenie ryzyka wystąpienia udaru.
Bardzo ważne jest również przestrzeganie przyjmowania zapisanych przez lekarza leków i wykonywanie badań kontrolnych, które pozwalają wcześniej wykryć miażdżycę naczyń.





 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty