Zakrzepica – przyczyny, objawy, profilaktyka zakrzepowego zapalenia żył powierzchniowych i głębokich
Zakrzepica (zakrzepowe zapalenie żył) polega na powstaniu w naczyniu żylnym zakrzepu w wyniku zaburzonego przepływu krwi. Nieleczona prowadzi do groźnych powikłań, m.in. do zatorowości płucnej. Wyróżnia się zapalenie żył głębokich i powierzchniowych. Jakie objawy daje zakrzepica i w jaki sposób się ją leczy? Czy istnieją sposoby na to, by jej zapobiec?
- Zakrzepowe zapalenie żył – co to takiego?
- Przyczyny zakrzepicy żylnej
- Objawy zakrzepowego zapalenia żył
- Diagnostyka i leczenie zakrzepicy żył powierzchownych
- Diagnostyka i leczenie zakrzepicy żył głębokich
- Wskazówki dla pacjenta z zakrzepicą
Zakrzepica żylna to problem, który dotyczy m.in. osób starszych i długotrwale unieruchomionych. Objawia się obrzękiem i bólem, a najczęściej obejmuje jedną z kończyn dolnych. Na jej podłożu rozwija się żylna choroba zakrzepowo-zatorowa, która z kolei może manifestować się pod postacią groźnej zatorowości płucnej. Aby uniknąć groźnych powikłań, po zabiegach chirurgicznych, urazach, a także u osób leżących powszechnie stosuje się zastrzyki przeciwzakrzepowe.
Zakrzepowe zapalenie żył – co to takiego?
Zakrzepowe zapalenie żył to proces zapalny rozwijający się w naczyniu żylnym na podłożu skrzepliny, czyli zakrzepu. Powstawaniu skrzeplin często sprzyjają zaburzenia przepływu krwi spowodowane np. unieruchomieniem. Zapalenie to dotyczy głównie kończyn dolnych, chociaż może rozwinąć się we wszystkich naczyniach, również w żyle wrotnej i splocie żylnym odbytu.
Przyczyny zakrzepicy żylnej
Przyczyny powstawania zakrzepów w naczyniach krwionośnych można podzielić na trzy główne grupy. Należą do nich: zaburzenia przepływu krwi, zaburzenia krzepnięcia krwi oraz uszkodzenie ściany naczynia.
Utrudniony przepływ krwi ma miejsce m.in. u osób:
- w podeszłym wieku,
- unieruchomionych,
- po zabiegach operacyjnych, urazach, złamaniach,
- z niewydolnością serca,
- ciężarnych,
- otyłych,
- cierpiących na żylaki kończyn dolnych.
Zaburzenia krzepnięcia mogą być zarówno wrodzone, jak i nabyte. Mają one miejsce u osób z nadpłytkowością, czerwienicą, ale także z chorobami nowotworowymi i autoimmunologicznymi, np. zespołem antyfosfolipidowym.
Na krzepnięcie krwi wpływ mają także zmiany hormonalne, które zachodzą w ciąży, w połogu czy pod wpływem stosowania doustnych środków antykoncepcyjnych. Z kolei do uszkodzenia ściany naczynia dochodzi np. w przypadku obecności cewnika (wenflonu) w żyle obwodowej lub po przebytym epizodzie zakrzepicy żylnej. Osoby należące do którejś z wymienionych wyżej grup są obciążone większym ryzykiem rozwoju zakrzepicy żylnej.
Objawy zakrzepowego zapalenia żył
W krążeniu obwodowym krew tętnicza płynie z serca do naczyń włosowatych w tkankach organizmu, skąd przechodzi do naczyń żylnych, którymi wraca do serca. Sieć naczyń żylnych jest bardzo rozwinięta. Składa się w różnych częściach ciała z układu głębokiego i powierzchownego, z czego większość krwi spływa do serca drogą układu głębokiego. Żyły mają liczne odgałęzienia i dodatkowe połączenia. Dzięki temu w przypadku zatkania jednego naczynia jego rolę mogą przejąć inne. Mimo to proces powstawania skrzeplin może się rozszerzać, a krążenie oboczne może być niewystarczające.
Objawy zakrzepicy wynikają z utrudnionego odpływu krwi z danej okolicy. Dodatkowo rozwijają się typowe oznaki stanu zapalnego. Skrzepliny lub ich fragmenty mogą się odrywać i przemieszczać, powodując zatory w innych naczyniach. Obraz kliniczny zakrzepowego zapalenia żył jest jednak inny w przypadku zakrzepicy żył powierzchownych i głębokich.
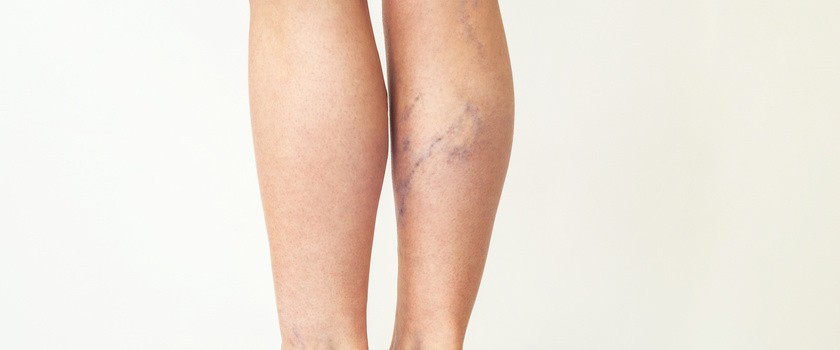
Objawy zakrzepicy żył powierzchownych
Zakrzepowe zapalenie żył powierzchownych w znacznej części przypadków dotyczy zapalenia żylaków kończyn dolnych. Znacznie rzadziej jest spowodowane chorobą nowotworową lub obecnością w danym naczyniu cewnika naczyniowego.
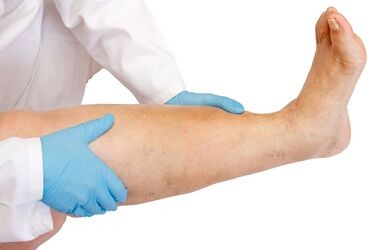
W przypadku zakrzepicy żył powierzchniowych rozwija się lokalnie bolesny obrzęk, a skóra w danym miejscu jest zaczerwieniona. Czasami można też wyczuć pogrubiałą, twardą żyłę. Jeśli zapalenie obejmuje naczynie, w którym znajduje się wenflon, zwykle jest on niedrożny. Oznacza to, że nie da się za jego pośrednictwem podawać płynów dożylnych.
W bakteryjnym zapaleniu naczyń powierzchownych dodatkowo pojawiają się objawy ogólne takie jak gorączka, a w miejscu żyły gromadzi się treść ropna.
Zapalenie żył powierzchownych w przebiegu chorób nowotworowych, choroby Bürgera oraz choroby Behçeta może mieć charakter nawrotowy. Wówczas nazywane jest wędrującym zapaleniem żył powierzchownych.
Objawy zakrzepicy żył głębokich
Zakrzepica żył głębokich również dotyczy głównie kończyn dolnych. Symptomy zależą od lokalizacji zakrzepicy. Skutki zakrzepicy są tym gorsze, im wyżej powstaje skrzeplina. Przykładowo: zakrzepica żył piszczelowych często przebiega bezobjawowo i samoistnie ustępuje. Z kolei zakrzepica w obrębie żył udowych lub pod kolanem z reguły daje objawy i niesie też za sobą większe ryzyko zatorowości płucnej. W przypadku zamknięcia większości żył odprowadzających krew z danej kończyny rozwija się tzw. obrzęk bolesny.
Typowym objawem dla zakrzepicy żył głębokich jest jednostronny obrzęk kończyny, np. podudzia, a także ból występujący podczas chodzenia. Ze względu na obecność stanu zapalnego można zaobserwować zwiększoną ciepłotę kończyny. Może także pojawić się gorączka. W przypadku obrzęku bolesnego dochodzi do odruchowego skurczu naczyń tętniczych. Dlatego też początkowo kończyna jest blada. W miarę rozwijającego się niedokrwienia przybiera ona kolor siny, a nawet czarny, jeśli dojdzie do powstania martwicy. Podobne objawy, choć znacznie rzadziej, mogą wystąpić również na rękach. Brązowe plamy na nogach pojawiają się zwykle przy przewlekłej niewydolności żylnej.
Diagnostyka i leczenie zakrzepicy żył powierzchownych
Rozpoznanie zakrzepicy żył powierzchownych opiera się na dokładnie zebranym wywiadzie i badaniu fizykalnym. Jeśli zakrzepica dotyczy żylaków kończyn dolnych, wykonuje się USG dopplerowskie w celu określenia wielkości i lokalizacji skrzepliny. Przy podejrzeniu zapalenia żył powierzchownych wywołanego obecnością wenflonu powinno się dodatkowo wykonać posiew bakteryjny końcówki usuniętego cewnika naczyniowego.
W leczeniu zakrzepicy podstawowe znaczenie mają leki przeciwkrzepliwe. Stosuje się heparyny (drobnocząsteczkowe i niefrakcjonowane), fondaparynuks oraz leki doustne. Do ostatniej grupy należą warfaryna, acenokumarol oraz tzw. nowe doustne antykoagulanty. Wykorzystywane są różne formy leków – dożylne, podskórne, doustne oraz miejscowe (np. żele z heparyną dostępne bez recepty). Zastrzyki podskórne do podawania w skórę na brzuchu, które są przepisywane przez lekarza po urazie lub po operacji, to właśnie preparaty heparyny drobnocząsteczkowej. Leczenie warfaryną i acenokumarolem, potocznie zwanymi tabletkami na rozrzedzenie krwi, prowadzi się pod kontrolą wskaźnika INR, który oznacza się w badaniu laboratoryjnym krwi. Stosowanie leków doustnych można rozpocząć dopiero po co najmniej pięciu dniach stosowania heparyny.
Leczenie zakrzepicy żył powierzchownych zależy od obrazu klinicznego i przyczyny. Przeciwbólowo stosuje się zwykłe niesteroidowe leki przeciwzapalne, np. ibuprofen, ketoprofen, diklofenak. Zapalenie żyły związane z obecnością wkłucia dożylnego w zależności od objawów i wyniku posiewu wymaga stosowania antybiotyku.
W przypadku zakrzepicy ograniczonej do krótkiego fragmentu żyły leczenie przeciwkrzepliwe nie jest konieczne. Można ewentualnie użyć żelu z heparyną, jednak nie powinien być stosowany dłużej niż 14 dni. Natomiast jeśli zakrzepica ma miejsce w odcinku żyły o długości co najmniej pięciu centymetrów, włącza się heparynę drobnocząsteczkową na co najmniej cztery tygodnie lub leki przeciwkrzepliwe w formie tabletek na 45 dni.
W trakcie leczenia zakrzepicy żył powierzchownych konieczne jest stosowanie na danej nodze opatrunku uciskowego. Po wyleczeniu konieczne może być noszenie pończochy/rajstop o zmiennym stopniu ucisku.
Diagnostyka i leczenie zakrzepicy żył głębokich
W rozpoznaniu zakrzepicy żył głębokich również bardzo duże znaczenie ma badanie fizykalne i dokładnie zebrany wywiad. Należy poinformować lekarza o ewentualnych czynnikach ryzyka, takich jak przebyta niedawno operacja, długotrwałe unieruchomienie i inne. Lekarz w trakcie badania może przeprowadzić różne próby czynnościowe polegające na chwilowym uciskaniu i zmianach pozycji kończyny. W zakrzepicy żył głębokich występują też pewne charakterystyczne objawy, jak na przykład objaw Homansa, czyli ból łydki przy odgięciu stopy.
Leczenie zależy m.in. od obrazu klinicznego zakrzepicy. Po wykonaniu niezbędnych badań włącza się odpowiedni lek przeciwkrzepliwy. W trakcie leczenia konieczna jest też kompresjoterapia, czyli stosowanie odpowiednich opatrunków uciskowych oraz leżenie z uniesioną kończyną. U pacjentów w dobrym stanie ogólnym, z małym ryzykiem ciężkich powikłań i mających zapewnioną odpowiednią opiekę możliwe jest leczenie domowe. W innym przypadku terapia musi być prowadzona w warunkach szpitalnych.
Wskazówki dla pacjenta z zakrzepicą
W szpitalach bardzo duży nacisk kładzie się na profilaktykę żylnej choroby zakrzepowo-zatorowej. Pacjenci po zabiegach chirurgicznych lub urazach są uruchamiani tak szybko, jak to możliwe. Jeśli stan chorego nie pozwala na samodzielne poruszanie się, zleca się rehabilitację z pomocą fizjoterapeuty. Innym sposobem zapobiegania zakrzepicy jest stosowanie pończoch i podkolanówek elastycznych o zmiennym stopniu ucisku. W pewnym stopniu chronią one przed zakrzepicą żył głębokich i powierzchownych. Są one zalecane u osób z ryzykiem zakrzepicy, np. przed długą podróżą samolotem.
Czasami chorym z grup ryzyka zaleca się przyjmowanie zastrzyków podskórnych zawierających heparyny drobnocząsteczkowe. Profilaktykę taką stosuje się do kilku tygodni od wyjścia ze szpitala lub jednorazowo przed długą podróżą. Leki te są dostępne w formie ampułkostrzykawek gotowych do podania. Lek należy wstrzyknąć w fałd skóry np. na brzuchu, zachowując przy tym podstawowe środki higieny. Dokładne informacje o technice wstrzyknięcia podskórnego są dostępne na ulotce dołączonej do opakowania.
Chorzy leczeni tabletkami przeciwzakrzepowymi z grupy antagonistów witaminy K (warfaryna lub acenokumarol) muszą ściśle przestrzegać zaleceń lekarskich. W celu ich prawidłowego działania i ograniczenia ryzyka powikłań krwotocznych konieczne jest regularne oznaczanie poziomu INR we krwi. Wiele substancji może potencjalnie osłabiać lub nasilać działanie tych leków. Z tego powodu w trakcie leczenia należy ograniczyć stosowanie alkoholu. Nie powinno się też przyjmować ani odstawiać żadnych leków bez konsultacji z lekarzem. Dotyczy to zarówno leków bez recepty, jak i suplementów diety. Pacjenci powinni mieć na uwadze, że na działanie tych leków ma również wpływ wiele produktów spożywczych, np. grejpfruty, mango, różne odmiany kapusty i sałaty.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty