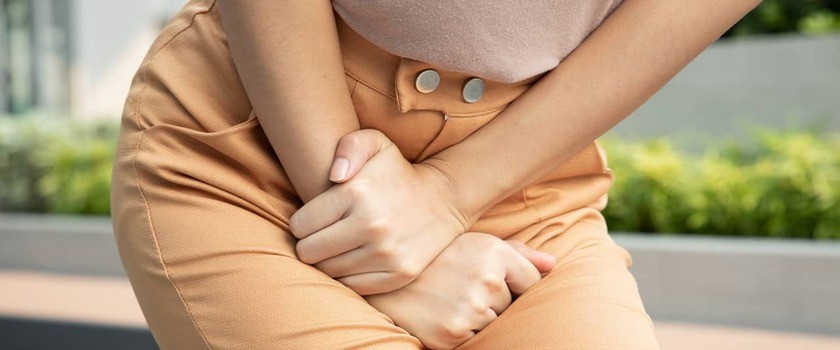
Zespół pęcherza nadreaktywnego (OAB) – przyczyny, objawy, leczenie
Pęcherz nadreaktywny jest zespołem dolegliwości ze strony układu moczowego. Wśród charakterystycznych objawów wymienia się m.in. częste oddawanie moczu, parcia naglące oraz nykturię. Nadreaktywność pęcherza jest spowodowana zaburzeniami neurologicznymi nerwów odpowiedzialnych za prawidłowe działanie układu moczowego. W jaki sposób leczy się zespół pęcherza nadreaktywnego?
- Pęcherz nadreaktywny – czym jest?
- Przyczyny pęcherza nadreaktywnego
- Pęcherz nadreaktywny – objawy
- Zespół pęcherza nadrekatywnego – leczenie
Zespół nadreaktywnego pęcherza objawia się częstym, nierzadko niekontrolowanym oddawaniem moczu z poczuciem silnego parcia na pęcherz moczowy. Potocznie zaburzenie to jest nazywane pęcherzem nadreaktywnym lub nadreaktywnością pęcherza. Przyczyną wystąpienia objawów pęcherza nadreaktywnego jest zaburzenie funkcjonowania nerwów odpowiadających za prawidłowe funkcjonowanie układu moczowego. Występuje zarówno u kobiet, jak i u mężczyzn. Dolegliwości towarzyszące pęcherzowi nadreaktywnemu są bardzo frustrujące i niejednokrotnie poważnie utrudniają codzienne funkcjonowanie.
Pęcherz nadreaktywny – czym jest?
Zespół pęcherza nadreaktywnego (ang. overactive bladder syndrome, OBS, OAB) charakteryzuje się występowaniem dolegliwości ze strony układu moczowego takich jak częstomocz, parcia naglące, oddawanie moczu w nocy (nykturia) oraz nietrzymanie moczu. Objawów pęcherza nadreaktywnego nie można wytłumaczyć istnieniem chorób jak np. zakażenia układu moczowego, choroby nowotworowe dróg moczowych czy kamica.
Przyczyny pęcherza nadreaktywnego
Przyczyną występowania objawów pęcherza nadreaktywnego są zaburzenia neurologiczne dotyczące nerwów odpowiadających za prawidłowe działanie układu moczowego. Zaburzenia te mogą być wywołane uszkodzeniami w obrębie rdzenia kręgowego, nieprawidłowym funkcjonowaniem połączenia nerwów z mięśniami oraz zaburzeniami czuciowymi. Objawy charakterystyczne pęcherza nadreaktywnego mogą wystąpić także w przebiegu chorób przewlekłych takich jak niekontrolowana cukrzyca, zespół jelita nadreaktywnego, stwardnienie rozsiane, choroba Parkinsona czy choroba Alzheimera.
Głównymi objawami pęcherza nadreaktywnego są parcia naglące oraz nadreaktywność mięśni pęcherza moczowego (tzw. wypieracza). Parciami naglącymi nazywamy nagle pojawiające się uczucie potrzeby oddania moczu nawet przy niewielkim wypełnieniu pęcherza. Natomiast nadreaktywność mięśnia wypieracza polega na skurczu mięśni pęcherza przy małej objętości moczu i generowaniu ciśnienia w pęcherzu moczowym. U osób, którym doskwiera pęcherz nadreaktywny, skurcz mięśnia wypieracza staje się niezależny od stopnia wypełnienia pęcherza i jest niezależny od naszej woli (pacjent nie ma pełnej kontroli nad oddawaniem moczu).
U zdrowych osób oddawanie moczu (mikcja) podlega świadomej kontroli. Zazwyczaj maksymalna objętość pęcherza moczowego wynosi ok. 500–600 ml, a odczuwanie potrzeby oddania moczu pojawia się po wypełnieniu ponad połowy tej objętości. Pęcherz moczowy, który utworzony jest z mięśni gładkich, w prawidłowych warunkach rozciąga się i pozwala na gromadzenie się moczu bez nagłego wzrostu ciśnienia wewnątrz pęcherza. Mikcja, czyli oddawanie moczu, pozostaje pod świadomą kontrolą i polega na zmniejszeniu napięcia zwieraczy cewki moczowej oraz skurczu mięśnia wypieracza.
Objawy pęcherza nadreaktywnego często występują w przeroście gruczołu krokowego u mężczyzn. Prostata (gruczoł krokowy) położona jest poniżej pęcherza moczowego w okolicy cewki moczowej. Jej główną funkcją jest produkowanie płynu odżywiającego plemniki. Prostata o prawidłowej wielkości nie wywołuje żadnych problemów z oddawaniem moczu. Do najczęstszych chorób prostaty należy jej przerost, zapalenie lub choroba nowotworowa. Typowymi objawami dysfunkcji prostaty jest częste oddawanie moczu w niewielkiej ilości, ból i pieczenie podczas mikcji, odczucie parcia na pęcherz moczowy nawet przy niewielkiej ilości moczu, słaby strumień moczu i wydłużający się czas mikcji, pojawiająca się krew w moczu, ból w podbrzuszu, okolicy moszny lub penisa.
Pęcherz nadreaktywny – objawy
Charakterystycznymi objawami pęcherza nadreaktywnego są:
- częstomocz – czyli wielokrotne oddawanie małych ilości moczu (powyżej 8 razy na dobę). Dodatkowo występuje bolesne parcie na mocz, na skutek skurczu mięśnia wypieracza, pomimo iż pęcherz moczowy jest wypełniony w niewielkiej objętości.
- parcia naglące – są one nagłą, bolesną oraz niepohamowaną potrzebą mikcji. Spowodowane są skurczami mięśni pęcherza moczowego.
- nietrzymanie moczu z parć naglących – mimowolne popuszczanie moczu z powodu silnego odczucia parcia.
- obecność moczu zalegającego w pęcherzu po zakończeniu mikcji – pomimo zakończenia oddawania moczu, w pęcherzu pozostaje niewielka ilość moczu.
- nykturia – czyli oddawanie moczu w nocy (należy pamiętać, iż potrzeba mikcji w nocy po spożyciu dużych ilości płynów wieczorem jest normą).
Objawy pęcherza nadreaktywnego mogą występować razem lub pojedynczo. Dolegliwości występujące w zespole pęcherza nadreaktywnego mogą pojawić się także w przebiegu innych chorób takich jak cukrzyca, choroby i zakażenia układu moczowego, dlatego w trakcie diagnostyki należy wykluczyć obecność innych schorzeń poprzez wykonanie badania ogólnego moczu, badania USG jamy brzusznej z oceną nerek i pęcherza moczowego, cystoskopii (wziernikowaniu pęcherza moczowego) oraz badania urodynamicznego (polega ono na pomiarze ciśnienia w pęcherzu moczowym, ocenie działania mięśni odpowiedzialnych za wydalanie moczu oraz pomiarze przepływu moczu przez cewkę moczową).
Zespół pęcherza nadrekatywnego – leczenie
Leczenie pęcherza nadreaktywnego polega na stosowaniu różnych metod. Do najważniejszych metod leczenia zespołu pęcherza nadreaktywnego należą: modyfikacja stylu życia, metody behawioralne, farmakoterapia, elektrostymulacja, a także w ostateczności leczenie chirurgiczne.
Modyfikacja stylu życia
Modyfikacja stylu życia obejmuje szereg zaleceń. Wśród nich znajdują się też domowe sposoby. Do najważniejszych wytycznych należą:
- ograniczenie przyjmowania napojów zawierających kofeinę, alkohol, napojów gazowanych oraz zmniejszenie ilości płynów przyjmowanych przed nocnym spoczynkiem,
- dbanie o higienę osobistą,
- unikanie infekcji,
- zaprzestanie palenia tytoniu,
- redukcja masy ciała oraz zapobieganie otyłości (otyłość brzuszna powoduje ucisk pęcherza i może powodować parcia naglące i nietrzymanie moczu),
- unikanie zaparć (dieta bogata w błonnik roślinny, spożywanie odpowiedniej ilości płynów, prawidłowa aktywność fizuczna), zaparcia powodują wysiłek podczas oddawania stolca przez co mogą prowadzić do nietrzymania moczu.
Metody behawioralne i trening pęcherza
Metody behawioralne zalecane są w przypadku umiarkowanie nasilonych dolegliwości towarzyszących pęcherzowi nadreaktywnemu. Polegają na nauce prawidłowych odruchów mikcji oraz dążą do przywrócenia odpowiedniego rytmu oddawania moczu (stałe pory mikcji w podobnych odstępach czasowych). Metody behawioralne mają na celu zwiększenie pojemności pęcherza za pomocą ćwiczeń, które polegają na stopniowym wydłużaniu przerw między kolejnymi mikcjami. Warto wspomnieć o:
- ćwiczeniach mięśni dna miednicy – mięśnie Kegla są odpowiedzialne za podtrzymywanie narządów jamy brzusznej, w tym pęcherza moczowego. Celem sprawdzenia, gdzie są położone mięśnie Kegla zaleca się podczas oddawania moczu zacisnąć mięśnie miednicy tak, aby przerwać oddawania moczu (napięte wówczas mięśnie cewki moczowej, odbytu, pochwy oraz mięśnie je otaczające są mięśniami Kegla). Ważne jest, aby ćwiczeń mięśni Kegla nie wykonywać w trakcie mikcji, gdyż mogą prowadzić do stanów zapalnych dróg moczowych. Ćwiczenia mięśni Kegla można wykonywać w dowolnej pozycji. Polegają one na naprzemiennym zaciskaniu mięśni i ich rozluźnianiu (każdy etap powinien początkowo powinien trwać po ok. 2 sekundy, następnie po 5 sekund). Należy pamiętać, aby nie zaciskać w trakcie ćwiczeń mięśni ud i pośladków. Zaleca się, aby mięśnie napinać podczas wydechu, a rozluźniać w trakcie wdechu. Ćwiczenia mięśni dna miednicy należy wykonywać kilka razy dziennie. Ćwiczenia mięśni dna miednicy można także wykonywać profilaktycznie u osób bez dolegliwości typowych dla pęcherza nadreaktywnego, aby zapobiec późniejszym ewentualnym problemom nietrzymania moczu. Regularne wykonywanie ćwiczeń mięśni Kegla pomaga zmniejszyć objawy wysiłkowego nietrzymania moczu (podczas śmiechu, kaszlu, kichania lub sportów).
- nauce reakcji w momencie wystąpienia parcia na mocz poprzez odwrócenie uwagi, odruchowe rozluźnienie mięśni lub wywołanie skurczu innych grup mięśni.
- metodzie biofeedback, czyli biologicznym sprzężeniu zwrotnym, za pomocą którego pacjenci mogą dostrzec nieuświadomione zmiany powstające podczas procesów fizjologicznych, a następnie wpływać na nie.
|
|
|
Leki na nadreaktywny pęcherz
W objawach towarzyszących pęcherzowi nadreaktywnemu stosuje się preparaty, które zmniejszają nadmierne skurcze pęcherza moczowego. Zazwyczaj zaleca się leki o działaniu antycholinergicznym i rozkurczającym mięśnie gładkie, z których jest utworzony pęcherz moczowy. Należy jednak pamiętać, że wiele z tych leków posiada działania niepożądane takie jak uczucie suchości w jamie ustnej, zaparcia, zaburzenia widzenia lub senność. Mogą także nasilać objawy otępienia, zwłaszcza u osób starszych z demencją.
Jeśli po zastosowaniu wyżej wymienionych grup leków nie obserwuje się poprawy, można zastosować neurotoksyny takie toksyna botulinowa, która unieczynnia włókna nerwowe odpowiedzialne za nadmierne skurcze pęcherza, powodując rozkurcz wypieracza. Toksyna botulinowa jest najsilniejszą neurotoksyną występującą w przyrodzie.
Elektromodulacja pęcherza przy OAB
Elektrostymulacje polegają na stymulacji nerwów za pomocą elektrod, które pobudzają włókna nerwowe odpowiedzialne za funkcjonowanie mięśni miednicy i pęcherza.
Metoda ta wykorzystuje elektrody, które umieszcza się na skórze sromu, w pochwie lub odbycie. Ich zadaniem jest generowanie rytmicznych impulsów pobudzających mięśnie dna miednicy do skurczów, dzięki czemu zwiększają one stopniowo swoją siłę i napięcie. Ponadto elektrostymulacja wspomaga regenerację uszkodzonych włókien nerwowych. Pomaga także zlokalizować mięśnie, które pacjent może później ćwiczyć samodzielnie.
Leczenie chirurgiczne w zespole pęcherza nadreaktywnego
Leczenie chirurgiczne stosuje się w opornym na inne formy terapii zespole pęcherza nadreaktywnego. Najczęściej wykonuje się zabiegi polegające na odnerwieniu pęcherza moczowego poprzez przecięcie nerwów go zaopatrujących lub jego powiększenie poprzez wszczepienie fragmentu jelita, dzięki czemu dochodzi także do osłabienia siły skurczów mięśnia wypieracza przez jego częściowe rozcięcie. Należy pamiętać, iż są to jednak zabiegi inwazyjne, dlatego są ostateczną formą terapii.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty