Jak wygląda poród przez cesarskie cięcie? Wskazania do operacji i rekonwalescencja
We współczesnym położnictwie cesarskie cięcie jest kluczową interwencją chirurgiczną, umożliwiającą bezpieczne zakończenie ciąży w sytuacjach zagrożenia zdrowia matki lub dziecka. Pomimo kontrowersji dotyczących rosnącej liczby wykonywanych zabiegów metoda ta pozostaje niezastąpiona w skomplikowanych przypadkach położniczych. Poniższa analiza przedstawia techniczne aspekty procedury, jej medyczne uzasadnienie oraz długofalowe konsekwencje dla pacjentek i noworodków.
- Cesarskie cięcie – czym jest
- Znieczulenie przy cięciu cesarskim
- Wskazania do cesarskiego cięcia
- Jak się przygotować do porodu przez cięcie cesarskie?
- Powikłania po cesarskim cięciu
- Cesarskie cięcie – jak wygląda rekonwalescencja?
- Cesarskie cięcie – konsekwencje dla dziecka
- Laktacja po cesarce
- Poród operacyjny a kolejna ciąża
- Cesarskie cięcie – podsumowanie
- Cesarskie cięcie – najczęściej zadawane pytania
Cesarskie cięcie – czym jest
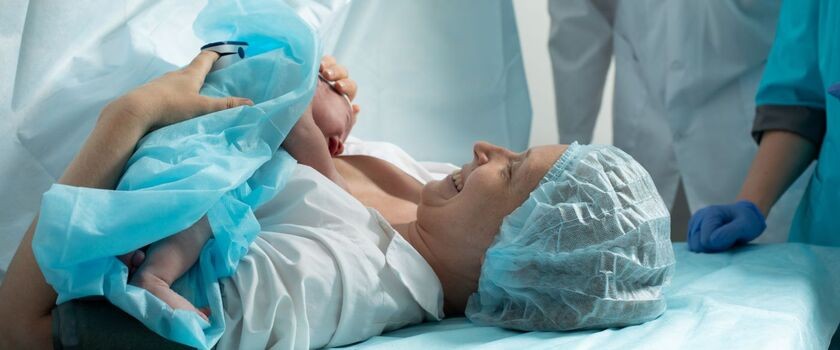
Cięcie cesarskie, czyli operacyjne zakończenie ciąży, to złożony proces łączący elementy chirurgii ogólnej z wyspecjalizowaną opieką okołoporodową. Historyczna ewolucja technik operacyjnych zaowocowała wypracowaniem standardów minimalizujących ryzyko powikłań, przy jednoczesnym zachowaniu efektywności klinicznej. Współcześnie wykonywane jest poziome nacięcie w dolnym odcinku macicy, które znacząco poprawia gojenie się tkanek i redukuje utratę krwi w porównaniu z dawniej stosowanym cięciem pionowym.
Na czym polega cesarskie cięcie?
Procedura rozpoczyna się od precyzyjnego nacięcia skóry o długości 10–15 cm, zlokalizowanego powyżej linii włosów łonowych. Chirurg sekwencyjnie przecina kolejne warstwy powięziowe i mięśniowe, aby dotrzeć do przestrzeni otrzewnowej. Po odsłonięciu macicy wykonuje się poprzeczne przecięcie jej dolnego odcinka – technika znana jako cięcie Misgav-Ladach. Wydobycie dziecka następuje poprzez delikatne odessanie wód płodowych i manualne podważenie jego pozycji, co wymaga precyzyjnej koordynacji całego zespołu operacyjnego. Faza końcowa obejmuje ręczne usunięcie łożyska oraz wielowarstwowe zszycie tkanek z wykorzystaniem materiałów resorbowalnych.
Ile trwa operacja?
Standardowy czas trwania zabiegu w zwykłych warunkach wynosi 40–60 minut, a samo wyjęcie dziecka zajmuje zwykle do 10 minut. Procedura może trwać dłużej w trudniejszych przypadkach, np. przy zrostach po wcześniejszych operacjach lub przy konieczności opanowania dużego krwawienia. Dane pokazują, że pobyt na sali pooperacyjnej trwa zazwyczaj 2–3 godziny, jeśli nie ma komplikacji.
Znieczulenie przy cięciu cesarskim
Anestezjologia okołoporodowa proponuje trzy główne sposoby znieczulenia: do rdzenia kręgowego, nadtwardówkowe i ogólne. Najczęściej w planowanych zabiegach wybiera się znieczulenie do rdzenia kręgowego, które szybko blokuje czucie poniżej środkowej części klatki piersiowej. Dzięki temu pacjentka pozostaje świadoma, nie odczuwa bólu i może od razu nawiązać kontakt z noworodkiem. W nagłych przypadkach, gdy potrzebna jest szybka reakcja, stosuje się znieczulenie ogólne z założeniem rurki do tchawicy, co jednak niesie większe ryzyko problemów z oddychaniem u matki.
Wskazania do cesarskiego cięcia
Decyzja o operacyjnym zakończeniu ciąży wymaga starannej analizy bilansu korzyści i ryzyka. Wytyczne Polskiego Towarzystwa Ginekologów i Położników precyzyjnie określają sytuacje kliniczne uzasadniające odstępstwo od porodu fizjologicznego.
Planowe cesarskie cięcie
Interwencja planowana jest zwykle między 38. a 39. tygodniem ciąży, z wyprzedzeniem uwzględniającym stabilizację parametrów życiowych płodu. Do głównych wskazań należą: nieprawidłowe ułożenie płodu (położenie miednicowe lub poprzeczne), łożysko przodujące, ciąża wielopłodowa z nieprawidłowym ułożeniem pierwszego bliźniaka oraz istotne wady anatomiczne miednicy kostnej. Coraz częściej brane są również pod uwagę czynniki psychologiczne takie jak zdiagnozowana tokofobia, która może znacząco utrudniać współpracę podczas porodu drogami natury.
Ratunkowe cesarskie cięcie
Sytuacje nagłe wymagają natychmiastowej reakcji zespołu medycznego. Kryteria pilności obejmują m.in. przedwczesne odklejenie łożyska, wypadnięcie pępowiny, podejrzenie pęknięcia macicy oraz ciężką zamartwicę płodu. Czas od podjęcia decyzji do rozpoczęcia zabiegu nie powinien przekraczać 30 minut, co wymaga doskonałej logistyki szpitalnej i sprawnej komunikacji między specjalistami.
Jak się przygotować do porodu przez cięcie cesarskie?
Proces przygotowawczy obejmuje zarówno aspekty medyczne, jak i psychologiczne. Na 12 godzin przed zabiegiem zaleca się przejście na dietę płynną, a 6 godzin przed operacją – całkowite wstrzymanie się od przyjmowania pokarmów. W ramach przygotowania miejscowego wykonuje się depilację pola operacyjnego i antyseptyczną kąpiel. Konsultacja anestezjologiczna pozwala dobrać optymalną metodę znieczulenia z uwzględnieniem historii chorób przewlekłych i ewentualnych alergii. Wsparcie psychologa perinatalnego może pomóc w zmniejszeniu lęku przed zabiegiem przyszłej rodzącej i wypracowaniu realistycznych oczekiwań względem okresu rekonwalescencji.
Powikłania po cesarskim cięciu
Mimo postępów w technikach chirurgicznych procedura ta wiąże się z 2–4-krotnie wyższym ryzykiem powikłań w porównaniu z porodem naturalnym. Najczęstsze problemy pooperacyjne to:
- zakażenie rany (1–3% przypadków) objawiające się ropną wydzieliną, zaczerwienieniem i podwyższonymi parametrami zapalnymi;
- krwotok pooperacyjny wymagający transfuzji krwi (0,5–1,5%);
- powikłania zakrzepowo-zatorowe (0,1–0,3%), szczególnie u pacjentek z trombofiliami;
- uszkodzenia narządów sąsiednich (0,1–0,2%) podczas preparowania tkanek;
- zrosty otrzewnowe mogące wpływać na płodność i zwiększać ryzyko powikłań w kolejnych ciążach.
|
|
|
Cesarskie cięcie – jak wygląda rekonwalescencja?
Ile dochodzi się do siebie po cesarskim cięciu?
Proces pełnej regeneracji tkanek trwa średnio 6–8 tygodni, choć indywidualne różnice mogą wydłużać ten okres do 12 tygodni. W pierwszej dobie po zabiegu kluczowe jest wczesne uruchomienie pacjentki (2–4 godziny po operacji) w celu zapobieżenia powikłaniom zakrzepowym. Intensywność dolegliwości bólowych zmniejsza się po 72 godzinach, co pozwala na stopniowy powrót do codziennych aktywności. Pełna sprawność fizyczna, w tym możliwość podjęcia ćwiczeń kardio, powraca zwykle po 3–4 miesiącach.
Blizna po cesarskim cięciu – jak o nią dbać?
Opieka nad raną pooperacyjną powinna obejmować:
- codzienną wymianę opatrunku z zastosowaniem środków antyseptycznych przez pierwsze 7 dni;
- masaż blizny od 6. tygodnia po zabiegu z użyciem preparatów silikonowych;
- unikanie ekspozycji na promieniowanie UV przez minimum 12 miesięcy;
- konsultację chirurgiczną w przypadku przerostu blizny lub rozwoju keloidu (bliznowca).
Cesarskie cięcie – konsekwencje dla dziecka
Noworodki urodzone operacyjnie mają wyższe ryzyko przejściowych zaburzeń oddychania (TTN – przejściowy częstoskurcz noworodkowy) związanych z brakiem fizjologicznego „wyciskania” płynu owodniowego z dróg oddechowych. Badania kohortowe wskazują na możliwy związek z późniejszym występowaniem astmy oskrzelowej i alergii pokarmowych, co przypisuje się różnicom w kolonizacji mikrobiomu jelitowego. W dłuższej perspektywie obserwuje się jednak normalizację parametrów rozwojowych w porównaniu z dziećmi urodzonymi siłami natury.
Laktacja po cesarce
Początek laktacji może być opóźniony o 12–24 godziny w porównaniu z porodem naturalnym, co wynika z zaburzonej sekrecji oksytocyny. Strategie wspomagające laktację obejmują:
- wczesne przystawienie dziecka do piersi (w ciągu pierwszej godziny po zabiegu);
- stosowanie laktatorów elektrycznych w przypadku konieczności rozdzielenia matki i noworodka;
- farmakologiczną stymulację produkcji prolaktyny;
- konsultację z certyfikowanym doradcą laktacyjnym.
Poród operacyjny a kolejna ciąża
Czy poród naturalny jest możliwy po cesarce?
Koncepcja VBAC (Vaginal Birth After Cesarean) zyskuje coraz większą akceptację w środowisku medycznym. Warunki sprzyjające powodzeniu VBAC to:
- poprzednie cięcie wykonane techniką poprzeczną w dolnym odcinku macicy;
- brak powikłań gojenia w wywiadzie;
- pojedynczy bliznowiec macicy;
- prawidłowe ułożenie płodu w obecnej ciąży.
Statystyki wskazują, że skuteczność prób porodu naturalnego po wcześniejszym cięciu cesarskim wynosi 60–80%, przy ryzyku pęknięcia macicy szacowanym na 0,5–1%.
Cesarskie cięcie – podsumowanie
Rozwój technik chirurgicznych i anestezjologicznych przekształcił cesarskie cięcie w bezpieczną alternatywę dla porodu naturalnego w sytuacjach zagrożenia życia. Kluczowe pozostaje jednak zachowanie racjonalnych wskazań do zabiegu, szczególnie w kontekście rosnącej liczby interwencji wykonywanych na życzenie. Dalszy postęp w perinatologii powinien koncentrować się na optymalizacji kwalifikowania pacjentek i minimalizacji długoterminowych skutków operacji.
Cesarskie cięcie – najczęściej zadawane pytania
Czego nie wolno robić po cesarskim cięciu?
Przeciwwskazania obejmują dźwiganie przedmiotów cięższych niż 5 kg przez 6 tygodni, wykonywanie intensywnych ćwiczeń fizycznych przed zagojeniem rany oraz długotrwałe przebywanie w pozycji siedzącej bez podparcia lędźwiowego.
Jak długo jest się w szpitalu po cesarskim cięciu?
Standardowy czas hospitalizacji wynosi 3–4 doby, z możliwością wydłużenia do 7 dni w przypadku wystąpienia powikłań lub konieczności monitorowania stanu noworodka.
Co bardziej boli – cesarka czy poród naturalny?
Podczas gdy ból w trakcie porodu siłami natury ma charakter dynamiczny i ustępuje po rozwiązaniu, dolegliwości pooperacyjne utrzymują się średnio 7–10 dni i wymagają regularnej farmakoterapii.
Czy dzieci po cesarce częściej chorują?
Metaanalizy wskazują, że dzieci urodzone przez cesarskie cięcie mają o 20–30% wyższe ryzyko wystąpienia astmy i o 15% większe prawdopodobieństwo otyłości w późniejszym dzieciństwie, choć zależności te wymagają dalszych badań.
Czy można urodzić przez cesarskie cięcie na życzenie?
W Polsce wykonanie zabiegu bez medycznych wskazań jest możliwe wyłącznie w prywatnych ośrodkach po podpisaniu świadomej zgody i konsultacji etycznej, co budzi jednak kontrowersje w środowisku lekarskim.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty