-
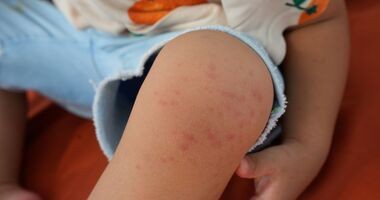
Wysypka u dziecka – o czym może świadczyć? Przyczyny i leczenie wykwitów skórnych u dzieci
Przeczytane 426119 razy
5 min
-
Hydroksyapatyt wapnia – czym jest i w jakich sytuacjach się go stosuje?
Przeczytane 219 razy
4 min
-
Testosteron – badanie, normy, za wysoki, za niski. Jak podnieść poziom testosteronu u mężczyzn?
Przeczytane 542170 razy
9 min
-
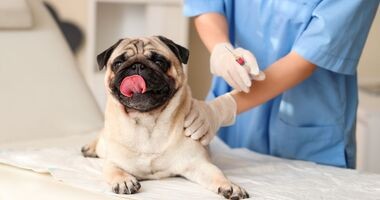
Kalendarz szczepień psa. Obowiązkowe i zalecane szczepienia dla dorosłego psa i szczeniaka
Przeczytane 181 razy
5 min
-
Glicynian magnezu – czym jest i jak go stosować? Czy może pomóc przy zmęczeniu i problemach ze snem?
Przeczytane 47693 razy
4 min
-
Zaskórniki otwarte – przyczyny powstawania, pielęgnacja, zapobieganie
Przeczytane 199 razy
6 min
-
Adaptogeny dla sportowców – jak mogą ich wspierać i kiedy je stosować?
Przeczytane 523 razy
5 min
-
Po jakim czasie działa paracetamol? Dawkowanie i właściwości paracetamolu
Przeczytane 1528651 razy
7 min

 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty