-
Szczepienia dla podróżujących po Europie. Czy są obowiązkowe?
Przeczytane 393 razy
6 min
-
Antyperspirant a dezodorant. Jak je stosować, by skutecznie chronić się przed przykrym zapachem potu?
Przeczytane 69047 razy
6 min
-
Trądzik grzybiczy – przyczyny, objawy, leczenie, pielęgnacja
Przeczytane 224 razy
8 min
-
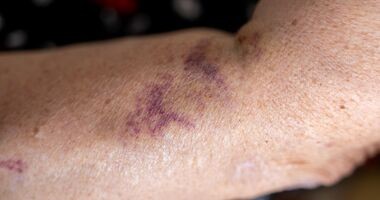
Wylewy podskórne u osób starszych. Przyczyny powstawania krwiaków podskórnych i wybroczyn
Przeczytane 133 razy
6 min
-
Czym są meningokoki? Objawy i profilaktyka inwazyjnej choroby meningokokowej
Przeczytane 42901 razy
9 min
-
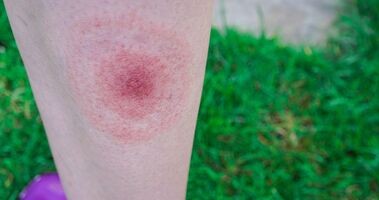
Jak wygląda rumień wędrujący? Diagnoza i leczenie po pojawieniu się rumienia po kleszczu
Przeczytane 135669 razy
6 min
-
Rodzaje soczewek kontaktowych. Kiedy stosuje się je do korekcji wzroku?
Przeczytane 395 razy
5 min
-
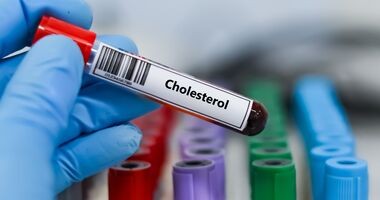
Leki na cholesterol już po trzydziestce? Nowe podejście do leczenia zaburzeń lipidowych
Przeczytane 552 razy
3 min
-
Zapalenie opon mózgowych – przyczyny, objawy i leczenie zapalenia opon mózgowo-rdzeniowych
Przeczytane 658753 razy
7 min
-
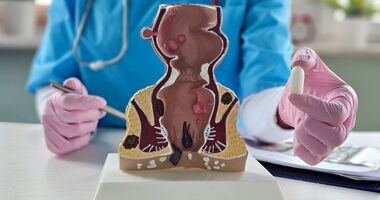
Jak wygląda badanie per rectum? Wizyta u proktologa, badania proktologiczne i przygotowanie
Przeczytane 200 razy
3 min


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty