Przerost endometrium: przyczyny, objawy i leczenie
Regularna miesiączka, choć postrzegana przez większość kobiet jako utrapienie, jest wykładnikiem zdrowia i witalności. Skąpa lub zatrzymana menstruacja może świadczyć o niedożywieniu i osłabieniu organizmu. Z kolei zbyt obfite i przedłużające się krwawienia mogą sugerować przerost endometrium, a nawet nowotwór macicy. Z tego względu każda kobieta niezależnie od wieku powinna niezwłocznie skonsultować się z ginekologiem w przypadku wystąpienia jakichkolwiek anomalii w cyklu miesiączkowym.
- Co to jest przerost endometrium i kogo dotyczy?
- Przerost endometrium – objawy
- Przyczyny przerostu endometrium
- Czy przerost endometrium jest groźny?
- Czy przerost endometrium to rak?
- Leczenie przerostu endometrium – na czym polega i jak przebiega?
- Jak uniknąć rozrostu endometrium – profilaktyka i zapobieganie
Co to jest przerost endometrium i kogo dotyczy?
Nadmierny rozrost endometrium macicy, czyli jego pogrubienie, jest związany ze zbyt dużą stymulacją błony śluzowej do wzrostu i niewystarczającym pobudzaniem do comiesięcznego złuszczania. Taki stan ma miejsce, gdy zaburzona zostanie równowaga estrogenu i progesteronu na korzyść tego pierwszego. Pogrubione endometrium to problem przede wszystkim kobiet będących w okresie około- i pomenopauzalnym oraz pań stosujących jednoskładnikową hormonoterapię zastępczą. Rozrost endometrium może być też skutkiem występowania PCOS (zespołu policystycznych jajników), otyłości i torbieli jajnika.
Endometrium niejednorodne i jednorodne – co oznaczają oba terminy?
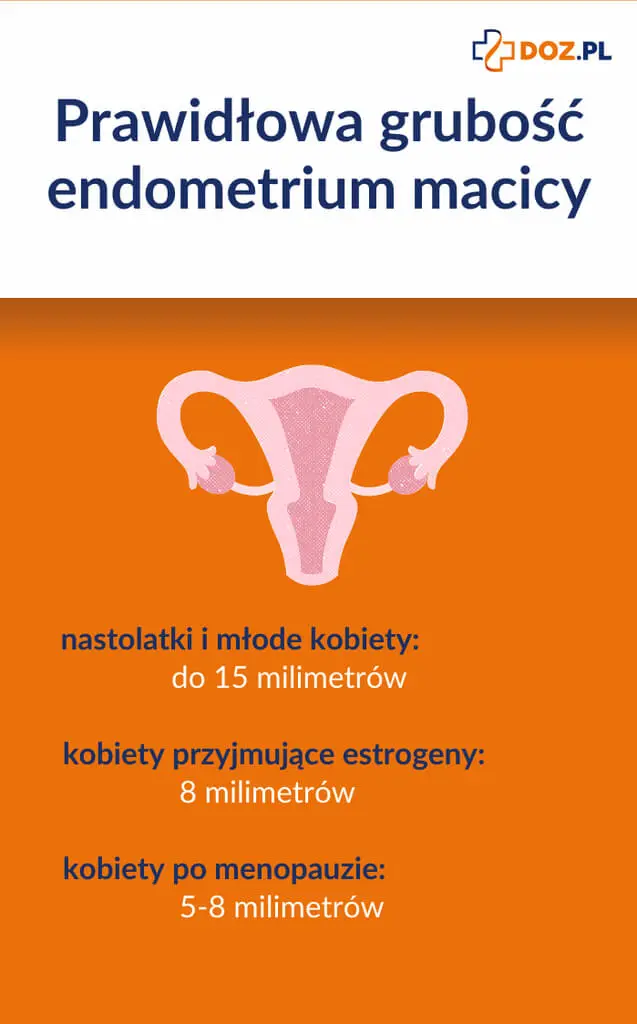
Prawidłowa grubość endometrium macicy jest różna w zależności od etapu życia kobiety. U nastolatek i młodych kobiet osiąga do 15 mm, jest to grubość endometrium przygotowanego do zagnieżdżenia się zarodka. Z kolei prawidłowa grubość endometrium po menopauzie to 5-8 mm. Poza grubością błony śluzowej macicy w USG ocenia się także jej strukturę. Jeżeli endometrium jest jednorodne, najczęściej nie ma powodu do niepokoju. Jeśli jednak struktura błony śluzowej macicy jest niejednorodna, czyli w obrazie USG widoczne są różnice pomiędzy jej fragmentami, należy pogłębić diagnostykę. Najczęściej wykonuje się wówczas biopsję endometrium.
Przerost endometrium – objawy
Grube endometrium to takie, które narastało przez długi czas bez złuszczania (miesiączki). Rozrost endometrium ma zatem trzy fazy objawów:
- przedłużający się brak miesiączki,
- kolejno następuje silne, bolesne złuszczanie objawiające się bardzo obfitym i trwającym nawet kilka tygodni krwawieniem (na podpasce widoczna jest nie tylko świeża krew, ale również skrzepy),
- na skutek utraty dużej ilości krwi może rozwinąć się anemia, której towarzyszy bladość, osłabienie i przyśpieszone bicie serca.
Przyczyny przerostu endometrium
Pogrubienie endometrium niemal zawsze jest wywołane zaburzeniami hormonalnymi. Przewaga stężenia estrogenu nad stężeniem progesteronu powoduje nadmierny przerost błony śluzowej macicy. Dzieje się tak, ponieważ podczas cyklu menstruacyjnego rolą estrogenów jest pobudzanie proliferacji endometrium i tkanki gruczołowej. Z kolei pod koniec każdego prawidłowego cyklu powinno nastąpić złuszczenie błony śluzowej macicy. Przyczyny nadmiernego wzrostu poziomu estrogenów w organizmie kobiety i przerostu endometrium to:
- otyłość, zwłaszcza po menopauzie – tkanka tłuszczowa produkuje substancje podobne do estrogenów,
- stosowanie jednoskładnikowej (estrogenowej) hormonoterapii zastępczej w okresie menopauzy celem zmniejszenia dolegliwości związanych z klimakterium,
- niektóre guzy i torbiele jajnika produkujące estrogeny,
- zespół policystycznych jajników – w takich jajnikach dochodzi do nadprodukcji estrogenów,
- stosowanie tamoxifenu w terapii raka piersi,
- wczesna pierwsza miesiączka, brak ciąży, częste cykle bezowulacyjne, późna menopauza – każdy z tych czynników oznacza dłuższe niż przeciętnie narażenie na wysokie stężenie estrogenów,
- cukrzyca, palenie papierosów, nadciśnienie tętnicze, nowotwory jajnika lub jelita grubego w rodzinie (zespół Lyncha), niedoczynność tarczycy – są to czynniki predysponujące do wystąpienia przerostu endometrium.
Przerost endometrium po menopauzie
Zdecydowanie najczęściej przerost endometrium dotyka kobiety w okresie około- i pomenopauzalnym, aczkolwiek młodsze panie również powinny zgłosić się do ginekologa, gdy ich krwawienia miesięczne są nieprawidłowe. Gospodarka hormonów płciowych u kobiet po klimakterium zmienia się, ponadto wiele z nich przyjmuje estrogeny, aby złagodzić związane z nim objawy. Z tego względu każde krwawienie z dróg rodnych po ustaniu miesiączek powinno budzić niepokój i skłonić do wizyty u lekarza. Normą grubości błony śluzowej macicy po menopauzie jest 5 mm, a dla kobiet przyjmujących estrogeny – 8 mm.
Przerost endometrium po cesarce
Ryzykiem związanym z cięciem cesarskim jest przeniesienie komórek tworzących błonę śluzową macicy poza nią, do jamy miednicy. Taka rozrastająca się tkanka np. wewnątrz otrzewnej czy w jajnikach złuszcza się podczas miesiączki i wywołuje silne dolegliwości bólowe. Jest to spowodowane tym, że krew miesiączkowa nie może z nich odpłynąć tak jak z macicy na zewnątrz, tylko dochodzi do jej kumulacji. Wzrasta wówczas ciśnienie w zajętych narządach. Zjawisko to nazywane jest endometriozą i nie ma związku z poziomem estrogenów, a z mechanicznym przeniesieniem endometrium poza macicę.
Niedoczynność tarczycy a przerost endometrium
Niedoczynność tarczycy, zwłaszcza przewlekła i trudna do kontrolowania jak w chorobie Hashimoto, prowadzi do szeregu zaburzeń metabolicznych. Jednym z efektów niedoboru hormonów tarczycy (T3 i T4) jest nadmierne wydzielanie tyreotropiny (TSH) i tyreoliberyny (TRH). Te z kolei pobudzają wydzielanie nie tylko T3 i T4, ale również innego hormonu – prolaktyny. Fizjologicznie jest ona odpowiedzialna za produkcję mleka i zatrzymanie owulacji po urodzeniu dziecka, jednak przewlekle utrzymująca się hiperprolaktynemia skutkuje nadmiernym wytwarzaniem estrogenów i niedoborem progesteronu. Niedoczynność tarczycy pośrednio predysponuje do przerostu endometrium również dlatego, że występujące wówczas spowolnienie metabolizmu często skutkuje otyłością.
Czytaj także:
Czy przerost endometrium jest groźny?
Przerost endometrium jest groźny, ponieważ niezależnie od tego, czy jest związany z rozrostem nowotworowym, prowadzi do nadmiernego krwawienia. Z tego względu, aby uniknąć anemii, należy poddać się odpowiedniej diagnostyce i leczeniu. Łagodny przerost błony śluzowej macicy z czasem może przerodzić się w raka, zatem nawet po wyleczeniu należy dalej kontrolować się u ginekologa.
Czy przerost endometrium to rak?
Przerost endometrium nie zawsze jest zmianą nowotworową. Wyróżnia się dwie pierwotne formy przerostu błony śluzowej: atypowy i typowy rozrost endometrium. Różnicuje się je w badaniu histopatologicznym wycinków uzyskanych podczas łyżeczkowania jamy macicy. Zmiany bez atypii na ogół nie są niebezpieczne i bardzo rzadko prowadzą do nowotworu. Z kolei u ok. 25% kobiet z rozrostem atypowym dochodzi do transformacji nowotworowej. Mówi się zatem, że rozrost atypowy jest stanem przednowotworowym, więc tak zmienioną macicę należy usunąć.
Leczenie przerostu endometrium – na czym polega i jak przebiega?
Aby wiedzieć, jak leczyć przerost endometrium, konieczne jest prawidłowe zdiagnozowanie przyczyny nadmiernego krwawienia z macicy. W tym celu należy wykonać USG przezpochwowe, dzięki któremu ginekolog jest w stanie określić, jaką grubość ma endometrium. Jeżeli jest ono pogrubione, kolejnym etapem diagnostyki jest pobranie materiału do badania histopatologicznego. W tym celu przeprowadza się łyżeczkowanie jamy macicy w znieczuleniu ogólnym. Jeżeli patomorfolog opisze zmianę jako typową, zalecona zostanie obserwacja lub leki, z kolei zmiany atypowe i nowotwory najczęściej leczy się inwazyjnie.
Leki na przerost endometrium
Podstawową terapią rozrostu endometrium bez atypii jest leczenie progestagenami w postaci doustnej lub założenie wkładki wewnątrzmacicznej uwalniającej lewonorgestrel. Kontrolne badanie histopatologiczne wykonuje się po 3 miesiącach i w razie potrzeby modyfikuje lub kontynuuje leczenie.
Przerost endometrium – zabiegi medyczne
Leczenie inwazyjne, czyli operacyjne usunięcie macicy (histerektomia), jest konieczne w przypadku rozrostu z atypią lub w przypadku rozrostu bez atypii, który nie cofa się pod wpływem terapii hormonalnej. W przypadku wykrycia ognisk nowotworowych w macicy usuwa się również przydatki, czyli jajniki i jajowody. Czasami konieczne jest leczenie uzupełniające, np. radio- i chemioterapia.
|
|
|
Jak uniknąć rozrostu endometrium – profilaktyka i zapobieganie
Przerost endometrium i rak endometrium bardzo wcześnie wywołują objawy, m.in. nadmierne krwawienie z narządu rodnego. Z tego względu nie ma programów profilaktycznych ani badań przesiewowych w tym kierunku. Aby zapobiegać nadmiernemu rozrostowi endometrium, należy prowadzić zdrowy tryb życia, nie stosować używek i uprawiać sport. Pamiętając o tym, że do przerostu endometrium prowadzi nadmiar estrogenów, nie można ich stosować bez progesteronu. Należy również kontrolować masę ciała i gospodarkę hormonalną. Z kolei w przypadku nieprawidłowego krwawienia z macicy należy niezwłocznie udać się do ginekologa.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty