Hipercholesterolemia – przyczyny, objawy i leczenie. Czy jest groźna?
Choroby układu sercowo-naczyniowego są odpowiedzialne za ponad kilka milionów zgonów każdego roku w Europie. Profilaktyka tych schorzeń jest istotna dla zdrowia całej populacji i musi obejmować działania na wszystkie czynniki ryzyka. Wśród nich wymienia się redukcję zwiększonego stężenia cholesterolu LDL, który jest częścią hipercholesterolemii. Na czym dokładnie polega to zaburzenia? Jak można je leczyć?
- Hipercholesterolemia – czym jest?
- Hipercholesterolemia – przyczyny i czynniki ryzyka
- Hipercholesterolemia – objawy
- Dieta w hipercholesterolemii
- Hipercholesterolemia – diagnostyka i rozpoznanie
- Hipercholesterolemia – leczenie
- Hipercholesterolemia – powikłania i rokowania
- Hipercholesterolemia – jak zapobiegać?
Hipercholesterolemia – czym jest?
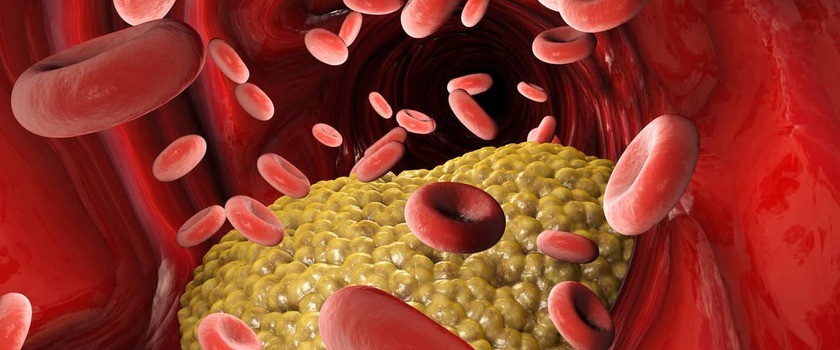
Czym jest hipercholesterolemia? Hipercholesterolemia (łac. Hypercholesterolemia) należy do zaburzeń gospodarki lipidowej organizmu i oznacza podwyższony poziom cholesterolu (całkowitego oraz frakcji LDL) we krwi. Zaburzenie to zalicza się do chorób cywilizacyjnych, ze względu na to, że LDL cholesterol stanowi główny czynnik ryzyka chorób sercowo-naczyniowych, w tym miażdżycy.
Jakie są rodzaje hipercholesterolemii? Ze względu na przyczyny hipercholesterolemii możemy mówić o dwóch typach:
- Hipercholesterolemia pierwotna – ten rodzaj zaburzenia jest związany z przyczynami dziedzicznymi (uwarunkowany genetycznie). Wyróżnia się: hipercholesterolemię rodzinną (HeFH, ang. heterozygous familial hypercholesterolemia), odpowiedzialne za nią są pojedyncze geny, dotyczy 1 na 250 osób w Polsce) lub hipercholesterolemię wielogenową (mutacja wielu genów z dużym udziałem czynników środowiskowych).
- Hipercholesterolemia wtórna – do różnych chorób takich jak niedoczynność tarczycy, przewlekła niewydolność nerek, przewlekłe choroby wątroby, zespół Cushinga, cukrzyca.
Hipercholesterolemia w ciąży
W okresie ciąży wartości cholesterolu całkowitego oraz jego frakcji spadają, a następnie od 3. miesiąca rosną aż do momentu porodu. Na zmiany lipidowe w okresie ciąży mają wpływ hormony progesteron i estrogen, a także insulinooporność i wtórna hiperinsulinemia występujące fizjologicznie. Zmiany lipidowe u matki są potrzebne do prawidłowego rozwoju i wzrostu płodu, do syntezy błon komórkowych, hormonów sterydowych oraz kwasów żółciowych.
Ciężka hipercholesterolemia u matki może doprowadzić do przyspieszonego rozwoju miażdżycy u matki i dziecka, a także stanu przedrzucawkowego. W przypadku ciężkiej hipertriglicerydemii może dojść do ostrego zapalenia trzustki. Podstawą leczenia zaburzeń lipidowych w ciąży jest postepowanie dietetyczne.
Hipercholesterolemia u dzieci
U dzieci hipercholesterolemia jest związana najczęściej z dziedzicznymi defektami metabolizmu cholesterolu lub wtórna do innych chorób.
U dzieci z hipercholesterolemią akceptowalne jest nieco wyższe stężenie LDL cholesterolu niż u osób dorosłych. Jeżeli u rodzica występuje znany defekt genetyczny, diagnostyczne stężenie LDLC u dziecka wynosi ≥3,5 mmol/l (≥130 mg/dl).
Leczenie dzieci z rodzinną hipercholesterolemią obejmuje zdrowy styl życia oraz stosowanie statyn. Dieta zdrowa dla serca powinna zostać wprowadzona we wczesnym okresie życia, a leczenie statyną należy rozważyć w wieku 6–10 lat. Leczenie statyną należy rozpoczynać od małych dawek, które później się zwiększa w celu osiągnięcia celów terapeutycznych. U dzieci w wieku >10 lat docelowe stężenie frakcji LDL wynosi <3,5 mmol/l (135 mg/dl), a w młodszym wieku należy dążyć do zmniejszenia stężenia LDL o ≥50%.
Hipercholesterolemia – przyczyny i czynniki ryzyka
Badania w kierunku hipercholesterolemii należy przeprowadzić u osób z klinicznymi objawami choroby sercowo-naczyniowej, z blaszkami miażdżycowymi w tętnicach wieńcowych i/lub szyjnych, u chorych na cukrzycę, przewlekłą chorobę nerek, nadciśnienie tętnicze, otyłość, przewlekłe autoimmunologiczne choroby zapalne, potomków osób z ciężką dyslipidemią, członków rodzin osób z przedwczesną chorobą niedokrwienną serca, u dorosłych mężczyzn w wieku ≥40 lat i kobiet w wieku ≥50 lat lub po menopauzie, zwłaszcza jeśli występują inne czynniki ryzyka sercowo-naczyniowego.
Hipercholesterolemia – objawy
Hipercholesterolemia najczęściej nie daje żadnych objawów, dopiero jej powikłania w postaci miażdżycy różnych narządów dają objawy, w zależności od zajętego narządu (np. bóle dławicowe przy miażdżycy tętnic wieńcowych, bóle kończyn dolnych przy ich miażdżycy czy zawroty głowy przy miażdżycy naczyń szyjnych).
Objawy hipercholesterolemii występują tylko w hipercholesterolemii rodzinnej. Należą do nich:
- żółtaki, inaczej zwane kępkami żółtymi – żółte, grudkowe zmiany skórne, które najczęściej występują na powiekach w pobliżu kąta wewnętrznego oka, często symetryczne, mogą zajmować wszystkie cztery powieki, choć częściej zdarzają się w powiekach górnych niż dolnych. Mogą również dotyczyć ścięgna Achillesa lub pojawiać się na powierzchni stawów kolanowych, łokciowych, a czasem nawet na pośladkach.
- rąbek starczy rogówki (pierścień rogówki) – to biała obwódka wokół tęczówki, którą bardzo wyraźnie widać. Jest objawem przedwczesnej (<55. r.ż. u mężczyzn i <60. r.ż. u kobiet) miażdżycy.
Dieta w hipercholesterolemii
Czynnikiem żywieniowym, który najsilniej wpływa na stężenie cholesterolu LDL, są nasycone kwasy tłuszczowe oraz tłuszcze trans. Głównym źródłem kwasów tłuszczowych nasyconych w pożywieniu są masło, słonina, smalec, olej palmowy, kokosowy, margaryny twarde, a tłuszczów trans wyroby cukiernicze. Źródłem tłuszczu w diecie powinny być przede wszystkim produkty bogate w jednonienasycone kwasy tłuszczowe z grupy omega-6 i omega-3.
Nadmierna podaż węglowodanów powoduje nie tylko przyrost masy ciała, ale także oddziałuje niekorzystnie na stężenie trójglicerydów i frakcji HDL cholesterolu w osoczu.
Istotne jest również włączenie do diety błonnika pokarmowego (szczególnie rozpuszczalnego), który występuje w roślinach strączkowych, owocach, warzywach i pełnoziarnistych produktach zbożowych (np. owsianych i jęczmiennych), gdyż zmniejsza on stężenie cholesterolu.
Przy zmianie stylu żywienia ważna będzie również wyeliminowanie czynników ryzyka incydentów sercowo-naczyniowych. Umiarkowane spożycie alkoholu jest dopuszczalne, natomiast bezwzględnie należy zaprzestać palenia tytoniu.
Hipercholesterolemia – diagnostyka i rozpoznanie
Do oznaczanie lipidów zaleca się pobieranie krwi na czczo. W praktyce klinicznej bada się profil lipidowy (lipidogram) surowicy obejmujący stężenia TC (cholesterolu całkowitego) i HDLC (tak zwany dobry cholesterol), a także TG (triglicerydy).
Stężenie cholesterolu całkowitego powinno wynosić <190 mg/dl, natomiast frakcji LDL <115 mg/dl. Dla osób obciążonych dużym ryzykiem chorób sercowo-naczyniowych lub z cukrzycą normy są inne – LDL <100 mg/dl i cholesterol całkowity <175 mg/dl. Najlepiej jednak, aby wynosiły one odpowiednio 80 mg/dl i 155 mg/dl.
Hipercholesterolemia – leczenie
Leczenie jest wskazane u wszystkich pacjentów z chorobami sercowo-naczyniowymi (prewencja wtórna) oraz w prewencji pierwotnej u tych osób, które mają dużo czynników ryzyka tychże chorób.
W niewielkiej hipercholesterolemii możemy stosować zmiany dotyczące stylu życia (dieta, aktywność fizyczna) oraz suplementy przez okres 3–6 miesięcy.
W diecie wskazane będzie zwiększenie podaży fitosteroli, które występują naturalnie w olejach roślinnych, warzywach, świeżych owocach, orzechach, zbożach i roślinach strączkowych. Suplementy na cholesterol mogą stanowić uzupełnienie diety dzięki ich właściwościom wspierającym stabilizację poziomu lipidów we krwi. W preparatach tego typu zwykle znajdują się ekstrakty roślinne (np. monakolina K, berberyna) oraz nienasycone kwasy tłuszczowe z grupy omega-3 (np. olej z czarnuszki).
Jeśli modyfikacja stylu życia jest niewystarczająca, kolejnym etapem leczenia są leki. Wówczas stosowane są: statyny, zmniejszające syntezę cholesterolu w wątrobie, ezetymib hamujący wychwyt cholesterolu z pożywienia i żółci na poziomie jelita oraz leki wiążące kwasy żółciowe, a także fibraty zmniejszające stężenie TG.
Dla chorych z ciężką hiperlipidemią, oporną na leczenie, zarezerwowane jest postępowanie zabiegowe. Możliwości terapeutyczne obejmują aferezę, w czasie której LDL jest usuwany poprzez pozaustrojową wymianę osocza, a także jelitowy bypass (blokuje wchłanianie zwrotne kwasów tłuszczowych).
Wiele obiecujących leków jest też w fazie badań klinicznych.
Hipercholesterolemia – powikłania i rokowania
Hipercholesterolemia może się przyczyniać do zwiększonego ryzyka powikłań sercowo-naczyniowych. Obejmują one: miażdżycowe zmiany w tętnicach wieńcowych (doprowadzające do choroby niedokrwiennej i zawału serca), szyjnych (doprowadzających do udaru mózgu), kończyn dolnych (doprowadzające do niedokrwienia kończyn dolnych, a nawet amputacji).
Zmniejszenie stężenia LDL cholesterolu jest głównym celem terapeutycznym, który przyczynia się do zmniejszenia ryzyka chorób sercowo-naczyniowych. Jest on różny w zależności od ryzyka – im większe (więcej chorób współistniejących), tym jego wartość powinna być docelowo niższa.
Hipercholesterolemia – jak zapobiegać?
Do zasad zapobiegania hipercholesterolemii należą przede wszystkim: regularna aktywność fizyczna, eliminacja czynników ryzyka oraz stosowanie zasad zdrowej diety, w tym także utrzymanie prawidłowej masy ciała.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty