Badanie kału – pasożyty, krew utajona, resztki pokarmowe. Jak pobrać kał do badania?
Badanie kału jest jednym z podstawowych narzędzi oceny kondycji układu pokarmowego. Pozwala zdiagnozować zarówno niegroźne schorzenia, jak i rozwijające się stany nowotworowe tego obszaru. W zależności od rodzaju badania, które ma zostać wykonane, zaleca się inny sposób pobrania materiału, jego ilości i czas przechowywania próbki. Jak właściwie pobrać kał do badania, ile kosztują testy na obecność patogenów, niestrawionych resztek pokarmowych i krwi utajonej w stolcu? Odpowiedzi na te pytania znajdują się w niniejszym artykule.
- Badanie kału – rodzaje
- Badanie kału – wskazania
- Pobranie stolca do badania – jak przechowywać i w jakiej ilości pobrać próbkę?
- Co może zaburzyć wynik badania? Kiedy należy przełożyć badanie kału?
- Badanie kału w przypadku chorób przewodu pokarmowego
- Posiew kału w kierunku wykrycia pasożytów, bakterii, grzybów i wirusów
- Jak interpretować wyniki badania kału?
Badanie kału to metoda wykorzystywana podczas diagnozowania wielu schorzeń i nieprawidłowości w funkcjonowaniu układu pokarmowego. Istnieje kilka parametrów, które można oznaczyć, decydując się na posiew kału. Próbka oddana do analizy może zostać poddana zarówno ocenie makroskopowej, mikroskopowej, jak i chemicznej lub bakteriologicznej.
Badanie kału – rodzaje
Ogólne badanie kału jest jednym z najczęściej zlecanych oznaczeń laboratoryjnych, podczas prowadzenia procesu diagnostycznego pacjenta, który zgłosił wystąpienie dolegliwości ze strony przewodu pokarmowego. Próbka stolca w trakcie analizy poddawana jest ocenie makroskopowej i mikroskopowej. W badaniu makroskopowym określa się konsystencję, zabarwienie, oraz woń stolca, obecność śluzu lub ropy. Z pobranej próbki kału przygotowuje się również preparaty, które zostają wykorzystane do analizy mikroskopowej. Dokonując analizy mikroskopowej materiału, diagnosta laboratoryjny sprawdza zarówno obecność pasożytów lub ich jaj, jak i niestrawionych resztek pokarmowych, czerwonych krwinek i komórek nabłonkowych. Ocenie można poddać także aktywność niektórych enzymów trawiennych. Przy użyciu testu paskowego określa się również pH kału, które prawidłowo powinno się mieścić w zakresie 7,0–7,5. Cena badania ogólnego wykonanego prywatnie to koszt około 20–25 zł. Analiza ogólna kału wynikająca ze skierowania lekarskiego jest refundowana przez NFZ.
Panel oznaczeń wirusów w przewodzie pokarmowym
Badanie wirusologiczne, podobnie jak badanie na obecność bakterii, służy wykryciu czynnika etiologicznego powodującego zakażenie przewodu pokarmowego. Próbka stolca jest badana pod kątem rozpoznania zakażenia rotawirusami, adenowirusami lub norowirusami. Badania w kierunku tych patogenów nie jest refundowane przez NFZ. Koszt tego oznaczenia oto około 30–70 zł.
Panel oznaczeń pasożytów w przewodzie pokarmowym
Badanie parazytologiczne stolca jest wykonywane w celu wykrycia obecności pasożytów w przewodzie pokarmowym. Pojawienie się pierwotniaków w jelitach może skutkować wystąpieniem szeregu dolegliwości, takich jak biegunki, zaparcia, brak apetytu czy intensywne bóle brzucha. Do pasożytów najczęściej bytujących w układzie pokarmowym zalicza się między innymi tasiemca, lamblię jelitową, owsiki, a także glistę ludzką. Badanie parazytologiczne kału jest refundowane przez Narodowy Fundusz Zdrowia, zaś wykonanie go z prywatnej inicjatywy wiąże się z kosztami rzędu 15–30 zł.
Badanie kału na krew utajoną
Badanie na krew w stolcu pozwala wykryć minimalną jej ilości, która nie jest dostrzegalna gołym okiem. Badanie kału na krew utajoną to metoda służąca do potwierdzenia obecności łagodnych guzków krwawniczych odbytu, ale przede wszystkim do wykrycia procesu nowotworowego, który rozwija się w jelitach. Analizę tego parametru refunduje NFZ. Cena badania wykonanego prywatnie to koszt nieprzekraczający 20 zł.
|
|
|
Badanie kału – wskazania
Analiza próbki stolca pozwala na zdiagnozowanie wielu chorób przewodu pokarmowego. Istnieje szereg wskazań do wykonania badania kału. Do najważniejszych należą:
- choroby zakaźne wywołane przez pierwotniaki, pasożyty, bakterie, wirusy i grzyby,
- zaburzenia dotyczące wchłaniania składników odżywczych z pokarmów,
- krwawienia z przewodu pokarmowego,
- problemy z wypróżnianiem,
- częste bóle brzucha,
- intensywne biegunki,
- wzdęcia,
- nagła utrata masy ciała,
- zmiana koloru/konsystencji stolca.
Pobranie stolca do badania – jak przechowywać i w jakiej ilości pobrać próbkę?
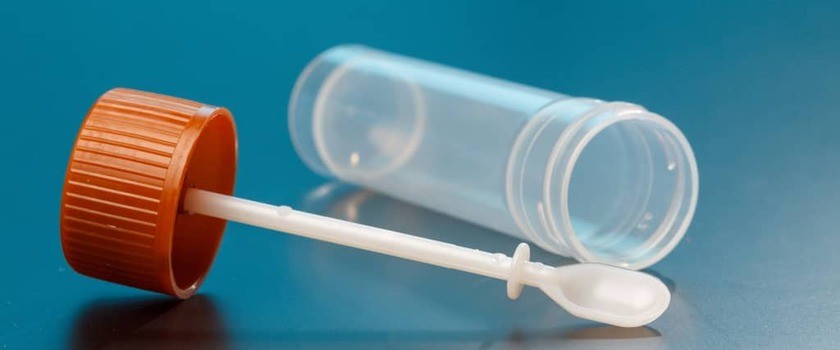
Podobnie jak w przypadku wielu testów laboratoryjnych również przy badaniu kału niezwykle ważne jest prawidłowe pobranie próbki. Przede wszystkim należy zaopatrzyć się w specjalnie przeznaczony do tego sterylny pojemnik ze szpatułką (tzw. kałówka). Bez problemu kupimy go w aptece, punkcie pobrań lub przychodni. Bezpośrednio przed oddaniem materiału pacjent powinien całkowicie opróżnić pęcherz moczowy, ponieważ próbka nie powinna zawierać domieszek ani moczu, ani wody. Stolec oddaje się do wyparzonej i suchej kałówki. Nie wolno pobierać próbki bezpośrednio z muszli klozetowej. Następnie za pomocą szpatułki należy pobrać grudkę kału w ten sposób, aby nie zajmował on więcej niż ⅓ pojemnika. Istotnym jest, aby materiał do badania został pobrany z różnych miejsc tego samego stolca. Jeśli kał ma konsystencję płynną, wówczas do badania wystarczy oddać kilka mililitrów materiału (pojemnik warto wtedy zabezpieczyć folią). Naczynie z próbką musi być opisane imieniem i nazwiskiem pacjenta, datą i godziną pobrania próbki. Pobrany materiał powinno się niezwłocznie (w ciągu 2–3 godzin) oddać do analizy laboratoryjnej, jeśli nie jest to możliwe, dopuszczalne jest przechowanie pojemnika w lodówce do 48 godzin.
Innej procedury wymaga pobranie materiału w kierunku owsików. Zestaw przeznaczony do tego badania bez problemu otrzymamy w punkcie pobrań laboratorium lub aptece. Materiał powinien być pobierany raz dziennie, przez 3 kolejne dni, najlepiej rano. Komplet składa się ze szkiełka podstawowego i taśmy. Aby pobrać wymaz, należy przykleić taśmę do fałd odbytu (na kilka sekund), a następnie przenieść ją na szkiełko podstawowe. Tak przygotowany wymaz powinno się dostarczyć do laboratorium w ciągu 24 godzin.
Badanie bakteriologiczne kału oraz badanie do celów sanitarno-epidemiologicznych także opiera się na innych zasadach. Próbki kału do badania powinny zostać zebrane do oddzielnych pojemników, w schemacie: 1 dzień – 1 próbka, przez 3 kolejne dni. Jeżeli pacjent może dostarczyć każdą próbkę pojedynczo, wystarczy zebrać materiał do kałówki i tego samego dnia dostarczyć go do punktu pobrań. Drugą metodą jest zebranie stolca do wymazówki z podłożem transportowym, a następnie dostarczenie materiału do punktu tak, aby czas od pierwszego pobrania nie przekroczył 72 godzin. Do badań parazytologicznych kał należy pobrać trzykrotnie, w odstępach 2–3 dni, dzięki czemu wzrasta prawdopodobieństwo wykrycia pasożytów.
Co może zaburzyć wynik badania? Kiedy należy przełożyć badanie kału?
Zalecane jest, żeby na kilka dni przed badaniem zwiększyć ilość błonnika w diecie, jednak nie należy diametralnie zmieniać nawyków żywieniowych. Badanie warto zaplanować tak, aby nie przypadło ono na czas trwania menstruacji – wynik testu może wówczas błędnie wskazywać na obecność krwi w kale. Ewentualne przyjmowanie leków należy skonsultować z lekarzem prowadzącym, ponieważ niektóre z nich, jak np. preparaty z żelazem, kwas acetylosalicylowy czy leki przeciwzapalne często zaburzają wynik badania. Przeciwwskazaniem do wykonania badania jest również trwająca antybiotykoterapia. Pobranie próbki warto zatem zaplanować 1 do 3 tygodni po zakończeniu terapii, chyba że specjalista zalecił wykonanie badania podczas leczenia.
Badanie kału w przypadku chorób przewodu pokarmowego
Badanie kału jest cennym źródłem informacji dotyczących stanu przewodu pokarmowego. Prawidłowy stolec ma kolor brązowy, dość miękką konsystencję i nie zawiera widocznych gołym okiem niestrawionych resztek pokarmu. Stolec tego rodzaju jest oznaką prawidłowego trawienia i świadczy o prawidłowym funkcjonowaniu układu pokarmowego.
Nie bez przyczyny mówi się, że flora bakteryjna jelit w znacznym stopniu wpływa na wydolność układu immunologicznego każdego organizmu. Zmiany w strukturze mikrobioty przewodu pokarmowego mogą się różnorodnie objawiać, dlatego każdego pacjenta do wykonania badania kału powinien skłonić nie tylko nieprawidłowy wygląd stolca, ale także:
- nieregularne wypróżnianie (biegunki, zaparcia),
- częste bóle brzucha,
- nagła utrata masy ciała,
- ogólne osłabienie,
- stwierdzenie niedokrwistości niewiadomego pochodzenia,
- utrata apetytu.
Posiew kału w kierunku wykrycia pasożytów, bakterii, grzybów i wirusów
Posiew kału jest metodą diagnostyczną, która pozwala na wykrycie i zidentyfikowanie obecności chorobotwórczych bakterii w przewodzie pokarmowym. Do tych bakterii, które są najczęstszym czynnikiem etiologicznym zakażeń przewodu pokarmowego, zalicza się: Clostridium difficile, Escherichia coli, Listeria monocytogenes, Salmonella sp. i Shigella sp. Badanie wykonuje się zwykle w przypadku występowania biegunek o niewyjaśnionej etiologii, wodnistych stolców oraz często pojawiającego się bólu brzucha (zwłaszcza u dzieci). Test powinien być wykonany szczególnie wówczas, kiedy wyżej wymienionym objawom towarzyszy wzrost ilości białych krwinek (potwierdzony badaniem morfologicznym), gorączka, nudności i wymioty lub podwyższone stężenie białka CRP.
Badanie kału na obecności pasożytów w przewodzie pokarmowym jest najbardziej wiarygodne, jeśli zbierzemy materiał trzykrotnie, najlepiej co 2 – 3 dni. Badanie parazytologiczne polega na mikroskopowej ocenie próbki kału, w której sprawdza się obecność dorosłych form pasożytów, ich fragmentów lub jaj. Do najczęściej występujących infekcji pasożytniczych przewodu pokarmowego należą zakażenia: tasiemcami, glistą ludzką, motylicą wątrobową, lambliami jelitowymi, a także owsikami. W badaniu parazytologicznym kału koniecznie należy uwzględnić rodzaj oraz cykl rozwojowy danego pasożyta, ponieważ możliwe jest wtedy wdrożenie odpowiedniego leczenia. Objawami, które mogą sugerować pojawienie się pasożyta w naszym organizmie, są dolegliwości żołądkowo-jelitowe: nudności, wymioty, biegunki, zaparcia, utrata apetytu lub nagła utrata masy ciała.
Posiew kału w celu stwierdzenia obecności grzybów to tzw. badanie mykologiczne. Materiał oddany do badania zostaje umieszczony na specjalnym podłożu, które umożliwia wzrost grzybów drożdżopodobnych. Jednymi z najczęstszych patogenów odpowiedzialnych za zakażenie przewodu pokarmowego są grzyby z rodzaju Candida, szczególnie gatunek Candida albicans. Te grzyby fizjologicznie występuje we florze bakteryjnej układu pokarmowego człowieka, niemniej w przypadku obniżenia odporności dochodzi czasem do rozwoju grzybicy przewodu pokarmowego. Ta przypadłość dotyczy najczęściej dzieci.
Badanie stolca pod kątem obecności wirusów polega na wykrywaniu w materiale biologicznym antygenów rotawirusów, adenowirusów lub norowirusowów. Schorzenia wywoływane przez te patogeny bardzo często pojawiają się wśród dzieci, wywołując typowe objawy: wodniste biegunki, wymioty, gorączkę, tkliwość brzucha. Zakażenia pokarmowe spowodowane tymi wirusami mają zwykle charakter ostrych infekcji żołądkowo-jelitowej i najczęściej diagnozowane są u dzieci w wieku przedszkolnym i szkolnym. Dostępne na rynku testy jakościowe wykonywane z próbek kału, pozwalają na szybką diagnostykę zakażenia adenowirusami i/lub rotawirusami. Zwiększa to szansę na szybkie wdrożenie postępowania terapeutycznego, co jest niezwykle istotne w przypadku rozwoju infekcji u małych dzieci.
Jak interpretować wyniki badania kału?
Wynik badania ogólnego kału zawiera informacje dotyczące parametrów, które zostały poddane analizie w laboratorium. Podczas analizy wyników, należy wziąć pod uwagę wszystkie parametry:
- pH kału: prawidłowy wynik mieści się w granicach 7,0–7,5. Spadek tej wartości poniżej 6,0 może wskazywać na nieprawidłowości dotyczące trawienia i wchłaniania węglowodanów
- węglowodany: prawidłowo nie powinno się stwierdzić ich obecności w próbce. Detekcja węglowodanów może wskazywać na niewydolność trzustki
- tłuszcz: prawidłowo 60–80 kulek tłuszczu w polu widzenia. Wynik powyżej 80 może świadczyć o celiakii, niewydolności trzustki lub wątroby
- krew utajona: prawidłowo – „brak detekcji". Obecność skrzepów krwi może wskazywać na rozwój choroby wrzodowej w przewodzie pokarmowym lub toczący się proces nowotworowy jelit.
Wyniki badań na obecność pasożytów, wirusów, grzybów czy bakterii w kale najczęściej opisane są jako „pozytywny” lub „negatywny”. Wynik pozytywny oznacza występowanie danego patogenu w materiale badanym, natomiast wynik negatywny wskazuje na jego brak.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty