Osteoporoza – przyczyny, objawy, badania, leczenie, rehabilitacja, zapobieganie zmianom osteoporotycznym
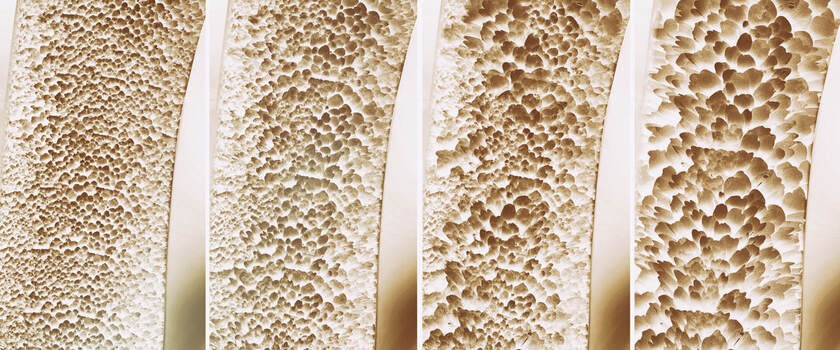
Osteoporoza to choroba metaboliczna kości, która polega na stopniowym zaniku masy kostnej. Na skutek obniżenia gęstości mineralnej kości dochodzi do osłabienia ich struktury, co objawia się zwiększoną podatnością na złamania. Na zachorowanie narażone są przede wszystkim osoby starsze, szczególnie kobiety w wieku okołomenopauzalnym, choć na osteoporozę mogą cierpieć także mężczyźni, a nawet dzieci. Jakie są czynniki ryzyka wystąpienia zmian osteoporotycznych?
- Czym jest osteoporoza? Jakie są czynniki ryzyka?
- Osteoporoza – przyczyny
- Osteoporoza – objawy. Czy osteoporoza boli?
- Osteoporoza – rozpoznanie i badania
- Osteoporoza – leczenie
- Powikłania osteoporozy. Czym jest złamanie osteoporotyczne?
- Dieta przy osteoporozie
- Osteoporoza – rehabilitacja i ćwiczenia. Sport przy osteoporozie
- Osteoporoza – zapobieganie
Czym jest osteoporoza? Jakie są czynniki ryzyka?
Osteoporoza, inaczej zrzeszotnienie kości, jest schorzeniem, w którego przebiegu dochodzi do stopniowego, znacznego zmniejszenia gęstości mineralnej kości i osłabienia struktur kostnych. Zubożenie masy kostnej zwiększa ryzyko złamań i urazów. Czynniki uznawane za potencjalnie sprzyjające rozwojowi tej choroby to m.in. uwarunkowania genetyczne, stan długotrwałego unieruchomienia, brak pionizacji, niedobory witamin i minerałów, zaburzenia metaboliczne, schorzenia o podłożu hormonalnym, źle zbilansowana dieta.
Osteoporoza może wystąpić u osób w każdym wieku, ale częściej dotyczy seniorów, zwłaszcza kobiet w okresie pomenopauzalnym. Osteoporoza rozwija się powoli, często chory nie jest jej świadomy do momentu wystąpienia złamania osteoporotycznego kości.
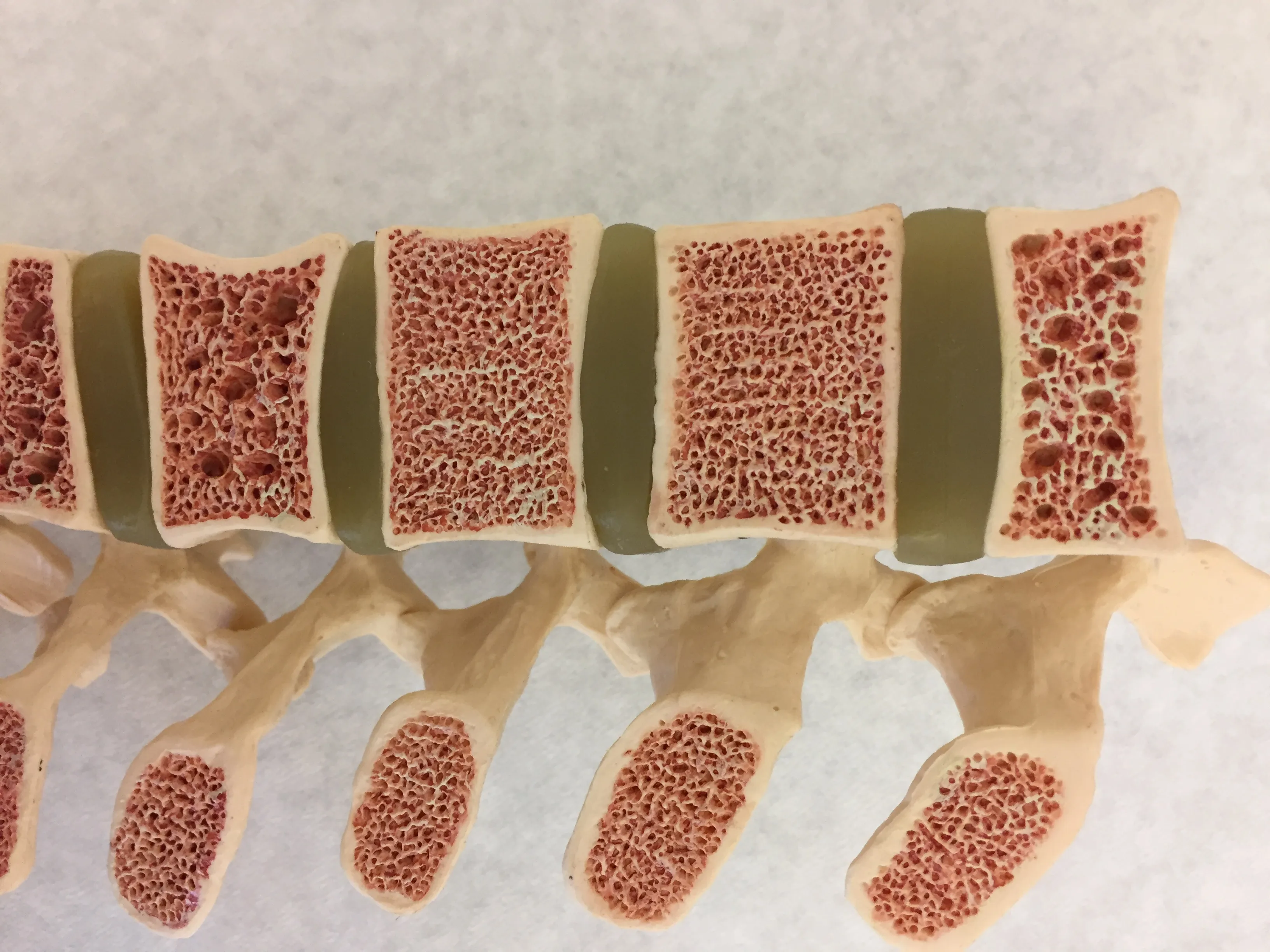
Osteoporoza – przyczyny
Do czynników ryzyka wystąpienia osteoporozy zalicza się też przedwczesną menopauzę, obecność schorzenia związanego z zaburzeniem transportu jonów chlorkowych (mukowiscydozę), choroby tarczycy, choroby wątroby czy schorzenia stawów. Wyróżnia się dwa rodzaje opisywanego schorzenia.
Osteoporoza pierwotna
Częstość jej występowania jest największa. Związana jest z procesem starzenia, kiedy to następuje stopniowe zmniejszanie masy kostnej. Pojawia się głównie u osób starszych, szczególnie u kobiet w wieku okołomenopauzalnym, co jest związane z niższym poziomem estrogenów. Uważa się, że niedobór testosteronu u mężczyzn także wpływa na wystąpienie zmian osteoporotycznych. Osteoporoza pierwotna poprzedzona jest osteopenią.
Osteoporoza wtórna
Ten rodzaj schorzenia występuje dużo rzadziej i wiąże się przede wszystkim z przewlekłym stosowaniem określonego rodzaju środków farmakologicznych, np. heparyny, oraz z dysfunkcjami hormonalnymi, np. nadczynnością tarczycy czy hiperglikemią. Innymi przyczynami osteoporozy wtórnej mogą być również zaburzenia odżywiania, nowotwory, schorzenia przewodu pokarmowego, choroby o podłożu reumatycznym.
Czy na osteoporozę mogą chorować osoby młode? Zdecydowanie tak, zwłaszcza jeśli mamy na myśli opisywany typ wtórny. Przyczyny osteoporozy u dzieci i młodzieży mogą być różne, wymienia się tutaj m.in.: zaburzenia endokrynologiczne, takie jak nadczynność tarczycy i przytarczyc czy hiperkortyzolemia, choroby układu pokarmowego, np. zespoły złego wchłaniania, choroby nerek, schorzenia metaboliczne, jak wrodzona łamliwość kości czy zespół Marfana, nowotwory (białaczka, przerzuty do kości), stosowanie niektórych leków i używek (np. heparyny, hormonów tarczycy, zatrucie alkoholem), a także długotrwałe unieruchomienie.
Osteoporoza – objawy. Czy osteoporoza boli?
Objawy osteoporozy mogą być różne i mogą zmieniać swoje nasilenie. Jest to uzależnione od wielu czynników. Bardzo często pacjenci opisują objawy bólowe, które nie muszą oznaczać złamania. Mogą być oznaką dużego obciążenia i tak już osłabionego szkieletu.
Poza tym najczęściej podawane przez specjalistów możliwe symptomy to:
- zmniejszenie wzrostu,
- zgarbiona sylwetka,
- częste złamania w charakterystycznych lokalizacjach,
- bóle pleców oraz innych części ciała związane ze złamaniami.

Do najczęstszych złamań osteoporotycznych dochodzi w obrębie kręgosłupa piersiowego, są to tzw. złamania kompresyjne. Kolejne lokalizacje to szyjka kości udowej czy nasada dalsza kości promieniowej.
Osteoporoza – rozpoznanie i badania
Densytometria
Densytometria to nieinwazyjne badanie gęstości kości, które wykorzystuje się w diagnostyce osteoporozy. Wykonuje się je przy użyciu densytometru, podczas jego pracy emitowane są promienie rentgenowskie, które są przepuszczane przez kość (densytometr mierzy ilość przenikanego promieniowania – w przypadku zmniejszonej gęstości mineralnej kości promienie będą silnej przenikać). Wykonanie densytometrii pozwala na bardzo precyzyjne ustalenie stopnia porowatości struktury kostnej, zaleca się je osobom obciążonym czynnikami ryzyka.
Badaniu densytometrycznemu poddaje się bliższy koniec kości udowej oraz odcinek lędźwiowy kręgosłupa. Badania przedramienia czy kości piętowej nie mają wartości diagnostycznej. Densytometria jest bezbolesna, a dawka promieniowania, jaką się podczas niej wykorzystuje, jest niewielka.
Markery kostne
Markery kostne to testy wykrywające produkty degradacji struktur kostnych. Wśród nich wyróżnia się m.in. marker P1NP. Jest to wskaźnik, który informuje nas o tym, jak dynamicznie przebiega proces tworzenia kolagenu. Ze względu na swoją budowę i rozmiary z łatwością przedostaje się do dróg moczowych, dzięki czemu można oznaczyć jego poziom na podstawie analizy moczu. Kolejny istotny wskaźnik to produkt rozpadu kolagenu typu I, określany jako beta-crosslaps (beta-CTX). Można go oznaczyć zarówno z krwi, jak i na podstawie badania moczu.
Profil kostny
Profil kostny to zestaw kilku parametrów ściśle związanych z gospodarką wapniowo-fosforanową, których oznaczenie pozwala na wykrycie zaburzeń związanych ze zmianami toczącymi się w układzie kostnym. Mowa tutaj o badaniu poziomu witaminy D w organizmie oraz o stężeniu wapnia całkowitego, fosforu, fosfatazy alkalicznej, niekiedy również albuminy w surowicy.
Osteoporoza – leczenie
Jeśli istnieją przeciwwskazania do przyjmowania bisfosfonianów, np. w przypadku pacjentów z dysfunkcjami nerek, stosuje się inne środki farmakologiczne o zbliżonym działaniu – np. denosumab (forma jego podania to iniekcje podskórne wykonywane co sześć miesięcy). Alternatywą może być hormonalna terapia zastępcza stosowana u kobiet. Powinna być kontynuowana w krótkim czasie i tylko w sytuacji niemożności przyjmowania innych środków leczniczych. Podaje się, że w przypadku terapii z wykorzystaniem hormonów istnieje ryzyko tworzenia zakrzepów krwi oraz zwiększa się prawdopodobieństwo zachorowania na niektóre rodzaje nowotworów. U mężczyzn niekiedy zaleca się przyjmowanie testosteronu. Podczas leczenia osteoporozy należy także pamiętać o suplementacji wapnia i witaminy D.
Osteoporoza w przewlekłych chorobach stawów
Osteoporoza może występować także w przypadku innych schorzeń narządu ruchu. Bardzo często wymienia się tutaj reumatoidalne zapalenie stawów. Ta choroba reumatyczna powoduje nawet kilkukrotnie większe zmniejszenie masy kostnej niż w przypadku osób zdrowych. Plamiste zaniki kostne, rozrzedzenie i zmniejszenie gęstości kości mogą pojawiać się także w zespole Sudecka. Osteoporoza może również występować u pacjentów ze stwierdzonym zesztywniającym zapaleniem stawów kręgosłupa czy układowymi zapalnymi chorobami tkanki łącznej, jak np. twardzina układowa czy toczeń rumieniowaty układowy.
Powikłania osteoporozy. Czym jest złamanie osteoporotyczne?
Mianem złamania osteoporotycznego określa się uraz, którego rezultat w postaci złamania jest niewspółmierny do działającej siły. Dzieje się tak z uwagi na znacznie osłabioną strukturę kości. Przykładowymi lokalizacjami takich złamań są: szyjka kości udowej, nasada dalsza kości promieniowej, kręgi odcinka piersiowego oraz kość piszczelowa. Konsekwencją takich urazów może być w najlepszym przypadku utrudniony zrost kostny i powolne gojenie. Zdarza się, że u osób w podeszłym wieku tego typu kontuzje kończą się śmiercią. Szczególnie niebezpieczne są złamania w obrębie kości udowej – prowadzą do długotrwałego unieruchomienia, co tylko potęguje zmniejszenie gęstości struktur kostnych oraz sprzyja powstawaniu zmian zakrzepowych.
Dieta przy osteoporozie
Jak leczyć osteoporozę? Warto pamiętać, że poza stosowaniem środków farmakologicznych należy zadbać także o odpowiednie odżywianie. W diecie przy osteoporozie bardzo ważne jest wzbogacanie jadłospisu o mleko, przetwory mleczne, owoce i warzywa, nasiona, kurkumę, pomidory, oleje roślinne, chude mięso czy tłuste ryby morskie. Unikać należy warzyw zawierających szczawiany, wysoko przetworzonych wędlin, smalcu, słoniny, tłustego mięsa, czekolady, słodyczy, alkoholu, napojów gazowanych czy tłustych serów.

Osteoporoza – rehabilitacja i ćwiczenia. Sport przy osteoporozie
Udokumentowane pozytywne efekty leczenia osteoporozy posiada ekspozycja na zmienne pole magnetyczne, stosowanie rezonansu stochastycznego czy ćwiczeń na platformie wibracyjnej.
Przykładami ćwiczeń dla osób chorych na osteoporozę, możliwych do wykonania samodzielnie w domu, mogą być:
- Pozycja: siad na krześle, ręce skrzyżowane na klatce piersiowej, stopy rozstawione szeroko. Ruch: polega na przejściu z siadu na krześle do pozycji półprzysiadu i utrzymaniu napięcia izometrycznego przez 5-7 sekund. Ćwiczenie warto powtórzyć w 2 seriach po 5-8 razy.
- Pozycja: stanie w lekkim rozkroku, ręce wzdłuż tułowia, w rękach hantelki. Ruch: polega na wykonaniu wykroku i utrzymaniu pozycji przez 3-5 sekund. Ćwiczenie należy powtórzyć w 2-3 seriach po 8 powtórzeń.
- Pozycja: leżenie tyłem, nogi ugięte w stawach kolanowych, wokół podudzi zawiązana taśma do ćwiczeń, ręce skrzyżowane na klatce piersiowej. Ruch: polega na unoszeniu bioder do linii łączącej kolana i barki z jednoczesnym napinaniem taśmy. Pozycję końcową należy utrzymać 5-8 sekund. Ćwiczenie wykonujemy w 2-3 seriach po 10 powtórzeń.
Osteoporoza – zapobieganie
Działania profilaktyczne w przypadku osteoporozy są nieocenione. Szybkie reagowanie na zmiany, takie jak osteomalacja, może pomóc w zahamowaniu postępów demineralizacji kośćca. Do takich działań zaliczają się przede wszystkim: ekspozycja na promienie słoneczne, która dostarcza odpowiedniej dawki witaminy D, regularna aktywność fizyczna, dbanie o prawidłowy wskaźnik masy ciała, unikanie toksycznych substancji, takich jak alkohol, tytoń czy inne używki.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty