Kolonoskopia – wskazania, przebieg, przygotowanie do badania
Zachorowalność i liczba zgonów w Polsce z powodu raka jelita grubego stanowią narastający problem zdrowotny. Kolonoskopia jest obecnie standardową metodą oceny jelita grubego i jest szeroko stosowana w profilaktyce i wczesnym rozpoznawaniu raka jelita grubego. Czy kolonoskopia boli? Ile trwa badanie? To jedne z częstszych pytań, które zadają pacjenci. Odpowiadamy na nie w poniższym artykule.
- Czym jest kolonoskopia?
- Kolonoskopia – kiedy się ją wykonuje?
- Kolonoskopia – przebieg badania. Czy kolonoskopia boli?
- Kolonoskopia – przeciwwskazania
- Kolonoskopia – powikłania
- Kolonografia – alternatywa dla kolonoskopii?
Czym jest kolonoskopia?
Historia badań endoskopowych przewodu pokarmowego ma swój początek w XIX wieku, chociaż pierwsze próby „zbadania wnętrza ciała” miały miejsce w starożytnym Egipcie. Pierwszy prymitywny endoskop skonstruowany w 1805 roku przez Bozziniego oświetlany był światłem świecy odbitym w lustrze. Wykorzystywano go do badania wnętrza pęcherza moczowego i pochwy. Wynalezienie żarówki w 1879 roku przez Edisona stanowiło przełomowe odkrycie dla dalszego rozwoju endoskopii przewodu pokarmowego. W roku 1983 pojawiły się pierwsze videoendoskopy, dzięki czemu badanie mogło być obserwowane przez inne osoby oraz nagrywane.
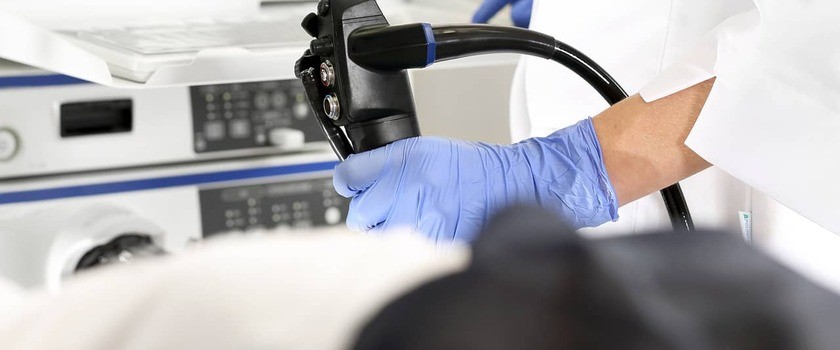
Kolonoskopia jest badaniem endoskopowym umożliwiającym obejrzenie jelita grubego przy użyciu cienkiego i elastycznego przewodu (kolonoskopu) wyposażonego w kamerę i źródło światła. Badanie polega na wprowadzeniu kolonoskopu przez odbyt, uwidoczniając poszczególne odcinki jelita grubego (odbytnica, okrężnica zstępująca, poprzeczna, wstępująca). Zastosowanie zaawansowanych technologii, bezpieczeństwo, duża czułość diagnostyczna oraz możliwość pobrania próbki tkanki do badania histopatologicznego sprawiły, że kolonoskopia jest najczęściej wykonywanym badaniem endoskopowym.
Kolonoskopia – kiedy się ją wykonuje?
Wskazania diagnostyczne do kolonoskopii obejmują szereg stanów, z których najczęściej wymieniane to:
- podejrzenie krwawienia z dolnego odcinka przewodu pokarmowego (obecność krwi w kale, dodatni wynik kału na krew utajoną),
- diagnostyka dolegliwości bólowych jamy brzusznej,
- diagnostyka niedokrwistości z niedoboru żelaza,
- zaburzenia rytmu wypróżnień,
- biegunki, zaparcia,
- podejrzenie chorób zapalnych jelit (wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna),
- nagła, niezamierzona utrata masy ciała.
Wśród wskazań terapeutycznych do wykonania kolonoskopii pojawiają się:
- usuwanie ciał obcych,
- poszerzanie/protezowanie zwężeń jelita grubego,
- polipektomia (usuniecie polipów),
- hamowanie krwawienia z malformacji naczyniowych, guzów, owrzodzeń,
- znakowanie zmian zakwalifikowanych do usunięcia chirurgicznego.
Na badania profilaktyczne w systemie z zaproszeniami przeznaczane są największe środki finansowe. Zaproszenia imienne (losowa kolejność) wysyłane są za pośrednictwem poczty do osób w wieku 55–64 lat, będących obywatelami Polski. Zaproszenie jest ważne do końca roku, w którym pacjent skończy 64 lata. Więcej informacji znajdziemy na stronie gov.pl.
Osoby, które nie otrzymały zaproszenia, a chciałyby poddać się badaniu profilaktycznemu, mogą skorzystać z badań przesiewowych w systemie bez zaproszeń (program oportunistyczny). Na badanie może zgłosić się każdy obywatel Polski, spełniający następujące kryteria:
- wszystkie osoby w wieku 50–65 lat bez objawów takich jak krwawienie z przewodu pokarmowego, biegunka lub zaparcie, które pojawiło się w ciągu ostatnich kilku miesięcy, a którego przyczyna nie jest znana, a także chudnięcie lub anemia bez znanej przyczyny,
- osoby w wieku 40–49 lat bez objawów raka jelita grubego, które miały w rodzinie przynajmniej jednego krewnego pierwszego stopnia (rodzice, rodzeństwo, dzieci) z rakiem jelita grubego,
- osoby w wieku 25–49 lat z rodziny z zespołem Lyncha. W tej grupie osób konieczne jest potwierdzenie rozpoznania przynależności do rodziny z zespołem Lyncha z poradni genetycznej na podstawie spełnienia tzw. kryteriów amsterdamskich i ewentualnego badania genetycznego; w ramach Programu Badań Przesiewowych można wykonać tylko pierwsze badanie,
- osoby w wieku 20–49 lat pochodzące z rodziny z zespołem polipowatości rodzinnej gruczolakowatej – FAP. W tym przypadku konieczne jest skierowanie (potwierdzenie) z Poradni Genetycznej. W ramach Programu Badań Przesiewowych można wykonać tylko pierwsze badanie.
Osoby, które miały wykonaną kolonoskopię w ciągu 10 lat, nie są kwalifikowane do badania.
Na stronie pbp.org.pl znajduje się lista ośrodków wykonujących badania.
Pamiętajmy jednak, że niezależnie od programów rządowych na badania profilaktyczne pacjenci mogą być kierowani bezpośrednio przez lekarza podstawowej opieki zdrowotnej. Badania endoskopowe wykonywane w ramach NFZ i profilaktyki raka jelita grubego są bezpłatne, cena kolonoskopii w prywatnej placówce rozpoczyna się od kilkuset złotych wzwyż w zależności od dodatkowych usług (znieczulenie, pobranie wycinków, konsultacja lekarska itp.).
|
|
|
Kolonoskopia – przebieg badania. Czy kolonoskopia boli?
Podstawowym czynnikiem wpływającym na jakość wykonania kolonoskopii jest odpowiednie przygotowanie się do badania. Niedokładne oczyszczenie jelita przed badaniem skutkuje wydłużeniem czasu badania, zwiększa ryzyko powikłań i przeoczenia drobnych zmian chorobowych, a niekiedy koniecznością wykonania powtórnego badania. Stopie oczyszczenia jelita ocenia się według tzw. skali bostońskiej (BBPS). Oceniany jest każdy z trzech odcinków jelita grubego w zakresie od 0 do 3 punktów. Ocena >6 punktów odzwierciedla prawidłowe przygotowanie do badania.
Jak przygotować się do kolonoskopii? Przygotowania do kolonoskopii warto rozpocząć od właściwego nawodnienia kilka dni wcześniej. Niezbędnymi elementami są także ograniczenia dietetyczne i spożycie roztworu środka przeczyszczającego według określonego schematu. Już na 7 dni przed planowanym badaniem należy unikać spożywania pokarmów zawierających drobne pestki (ziarniste pieczywo, mak, siemię lniane, winogrona, cytrusy). W przeddzień badania pacjent pozostaje na diecie płynnej i otrzymuje doustne leki przeczyszczające. Schemat wypicia środka przeczyszczającego zależny jest jest od jego rodzaju i okoliczności badania, dlatego zawsze należy zapoznać się z dołączoną do preparatu instrukcją. W dniu badania należy być na czczo. Pacjenci przyjmujący leki stałe (np. na nadciśnienie) powinni je przyjąć na 3–4 godziny przed badaniem, popijając niewielką ilością wody. Modyfikacji leczenia mogą wymagać osoby chore na cukrzycę, zwłaszcza przyjmujące insulinę.
Jak przebiega kolonoskopia? Podczas badania pacjent leży na lewym boku, z nogami podciągniętymi do klatki piersiowej. Przez kanał odbytu zostaje wprowadzony giętki i gładki przewód aparatu do kolonoskopii.
Czy kolonoskopia boli? Kolonoskopia u 85% badanych nie wywołuje istotnych, przykrych dolegliwości. Krótkotrwały dyskomfort lub ból może pojawić się podczas wprowadzania aparatu lub w trakcie manewrowania aparatem czy wdmuchiwania powietrza niezbędnego do rozsunięcia ścian jelita. Stopień nasilenia bólu jest indywidualnie zmienny i zależy m.in. od: układu anatomicznego jelit, obecności zrostów w jamie brzusznej po wcześniej przebytych operacjach.
Ile trwa kolonoskopia? Dotarcie do początku jelita grubego (kątnica i okolica wyrostka robaczkowego) zajmuje zwykle kilka, kilkanaście minut. Wycofywanie aparatu i oglądanie jelita jest nieodczuwalne dla pacjenta. Usuwany jest nadmiar powietrza, jednak uczucie dyskomfortu może utrzymywać się jeszcze kilka godzin. W uzasadnionych medycznie przypadkach lub na życzenie pacjenta badanie można wykonać w znieczuleniu ogólnym po konsultacji anestezjologicznej.
W razie potrzeby podczas badania za pomocą kleszczy wprowadzanych przez odpowiedni kanał w endoskopie możliwe jest pobranie wycinków błony śluzowej jelita do badania histopatologicznego (pod mikroskopem) i usunięcie drobnych polipów. Ponieważ błona śluzowa nie jest unerwiona czuciowo, zabiegi te są bezbolesne.
Kolonoskopia – przeciwwskazania
Bezwzględnymi przeciwwskazaniami do wykonania kolonoskopii są:
- perforacja przewodu pokarmowego,
- objawy zapalenia otrzewnej,
- niestabilność hemodynamiczna,
- ostre zapalenie uchyłków,
- choroby zapalne jelita grubego o ciężkim przebiegu.
Do względnych przeciwwskazań należą:
- świeżo przebyty zawał serca,
- obecność objawowego tętniaka aorty brzusznej >5cm z obecnością skrzepliny,
- ciąża (II i III trymestr),
- zaburzenia krzepnięcia krwi.
Kolonoskopia – powikłania
Kolonoskopia jest badaniem bezpiecznym, jednak jak każde badanie inwazyjne może być przyczyną powikłań. Obecnie aparaty używane do dezynfekcji i sterylizacji endoskopów oraz używanie jednorazowych akcesoriów prawie całkowicie wyeliminowały powikłania infekcyjne po zabiegu. Niezwykle rzadko (ok. 0,17% przypadków) może dojść do przebicia ściany jelit. Ryzyko to zwiększa się u osób z masywnymi uchyłkami, zmianami zapalnymi jelit, po napromienianiu okolic brzucha. Ryzyko krwawienia (ok. 0,1–1,5% przypadków) występuje głównie po usunięciu polipów, u osób z nadciśnieniem czy przyjmujących leki przeciwkrzepliwe.
Kolonografia – alternatywa dla kolonoskopii?
W przypadku, gdy wykonanie kolonoskopii jest przeciwwskazane z powodów medycznych lub gdy pacjent nie wyraża na nią zgody, możliwe jest wykonanie wirtualnej kolonoskopii (kolonografia). Badanie polega na utworzeniu trójwymiarowego obrazu jelita grubego przy użyciu tomografii komputerowej lub rezonansu magnetycznego. Niekiedy pomocny bywa wlew doodbytniczy (kontrastowy) lub badanie przewodu pokarmowego z użyciem specjalnej kapsułki endoskopowej. Jednak żadna z powyższych metod nie pozwala na pobranie fragmentu zmienionego jelita do badania histopatologicznego.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty