-
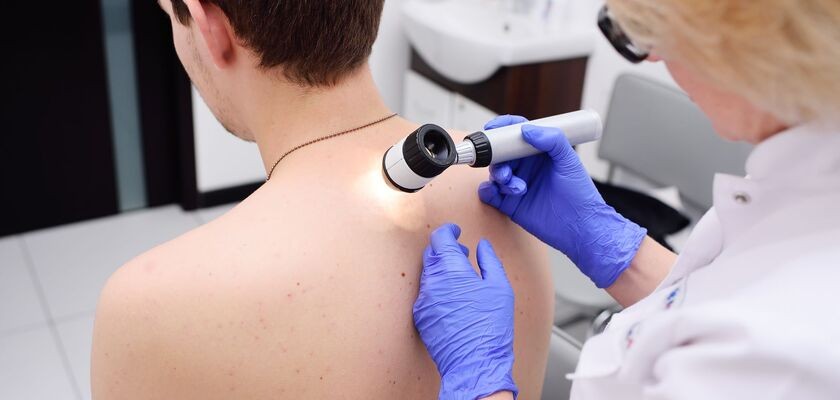
Czerniak złośliwy – groźny nowotwór skóry. Objawy, rokowania i leczenie
Przeczytane 20753 razy
6 min
-
Kosmetyki z filtrem UV wycofane ze sprzedaży. Ograniczenia w stosowaniu homosalatu
Przeczytane 1166 razy
3 min
-
Karta EKUZ. Co daje i jak wyrobić Europejską Kartę Ubezpieczenia Zdrowotnego?
Przeczytane 307 razy
4 min
-
Rośnie zagrożenie chorobami wenerycznymi w Polsce. Wykryto ponad 30% więcej przypadków rzeżączki
Przeczytane 454 razy
8 min
-
Bakteria E. coli w popularnej wodzie. Pilny komunikat sieci sklepów
Przeczytane 2234 razy
1 min
-
Endermologia – sposób na ujędrnienie skóry i redukcję cellulitu? Efekty i wskazania do zabiegu
Przeczytane 225 razy
7 min
-
Nowa lista leków refundowanych od 1 lipca – co się zmienia?
Przeczytane 3058 razy
4 min
-
Jaki jest najzdrowszy owoc? Sprawdź, co warto włączyć do diety
Przeczytane 417 razy
5 min
-
Obtarte pięty i stopy od butów – co robić? Skuteczne sposoby na otarcia
Przeczytane 501 razy
6 min
-
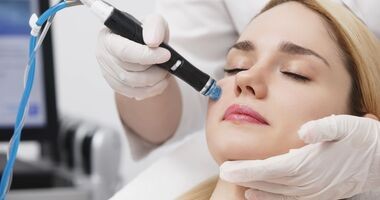
Oczyszczanie wodorowe twarzy – wskazania i efekty. Co daje cerze aktywny wodór?
Przeczytane 349 razy
4 min
-
Higiena uszu psa i kota. Jak wyczyścić pupilowi uszy?
Przeczytane 220 razy
7 min
Min. zamówienie z odbiorem w aptece: 25 zł

- Start
- Koszyk liczba produktów 0
- Szukaj
-
Konto
-
Menu
Ostatnie sztuki Strefa marek Leki na receptę Zdrowie Alergia Ból Diabetyk Oczy i wzrok Problemy skórne Przeziębienie i grypa Rany, oparzenia, blizny Seks i antykoncepcja Układ krążenia i serce Układ moczowo-płciowy Układ nerwowy Układ trawienny Witaminy i minerały Zielarnia i homeopatia Mama i dziecko Planowanie ciąży Zdrowie w ciążyBielizna poporodowa Kosmetyki dla mam Laktacja i karmienie piersią Karmienie dziecka Przewijanie dziecka Kosmetyki dla dzieci Zdrowie dziecka Akcesoria dziecięce Kosmetyki Dermokosmetyki Kosmetyki naturalne Pielęgnacja twarzy Pielęgnacja ciała Pielęgnacja włosów Pielęgnacja stóp Manicure i pedicure Pielęgnacja dłoni Kosmetyki dla mężczyzn Do oczu i rzęs Makijaż OpalaniePielęgnacja ust Akcesoria kosmetyczne Kosmetyki konopne Kosmetyki koreańskie Zestawy promocyjne Higiena Higiena jamy ustnej Higiena intymna Higiena uszu i nosa Dezynfekcja Nietrzymanie moczu Artykuły higieniczne Sport Odchudzanie Suplementy dla sportowców Sprzęt sportowy Tejpy i akcesoria Detoks Nawodnienie Sprzęt medyczny Akcesoria medyczneRehabilitacja Sprzęt specjalistyczny Testy diagnostyczne Stroje i obuwie medyczne Ciśnieniomierze Glukometry Inhalatory Pulsoksymetry Termometry DOZ Market Małe AGD Utrzymanie czystości Zdrowa żywność Akcesoria kuchenne Artykuły dla zwierząt Świece i aromaterapia Preparaty na insekty DOZkonałe Marki ALE ACTIVE LIFE ENERGY BOTAME DOZ DAILYDOZ MED DOZ PRODUCT ENILOME ENTERIS INTENO KICKFLY ORTENIKA PIKABU PLAN BY DOZ PURETIQA SALVITIS SKINIMAL D ZIELNIK DOZ DOZkonałe zestawy Kremy regenerujące Odżywianie w chorobie Zestawy Cetaphil Zestawy Kosmetyczne dla dzieci Zestawy Salvitis Zestawy Kosmetyków Zestawy prezentowe





 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty