Borelioza – objawy, przyczyny diagnostyka, leczenie choroby z Lyme
Borelioza to choroba zakaźna przenoszona przez kleszcze, której przyczyną jest bakteria o nazwie Borellia burgdorferi. Zakażenie dotyczy wielu układów i jest trudne do rozpoznania. Objawy boreliozy są nieswoiste i zmienne w zależności od postaci choroby. Mogą obejmować rumień wędrujący (jest to jedyny charakterystyczny symptom choroby z Lyme), bóle stawów, znaczne osłabienie, bóle głowy, a gdy schorzenie nie jest odpowiednio wcześnie wykryte mogą wystąpić: niedowłady, drżenie mięśni, drgawki, problemy z koncentracją, otępienie. Sprawdź, jakie badania wykonać, gdy podejrzewasz u siebie boreliozę?
- Czym jest borelioza?
- Borelioza – czy każdy kleszcz przenosi boreliozę?
- Borelioza – objawy
- Borelioza u dzieci – jak się objawia?
- Jak rozpoznać boreliozę?
- Leczenie boreliozy
- Borelioza – profilaktyka
Czym jest borelioza?
Borelioza, zwana chorobą z Lyme, to schorzenie wywołane przez bakterię – krętka Borrelia burgdorferi, przenoszoną przez kleszcze. Ma różnorodny obraz – może zająć mięsień sercowy, układ stawowy lub nerwowy, a także wywołać różne zmiany skórne. Istnieje kilkanaście różnych genogatunków Borrelii – spośród nich wyodrębniono podgrupę Borrelia burgdorferi sensu lato, z czego za chorobotwórcze dla ludzi uznaje się B. burgdorferi sensu stricto, B. afzelii, B. garinii, B. bissettii oraz B. spielmanii. W Europie za większość zakażeń odpowiadają B. afzelii i B. garinii.
Borelioza – czy każdy kleszcz przenosi boreliozę?
Kleszcze mogą przenosić różne choroby – najczęściej boreliozę, kleszczowe zapalenie mózgu, ale także babeszjozę, erlichiozę, anaplazmozę, tularemię, gorączkę śródziemnomorską. Należy jednak pamiętać, że nie każdy kleszcz jest nosicielem krętka. Polska należy do krajów o wysokim i średnim odsetku kleszczy zakażonych krętkami – terenem największego ryzyka są wschodnie części Polski oraz Warmia i Mazury. Ryzyko zachorowania po jednorazowym ukłuciu przez pajęczaka wynosi 1% i wzrasta wraz z czasem przebywania kleszcza w skórze człowieka (do 5% przy 4 dniach kontaktu).
Jaki jest cykl rozwojowy kleszczy?
Cykl rozwojowy kleszcza trwa ok. 2 lata. Dorosła samica kleszcza po zapłodnieniu może złożyć średnio do 2 tysięcy jaj, z których wiosną wykluwają się larwy żerujące na małych zwierzętach (np. myszach). Kolejną postacią rozwojową w dalszym etapie jest nimfa bytująca już na większych kręgowcach (np. lisach), a także na ludziach. Okres jej największej aktywności przypada na maj oraz czerwiec. Nimfa kleszcza osiąga rozmiar 1–1,5mm, a przez to często zostaje niezauważona na skórze. To sprawia, że znacznie częściej jest wektorem boreliozy niż osobniki dorosłe. Po okresie zimowym z nimf wykształcają się osobniki dorosłe zdolne do rozrodu.
Pajęczaki wyczuwają swoją ofiarę za pomocą receptorów umieszczonych na przedniej parze odnóży – przyciągają je zapach ludzkiego potu, ciepło, ruch powietrza, jasne ubrania. Najchętniej żerują na ciele w okolicy pach, zgięć kolanowych, pachwin, krocza, bruzd pośladkowych, a u dzieci na szyi i głowie.
Do transmisji krętka dochodzi poprzez kontakt śliny kleszcza z krwią człowieka. Inną, rzadszą drogą szerzenia się zakażenia jest zainhalowanie wydalin kleszcza lub poprzez ranę na skórze żywiciela.
Borelioza – objawy
Postać wczesna boreliozy
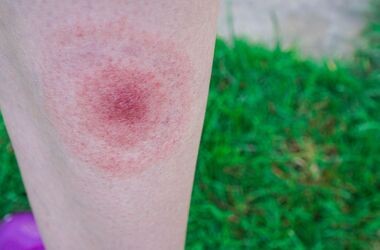
Wczesna zlokalizowana postać boreliozy może objawiać się jako rumień wędrujący lub chłoniak limfatyczny skóry (borrelial lymphoma).
Rumień wędrujący (erythema migrans, EM) to zmiana skórna w formie czerwonej plamy z przejaśnieniem w środku, o średnicy >5cm. Powiększa się obwodowo (czyli „migruje”), występuje najczęściej na tułowiu lub kończynach w miejscu ukąszenia przez kleszcza. Rzadko rumieniowi wędrującemu towarzyszy ból czy świąd.
EM uznaje się za objaw patognomoniczny boreliozy, pojawia się w ciągu miesiąca od ukłucia przez kleszcza. To, co odróżnia go od odczynu alergicznego po ukąszeniu przez owady, to brak świądu, pieczenia, odczynu zapalnego z obrzękiem i zwiększonym uciepleniem. Odczyn alergiczny pojawia się bardzo szybko, w przeciągu 48 godzin i zmniejsza się po zastosowaniu leków przeciwhistaminowych, np. zawierających dimetyndenu maleinian w formie żelu.
Borrelial lymphoma jest rzadką postacią boreliozy, występuje w charakterze sinawego, bezbolesnego guzka zazwyczaj w okolicy ucha, krocza, sutków. Pojawia się częściej u dzieci. Rozpoznanie zakażenia B. burgdorferi wymaga diagnostyki serologicznej.
Borelioza – postać wczesna rozsiana
Rozsiana infekcja może objawiać się jako: rumień wędrujący mnogi, neuroborelioza, ostre zapalenie stawów, ostre zapalenie mięśnia sercowego. Mnogie rumienie są objawem dużego stężenia mnożących się we krwi krętków, często towarzyszy im gorączka, ból głowy, złe samopoczucie. Może dojść do zajęcia innych narządów (OUN, oko, serce).
W przypadku nerwów unerwiających mięśnie oka może dochodzić do zaburzeń widzenia (dwojenie obrazu), wystąpienia zeza itp. W przebiegu neuroboreliozy może dojść również do zapalenia opon mózgowo–rdzeniowych, zapalenia mózgu, rdzenia kręgowego, porażenia nerwów korzeniowych. Ostre zapalenie stawów w przebiegu boreliozy dotyczy pojedynczych, asymetrycznych, dużych stawów i wiąże się z ich bólem oraz obrzękiem.
Borelioza – postać późna
Postać późna boreliozy przybiera formę:
- przewlekłego zapalenia stawów,
- neuroboreliozy,
- przewlekłego zanikowego zapalenia skóry – występuje po kilku latach od zakażenia, częściej u kobiet; jest to czerwona lub sinoczerwona zmiana, najczęściej na kończynach.
Borelioza u dzieci – jak się objawia?
U dzieci (ze względu na ich niższy wzrost) najczęściej do pokłuć przez kleszcze dochodzi w okolicy głowy i szyi, zatem rumień wędrujący częściej występuje u nich właśnie w tym rejonie. Pojawia się on u większości dzieci (77–89%). Znacznie wcześniej pojawiają się także u nich objawy zajęcia układu neurologicznego – wynikać to może właśnie z bliskiej lokalizacji pokłuć i OUN.
W przypadku dzieci, częściej niż u dorosłych, borelioza objawia się jako chłoniak boreliozowy. Inaczej przebiega też rzadki zespół Bannwartha (zapalenie opon mózgowo–rdzeniowych z zajęciem korzeni nerwowych i towarzyszącymi niedowładami kończyn). W przeciwieństwie do dorosłych występuje we wczesnej fazie zakażenia i charakteryzuje się dobrą odpowiedzią na leczenie.
Jak rozpoznać boreliozę?
Podstawą rozpoznania boreliozy jest obraz kliniczny – jeżeli pacjent nie prezentuje żadnych objawów skórnych, sercowych lub ze strony układu nerwowego, stawowego, to nie ma podstaw do włączenia leczenia, nawet przy dodatnich testach laboratoryjnych w kierunku boreliozy. Są one badaniami pomocniczymi, najważniejszy jest wywiad. Jakie testy na boreliozę można wykonać?
Jedyną postacią, która nie wymaga pogłębionej diagnostyki jest rumień wędrujący – w przypadkach niebudzących wątpliwości wskazane jest natychmiastowa antybiotykoterapia.
Test ELISA
Test ELISA jest testem przesiewowym i polega na wykryciu przeciwciał przeciwko krętkowi B. burgdorferi w klasie IgM i IgG. Przeciwciała IgM pojawiają się w ok.3–4 tygodniu od zakażenia, a przeciwciała IgG później, w 4–6 tygodniu. Maksymalne stężenie osiągają odpowiednio: w 6–8 tygodniu oraz 4–6 miesiącu. Przeciwciała te mogą utrzymywać się wiele lat po przebytym zakażeniu, nie mając żadnego znaczenia klinicznego, dlatego tak ważna jest korelacja wyników laboratoryjnych z obrazem chorobowym pacjenta.
Ze względu na to, że przeciwciała te mogą być fałszywie dodatnie (w przypadku chorób autoimmunologicznych, zakażenia HSV, EBV, albo innymi krętkami; szczególnie w kl. IgM, w przypadku pozytywnego wyniku należy oznaczyć przeciwciała metodą Western blot. Przeciwciała te można oznaczyć w surowicy krwi, a także w płynie mózgowo–rdzeniowym (przy podejrzeniu neuroboreliozy).
Test Western Blot (immunoblotting)
Metoda Western Blot ma większą swoistość niż test ELISA, wykrywa swoiste przeciwciała przeciwko określonym, specyficznym antygenom na powierzchni komórki bakterii. Test ten nie powinien być wykonywany z pominięciem pierwszego etapu (ELISA). Tak samo, jak w przypadku testu ELISA, przeciwciała mogą być obecne długo po przechorowaniu boreliozy.
Należy pamiętać, że przeciwciała przeciwko Borrelii mogą być wykrywane po prawidłowym leczeniu, dlatego nie powinny służyć do monitorowania jego skuteczności. Natomiast zbyt wczesne wykonanie diagnostyki serologicznej może wiązać się z uzyskaniem wyników fałszywie ujemnych – trzeba pamiętać o tzw. okienku serologicznym na początku infekcji, kiedy to organizm nie wyprodukował jeszcze przeciwciał.
Inne badania na boreliozę
Nie zaleca się badań typu hodowla Borrelii, wykrywanie jej antygenów w moczu, poszukiwanie antygenów lub cyst czy testy transformacji limfocytów. Pomocniczo mogą być wykonywane testy na obecność DNA bakterii w płynie mózgowo–rdzeniowym lub wycinku skóry metodą PCR. Metoda ta może być szczególnie przydatna we wczesnej fazie neuroboreliozy lub u osób z niedoborami odporności humoralnej.
Leczenie boreliozy
Leczenie boreliozy polega na zastosowaniu antybiotyków. W zależności od postaci choroby oraz wieku pacjenta, dobiera się odpowiedni lek i czas trwania terapii.
W przypadku braku efektu drugiego cyklu terapii, dalsze długotrwałe stosowanie antybiotyków jest przeciwwskazane. U części pacjentów z przewlekłą postacią boreliozy symptomy mogą się nie wycofać całkowicie mimo leczenia i pozostać jako utrwalone.
Borelioza – profilaktyka
Brak jest wskazań do stosowania antybiotyków w przypadku każdego ukąszenia przez kleszcza w ramach profilaktyki boreliozy. Wynika to z tego, że nie każdy kleszcz jest nosicielem krętka B. burgdorferi i nie każde ukłucie grozi zarażeniem się (szczególnie jeśli kleszcz pozostaje na krótko w skórze i jest szybko usunięty). Jeśli doszło do mnogich pokłuć przez kleszcze, to dopuszczalna jest jednorazowa, profilaktyczna dawka antybiotyku np. doksycykliny (w przypadku dzieci amoksycyliny).
Ważna jest odpowiednia technika usunięcia kleszcza – nie należy go niczym smarować ani miażdżyć (kleszcz może bowiem zwymiotować, co zwiększa ryzyko przeniesienia bakterii z jego przewodu pokarmowego do krwi człowieka). Najlepiej uchwycić go przy pomocy pęsety albo specjalnego lasso jak najbliżej skóry i wyciągnąć ruchem pionowym pod kątem 90 stopni.
Podstawą powinno być jednak stosowanie repelentów odstraszających kleszcze, noszenie ubrań z długimi rękawami oraz zakładanie czapek (w szczególności u dzieci) w trakcie spacerów po parku czy lesie. Istotne jest też każdorazowe sprawdzanie ciała i ubrań w poszukiwaniu niechcianych „pasażerów na gapę”. Warto także zatroszczyć się w tej kwestii o swoich pupili – psy, koty.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty