Histeroskopia – wskazania, przebieg badania i możliwe powikłania po wziernikowaniu macicy
Histeroskopia to precyzyjne, małoinwazyjne badanie, które pozwala na dokładne obejrzenie macicy. Zabieg ten umożliwia zbadanie niepokojących zmian i pobranie próbek do analizy. Na czym polega histeroskopia diagnostyczna, a na czym zabiegowa (operacyjna)? Jakie są wskazania do badania? Jak przygotować się do histeroskopii?
Co to jest histeroskopia?
Histeroskopia, inaczej wziernikowanie macicy, jest małoinwazyjnym zabiegiem endoskopowym. Nazwa tej procedury medycznej pochodzi z języka greckiego, w którym hystera oznacza macicę, a skopeo – oglądanie. W wolnym tłumaczeniu histeroskopia to po prostu oglądanie macicy.
Zabieg jest poprzedzony znieczuleniem pacjentki. Polega na wprowadzeniu cienkiej rurki (od 3 do 7 mm) od strony pochwy przez szyjkę macicy do jamy macicy. Na końcu rurki znajduje się światłowód oraz kamera, dzięki czemu na ekranie monitora lekarz widzi wnętrze kanału i jamy macicy.
Histeroskopia diagnostyczna
Histeroskopia diagnostyczna polega na dokładnym obejrzeniu wnętrza kanału, jamy i ścian macicy oraz na ocenie endometrium, czyli błony śluzowej, którą wyścielona jest macica. W diagnostyce niepłodności histeroskopowo sprawdza się, czy obydwa ujścia jajowodów do macicy są widoczne, czy nie są zarośnięte. Histeroskopowo można też sprawdzić, czy w macicy nie ma przegrody oraz czy macica jest prawidłowo rozwinięta.
Jak przygotować się do histeroskopii? Wcześniej należy wykonać badanie cytologiczne szyjki macicy oraz posiew z pochwy. Jeśli w badaniach tych zostanie stwierdzona jakaś nieprawidłowość, należy postępować zgodnie z zaleceniami lekarza i ewentualnie odroczyć zabieg o kilka tygodni. W dniu zabiegu należy pozostać na czczo. Sam zabieg powinien być przeprowadzany w I fazie cyklu (czyli od końca menstruacji do owulacji). Jeżeli istnieje jakiekolwiek podejrzenie ciąży, należy koniecznie oznaczyć poziom beta hCG we krwi przed zabiegiem – ciąża jest przeciwwskazaniem do histeroskopii, a jej ewentualne wykonanie może być bardzo niebezpieczne dla zarodka.
Histeroskopia operacyjna
Gdy podczas histeroskopii diagnostycznej lekarz stwierdzi jakąś nieprawidłowość macicy, którą jest w stanie usunąć podczas zabiegu, mówimy o histeroskopii zabiegowej. Histeroskopia operacyjna polega na wprowadzeniu przez kanał roboczy histeroskopu cieniutkiego narzędzia, np. nożyczek czy pętli elektrycznej w celu usunięcia zmiany i/lub pobrania materiału do badania histopatologicznego.
Przebieg wziernikowania macicy
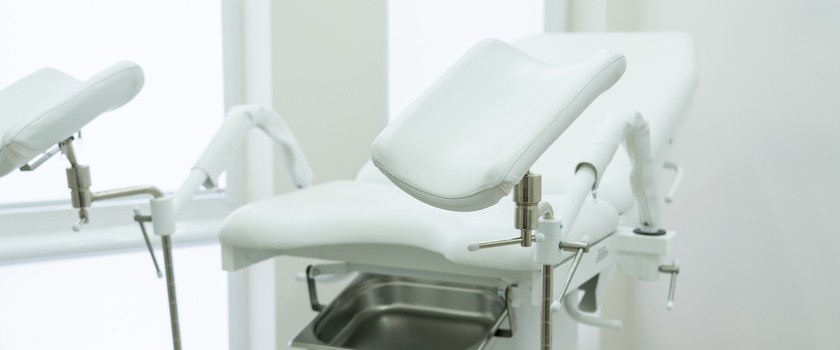
Zabieg przeprowadzany jest zazwyczaj w krótkotrwałym znieczuleniu ogólnym podawanym dożylnie. Wykonuje się go na fotelu ginekologicznym – pacjentka leży w pozycji ginekologicznej. W niektórych ośrodkach zamiast znieczulenia ogólnego stosuje się miejscowe znieczulenie szyjki macicy. Histeroskopie diagnostyczne, które zazwyczaj wykonywane są cienkimi histeroskopami można wykonać bez znieczulenia.
Przed zabiegiem odkaża się skórę sromu i pochwy i chwyta tzw. kulociągami za część pochwową szyjki macicy. Następnie operator wprowadza histeroskop do kanału, a dalej do macicy. U kobiet, które do tej pory nie rodziły siłami natury, czasami należy rozszerzyć szyjkę macicy za pomocą rozszerzadeł Hegara do odpowiedniej średnicy (takiej, jaką ma zewnętrzna średnica histeroskopu). Kolejnym etapem zabiegu jest wypełnienie jamy macicy solą fizjologiczną – płynem medium, dzięki któremu na ekranie monitora widoczny jest wyraźny obraz (czasem stosuje się też wypełnienie jamy macicy gazem: dwutlenkiem węgla). Obraz na monitorze jest znacznie powiększony, co ułatwia operatorowi dostrzeżenie nawet najmniejszych zmian. W prawidłowej macicy widoczny jest kanał bez patologii, jednorodne endometrium charakterystyczne dla danej fazy cyklu oraz ujścia maciczne obydwu jajowodów.
Jeżeli podczas badania diagnostycznego, stwierdzone zostaną zmiany w obrębie kanału bądź jamy macicy wymagające interwencji chirurgicznej, np. zrosty, lekarz za pomocą mikronarzędzi może je usunąć, a następnie przekazać do badania histopatologicznego. Czasami wiąże się to ze zmianą całego histeroskopu na zabiegowy, którego średnica jest nieco większa niż histeroskopu diagnostycznego. Najczęściej znajdywaną i usuwaną zmianą podczas histeroskopii są polipy szyjki macicy, czyli niegroźne zmiany nowotworowe wywodzące się z błony śluzowej macicy – endometrium. Podczas wykonywania histeroskopii można usunąć również zrosty, przegrodę macicy czy mięśniaki podśluzówkowe.
W niektórych ośrodkach wykonuje się histeroskopię metodą Bettocchiego. Używa się w tym celu owalnych, ultracienkich histeroskopów zabiegowych o średnicy 3–4 mm. Dzięki temu zabieg można wykonać w warunkach ambulatoryjnych bez konieczności znieczulania pacjentki. Ból towarzyszący zabiegowi porównywany jest przez pacjentki z bólem miesiączkowym.
Możliwe powikłania po histeroskopii
Histeroskopia diagnostyczna jest dość bezpiecznym zabiegiem. Zazwyczaj pacjentka może wrócić do domu bezpośrednio po zabiegu (po 2–3 godzinach). Nie może dźwigać ciężkich przedmiotów przez kilka kolejnych dni i w miarę możliwości powinna dużo odpoczywać. Jeśli po zabiegu zostały przepisane przez lekarza leki (np. antybiotyki), należy bezwzględnie je przyjmować zgodnie z zaleceniami.
Badanie histeroskopowe jednak, jak każdy zabieg medyczny, obarczone jest pewnym (dość niskim) ryzykiem powikłań. Do najczęstszych powikłań należą zakażenia wewnątrzmaciczne spowodowane wprowadzeniem patogenu do macicy. Po zabiegu, podczas którego usuwane były zmiany, takie jak polipy czy mięśniaki może dojść do krwawienia z dróg rodnych – zazwyczaj jednak jest ono niegroźne i samoistnie się ogranicza. Jeżeli jednak krwawienie nie ustępuje, albo zwiększa swoją intensywność, należy pilnie skonsultować się z lekarzem ginekologiem (najlepiej tym, który wykonywał zabieg). Groźnym powikłaniem może być perforacja mięśnia macicy – w kilku procentach takie powikłanie może być przyczyną obfitego krwawienia, które można zaopatrzyć jedynie poprzez otwarcie powłok brzusznych, zlokalizowanie perforacji oraz zszycie uszkodzonego miejsca w mięśniu macicy.
Histeroskopia a współżycie: ze względu na ryzyko zakażenia po histeroskopii diagnostycznej nie należy współżyć przez co najmniej dobę, a po histeroskopii zabiegowej przez 2–3 tygodnie, natomiast z zachodzeniem w ciążę należy poczekać co najmniej 2 cykle miesiączkowe – najlepiej zapytać o to lekarza przeprowadzającego zabieg. Z lekarzem należy się również skonsultować, jeśli po zabiegu wystąpi gorączka lub przedłużający się ból podbrzusza. Jeśli zabieg wykonywany był w znieczuleniu ogólnym, bezpośrednio po badaniu nie wolno prowadzić samochodu.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty