Zapalenie ucha u dziecka – przyczyny, objawy, leczenie
Dysfunkcje w obrębie narządu słuchu należą do jednych z najczęstszych przyczyn wizyt u pediatrów oraz specjalistów z zakresu otolaryngologii, szczególnie w populacji najmłodszych pacjentów. Zapalenie ucha u dziecka jest jednostką chorobową o wyjątkowo dużej zapadalności. Szacuje się, że dotyka niemal każde dziecko przed osiągnięciem wieku przedszkolnego. Niniejsze opracowanie ma na celu naukową analizę tej powszechnej, lecz złożonej dolegliwości. Przedstawia jej zróżnicowane manifestacje kliniczne, determinanty oraz współczesne metody terapii oparte na dowodach naukowych.
- Zapalenie ucha u dziecka – co to za choroba?
- Przyczyny zapaleń uszu u dzieci
- Objawy zapalenia ucha u dziecka
- Leczenie zapalenia ucha środkowego u dzieci
- Możliwe powikłania zapalenia uszu u dzieci
- Zapalenie ucha u dziecka – najczęściej zadawane pytania
Z tego artykułu dowiesz się:
- czym jest zapalenie ucha;
- jakie są czynniki anatomiczne i fizjologiczne predysponujące do zapalenia ucha środkowego;
- jakie objawy towarzyszą zapaleniu ucha środkowego;
- jak wygląda schemat podstawowego postępowania objawowego.
Dzięki temu artykułowi zrozumiesz, że zapalenie ucha u dziecka jest złożoną i niezwykle powszechną jednostką chorobową, która z uwagi na różnorodność postaci klinicznych (od łagodnych stanów zewnętrznych, poprzez najczęściej występujące zapalenie ucha środkowego u dziecka, aż po rzadkie i groźne powikłania wewnątrzczaszkowe) wymaga od opiekunów i personelu medycznego wnikliwej oceny i adekwatnej reakcji. Klucz do skutecznej terapii i zapobiegania długoterminowym konsekwencjom takim jak przewlekły niedosłuch tkwi w umiejętności rozpoznania subtelnych objawów oraz w świadomym stosowaniu aktualnych wytycznych dotyczących postępowania medycznego.
Zapalenie ucha u dziecka – co to za choroba?
Zapalenie ucha środkowego u dziecka (łac. otitis media) jest bezsprzecznie najczęściej diagnozowaną postacią tej choroby. Ucho środkowe, będące jamą powietrzną znajdującą się za błoną bębenkową, jest połączone z nosogardłem za pośrednictwem trąbki słuchowej, zwanej również trąbką Eustachiusza. Struktura ta pełni funkcję wentylacyjną oraz wyrównuje ciśnienie po obu stronach błony bębenkowej. Kiedy trąbka słuchowa staje się niedrożna, najczęściej wskutek obrzęku związanego z infekcją górnych dróg oddechowych, w jamie bębenkowej gromadzi się płyn, co tworzy idealne środowisko do namnażania patogenów.
Rodzaje zapaleń uszu u dzieci
- Ostre zapalenie ucha środkowego (OZUŚ) – charakteryzuje się dynamicznym przebiegiem, intensywnym bólem ucha oraz często wysoką gorączką. Stan ten jest najczęstszą przyczyną przepisywania antybiotyków w populacji pediatrycznej.
- Wysiękowe zapalenie ucha środkowego (WZUŚ) – kluczowym symptomem, który skłania do rozpoznania tej formy choroby, jest postępujący i przeważnie przewodzeniowy niedosłuch, który może negatywnie wpływać na rozwój mowy i procesy edukacyjne dziecka.
- Zapalenie ucha zewnętrznego – dotyczy skóry i tkanki podskórnej przewodu słuchowego zewnętrznego. Zwykle ma podłoże bakteryjne i jest powiązane z nadmierną wilgocią lub uszkodzeniem mechanicznym naskórka, co bywa określane mianem „ucha pływaka”. Objawy są skupione głównie w obrębie małżowiny usznej i kanału słuchowego.
Przyczyny zapaleń uszu u dzieci
Czynniki anatomiczne i fizjologiczne predysponujące do zapalenia ucha środkowego
- Budowa trąbki słuchowej u dziecka – u niemowląt i małych dzieci trąbka słuchowa jest krótsza, szersza i położona bardziej poziomo niż u dorosłych. Taka morfologia ułatwia cofanie się wydzieliny oraz migrację patogenów z nosogardła do ucha środkowego, co zwiększa prawdopodobieństwo wystąpienia ostrego zapalenia ucha u dziecka.
- Przerost migdałka gardłowego – fizjologicznie powiększona tkanka limfatyczna w nosogardle może fizycznie blokować ujście trąbki słuchowej, co uniemożliwia prawidłową wentylację ucha środkowego i stanowi jedną z wiodących przyczyn wysiękowego zapalenia ucha u dzieci.
- Częste infekcje górnych dróg oddechowych – ucho środkowe jest połączone z nosogardłem, dlatego każda infekcja wirusowa (RSV, adenowirusy, wirusy grypy) lub bakteryjna wiąże się z obrzękiem błony śluzowej, co natychmiastowo zaburza drożność trąbki i prowadzi do zapalenia.
Czynniki patogenne a zapalenie ucha u dziecka
Większość epizodów OZUŚ ma etiologię bakteryjną lub mieszaną (wirusowo-bakteryjną). Najistotniejsze patogeny bakteryjne, odpowiedzialne za ropne zapalenie ucha u dziecka, to:
- Streptococcus pneumoniae (pneumokoki);
- Haemophilus influenzae;
- Moraxella catarrhalis.
Inne czynniki ryzyka:
- pobyt w żłobku lub przedszkolu – zwiększona ekspozycja na różnorodne drobnoustroje w dużych skupiskach dziecięcych;
- karmienie butelką w pozycji leżącej – sprzyja mechanicznemu przedostawaniu się płynu do trąbki słuchowej;
- narażenie na dym tytoniowy – ekspozycja na dym zwiększa częstość występowania i ciężkość infekcji oddechowych, a tym samym zapaleń uszu;
- alergie – mogą przyczyniać się do obrzęku błony śluzowej, co jest szczególnie istotne w kontekście WZUŚ;
- brak karmienia piersią – dziecko nie otrzymuje wraz z mlekiem matki przeciwciał, które chronią je przed rozwojem potencjalnych infekcji.
Objawy zapalenia ucha u dziecka
Rozpoznanie zapalenia ucha u dziecka nie jest łatwe, a objawy mogą być niejednoznaczne, dlatego wymaga to od rodziców i opiekunów szczególnej uwagi i wnikliwej obserwacji, zwłaszcza w grupie niemowląt. Manifestacje kliniczne tego schorzenia zależą od wieku pacjenta, typu zapalenia (ostre, wysiękowe, zewnętrzne) oraz stopnia jego zaawansowania.
U najmłodszych pacjentów, którzy nie potrafią werbalnie zakomunikować odczuwanego bólu, objawy mają charakter niespecyficzny i ogólnoustrojowy, co sprawia, że zapalenie ucha u rocznego dziecka (lub młodszego) jest często trudne do szybkiego zdiagnozowania.
Objawy zapalenia ucha środkowego u niemowląt i małych dzieci:
- niepokój i płaczliwość – nagły, intensywny i trudny do ukojenia płacz, nasilający się zwłaszcza w nocy lub podczas leżenia;
- chwytanie lub pocieranie ucha – maluch może odruchowo dotykać chorego ucha, szarpać za małżowinę lub pocierać głowę o poduszkę w celu złagodzenia dyskomfortu;
- problemy z karmieniem i snem – ssanie, połykanie i żucie zmieniają ciśnienie w uchu środkowym, co może nasilać ból, dlatego dziecko może odmawiać jedzenia lub przerywać ssanie butelki/piersi;
- objawy ogólne – gorączka (często wysoka, powyżej 39°C), wymioty, biegunka, ogólne złe samopoczucie i apatia (u niemowląt objawy ogólne mogą dominować nad miejscowymi);
- wyciek z ucha (otorrhea) – pojawienie się ropnej lub krwistej wydzieliny w przewodzie słuchowym zewnętrznym jest często oznaką, że nastąpiła spontaniczna perforacja błony bębenkowej, co z reguły przynosi natychmiastową ulgę w bólu.
U dzieci starszych (potrafiących mówić) symptomy są bardziej lokalne i konkretne:
- otalgia (ból ucha) – dominując symptom ostrego zapalenia ucha u dziecka, ból jest zwykle silny, pulsujący i głęboki;
- niedosłuch – odczucie przytłumienia słuchu lub zatkania ucha;
- szumy uszne (tinnitus) – występowanie dźwięków (piszczenie, dzwonienie) niespowodowanych bodźcem zewnętrznym.
Rozpoznanie infekcji ucha u dzieci
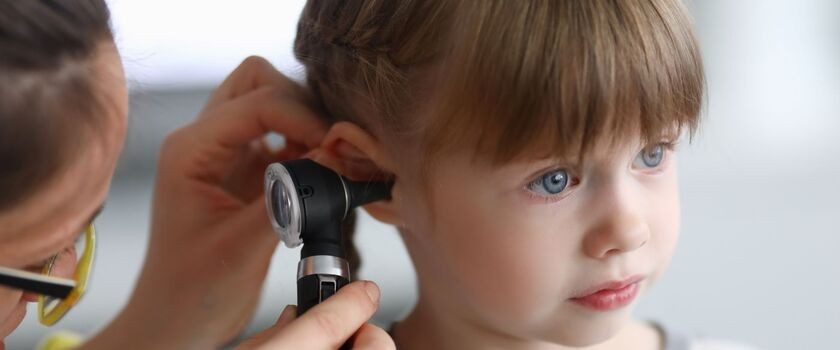
Właściwa diagnostyka wymaga zastosowania zarówno dokładnego wywiadu medycznego, jak i precyzyjnych badań otolaryngologicznych takich jak badanie otoskopowe i tympanometria.
|
|
|
Leczenie zapalenia ucha środkowego u dzieci
Najważniejszym i pierwszym krokiem w terapii każdego ostrego zapalenia jest efektywne łagodzenie dolegliwości bólowych i obniżanie gorączki.
Strategia „czujnej obserwacji” a antybiotykoterapia
Ze względu na to, że znaczny odsetek przypadków OZUŚ, zwłaszcza tych o etiologii wirusowej lub łagodnym przebiegu, ma charakter samoograniczający się, w Polsce i na świecie przyjęto protokół, w którym antybiotykoterapia nie jest włączana natychmiast.
Lekarz może podjąć decyzję o dwu- lub trzydniowym okresie obserwacji, podczas którego stosuje się jedynie leczenie przeciwbólowo-przeciwgorączkowe, jeśli spełnione są następujące warunki:
- dziecko ma ukończone 2. rok życia;
- zapalenie dotyczy tylko jednego ucha (jednostronne);
- objawy są łagodne (niewysoka gorączka, umiarkowany ból ucha).
Jeśli w okresie obserwacji stan kliniczny ulega pogorszeniu lub nie następuje oczekiwana poprawa, wówczas niezwłocznie włącza się antybiotyk, najczęściej doustną amoksycylinę w wysokiej dawce, która jest podstawowym lekiem na zapalenie ucha u dziecka o charakterze bakteryjnym.
Wskazania do natychmiastowego rozpoczęcia leczenia antybiotykiem
Istnieją jednak sytuacje kliniczne, w których antybiotyk przy zapaleniu ucha środkowego musi zostać wdrożony przez lekarza bez zwłoki:
- wiek dziecka poniżej 6. miesiąca życia;
- wiek 6–24 miesiące, zwłaszcza w przypadku obustronnego zapalenia ucha środkowego lub ciężkiego przebiegu;
- obecność ciężkich objawów (wysoka gorączka ≥39°C, silny, uporczywy ból, wymioty);
- wystąpienie wycieku ropnego z ucha (perforacja błony bębenkowej);
- pacjenci z grup ryzyka (np. z wadami twarzoczaszki, zaburzeniami odporności, po przeszczepie ślimaka, dzieci z zespołem Downa);
- nawracające zapalenie ucha u dziecka (częste epizody).
Postępowanie w wysiękowym zapaleniu ucha środkowego (WZUŚ)
W terapii WZUŚ, którego etiologia jest z reguły niebakteryjna, leczenie skupia się na przywróceniu drożności trąbki słuchowej. Stosuje się:
- toaletę nosa (płukanie roztworami soli fizjologicznej);
- leki obkurczające błonę śluzową;
- ćwiczenia mające na celu przedmuchiwanie trąbek słuchowych (np. aparaty do autoinflacji).
Jeśli wysięk utrzymuje się przez okres dłuższy niż trzy miesiące i towarzyszy mu znaczący niedosłuch, konieczne może być leczenie chirurgiczne, polegające na paracentezie (nacięciu błony bębenkowej) i założeniu drenów wentylacyjnych (tympanostomijnych), które umożliwiają wentylację ucha środkowego i ewakuację zalegającej wydzieliny.
Możliwe powikłania zapalenia uszu u dzieci
Choć zdecydowana większość ostrych stanów zapalnych ucha środkowego ulega całkowitemu wyleczeniu, ignorowanie symptomów lub nieprawidłowe prowadzenie terapii, zwłaszcza w przypadku ropnego zapalenia ucha u dziecka, może prowadzić do rozwoju poważnych komplikacji. Dzielą się one na powikłania wewnątrzskroniowe (obejmujące struktury w kości skroniowej) oraz wewnątrzczaszkowe.
Powikłania wewnątrzskroniowe:
- Ostre zapalenie wyrostka sutkowatego (mastoiditis) – jest to najczęstsze poważne powikłanie, polegające na rozprzestrzenieniu się procesu zapalnego na komórki powietrzne wyrostka sutkowatego. Objawia się silnym bólem i obrzękiem za uchem oraz odstawaniem małżowiny usznej. Wymaga pilnej interwencji chirurgicznej i intensywnej dożylnej antybiotykoterapii.
- Niedowład lub porażenie nerwu twarzowego – proces zapalny może objąć przebiegający przez kość skroniową nerw twarzowy, co prowadzi do asymetrii twarzy i trudności w ruchach mięśni mimicznych.
- Zapalenie błędnika (labyrintitis) – wtargnięcie infekcji do ucha wewnętrznego powoduje zawroty głowy, zaburzenia równowagi, nudności oraz nagłe, znaczące pogorszenie słuchu, a nawet głuchotę.
Powikłania wewnątrzczaszkowe (bardzo rzadkie, ale zagrażające życiu) to stany, w których infekcja przedostaje się poza kość skroniową do ośrodkowego układu nerwowego:
- Zapalenie opon mózgowo-rdzeniowych – stan nagły, charakteryzujący się wysoką gorączką, sztywnością karku, światłowstrętem i zaburzeniami świadomości.
- Ropień mózgu lub móżdżku – ogniskowe nagromadzenie treści ropnej w tkance nerwowej, manifestujące się objawami ogniskowymi, silnymi bólami głowy i drgawkami.
- Zakrzepowe zapalenie zatoki esowatej – stan zakrzepowo-zapalny dużego naczynia żylnego, który objawia się wysoką gorączką z dreszczami i bólami głowy.
Długoterminowe konsekwencje nieleczonego lub przewlekłego wysiękowego zapalenia ucha środkowego mogą obejmować trwały niedosłuch, który utrudnia proces przyswajania mowy i rozwój kompetencji językowych, a także zmiany strukturalne błony bębenkowej.
Zapalenie ucha u dziecka – najczęściej zadawane pytania
Czy zapalenie ucha u dziecka przejdzie bez antybiotyku?
W wielu przypadkach, zwłaszcza gdy mamy do czynienia z łagodnym przebiegiem ostrego zapalenia ucha środkowego (OZUŚ) u dzieci powyżej 2. roku życia, istnieje możliwość ustąpienia stanu zapalnego bez konieczności interwencji farmakologicznej z zastosowaniem antybiotyków. Badania naukowe potwierdzają, że u znacznej części pacjentów poprawa kliniczna następuje w ciągu 24–48 godzin przy zastosowaniu jedynie leczenia objawowego (leki przeciwbólowe i przeciwgorączkowe). Jest to podstawa strategii „czujnej obserwacji”. W przypadku wysokiego ryzyka powikłań, u niemowląt, przy obustronnym zajęciu ucha, silnym bólu lub wysokiej gorączce, natychmiastowe wdrożenie antybiotyku jest jednak uznawane za standard postępowania mający na celu zapobieżenie dalszemu rozprzestrzenianiu się infekcji. Decyzja ta zawsze musi należeć do lekarza po dokładnej ocenie otoskopowej.
Czego nie wolno robić przy zapaleniu ucha?
W trakcie infekcji ucha należy bezwzględnie unikać kilku działań, które mogą pogorszyć stan zapalny lub utrudnić proces diagnostyczny i terapeutyczny:
- aplikowania domowych, niezweryfikowanych płynów lub olejów do ucha;
- używania patyczków higienicznych lub innych przedmiotów;
- wlewania wody do ucha.
Zaleca się także unikać lotów samolotem w czasie choroby.
Czy można wychodzić na dwór z zapaleniem ucha?
Jeżeli dziecko jest w dobrym stanie ogólnym, nie ma wysokiej gorączki, a ból jest skutecznie kontrolowany przez leki, krótkie wyjście na świeże powietrze (np. wizyta u lekarza) nie jest zazwyczaj kategorycznie zabronione. W przypadku nasilonych objawów, wysokiej gorączki i złego samopoczucia dziecko powinno odpoczywać w domu. W chłodnych i wietrznych warunkach zaleca się osłonić uszy czapką, aby ochronić je przed wychłodzeniem, które może nasilać dyskomfort związany z bólem.
Czy można wlać wodę utlenioną do ucha dziecka?
Nie zaleca się wlewania wody utlenionej (roztworu nadtlenku wodoru) do ucha dziecka w przebiegu zapalenia. Choć bywa ona stosowana do zmiękczania woskowiny, w przypadku aktywnego stanu zapalnego – szczególnie jeśli istnieje podejrzenie lub pewność perforacji błony bębenkowej – woda utleniona może być czynnikiem drażniącym, powodującym ból i stwarzającym ryzyko przedostania się substancji chemicznej do ucha środkowego. Jakiekolwiek krople do ucha powinny być aplikowane tylko i wyłącznie po konsultacji lekarskiej i potwierdzeniu integralności błony bębenkowej.
Jak odróżnić ząbkowanie od zapalenia ucha?
Zarówno ząbkowanie, jak i zapalenie ucha u rocznego dziecka mogą objawiać się niepokojem, płaczliwością i wzmożonym ślinieniem, a nawet stanem podgorączkowym. Różnicowanie polega na identyfikacji kilku kluczowych symptomów:
- Gorączka – w przypadku ząbkowania gorączka u dziecka jest niska lub nie występuje wcale, podczas gdy ostre zapalenie ucha środkowego często wiąże się z wysoką gorączką (powyżej 38,5°C).
- Charakterystyczny ból – ból ucha w OZUŚ jest nagły, intensywny, często pulsujący i nasila się podczas karmienia lub leżenia. Dziecko może chwytać za ucho i w panice szarpać za małżowinę. W ząbkowaniu dyskomfort jest bardziej uogólniony i dotyczy głównie jamy ustnej.
- Objawy towarzyszące – objawy ze strony układu oddechowego (katar, kaszel) niemal zawsze poprzedzają lub towarzyszą zapaleniu ucha. W przypadku ząbkowania symptomy te nie występują.
- Badanie lekarskie – jedyną pewną metodą różnicowania jest badanie otoskopowe, które potwierdzi lub wykluczy zmiany zapalne błony bębenkowej.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty