VDRL – test na kiłę. Kiedy wykonać badanie i jak interpretować wyniki?
W diagnostyce chorób zakaźnych, szczególnie tych przenoszonych drogą płciową, niezwykle istotne jest zastosowanie precyzyjnych i rzetelnych testów laboratoryjnych. Jednym z podstawowych narzędzi w wykrywaniu kiły jest badanie serologiczne o nazwie VDRL. Pomimo upływu lat od jego wprowadzenia do praktyki medycznej wciąż pozostaje kluczowym testem przesiewowym, wykorzystywanym do wczesnego wykrywania tej groźnej infekcji. Niniejszy artykuł ma na celu kompleksowe omówienie zagadnienia, które pomoże lepiej zrozumieć, czym jest test VDRL, kiedy należy go wykonywać oraz jak właściwie interpretować otrzymane wyniki diagnostyczne.
- Czym jest badanie VDRL?
- Serologia kiły – interpretacja wyniku badania
- Kiedy zrobić test na kiłę?
- Badanie VDRL – najczęściej zadawane pytania
- Test VDRL – podsumowanie
Czym jest badanie VDRL?
VDRL (ang. Venereal Disease Research Laboratory) to serologiczny test przesiewowy stosowany w celu wykrycia przeciwciał powstających jako odpowiedź na zakażenie krętkiem bladym – bakterią wywołującą kiłę. Metoda ta bazuje na wykrywaniu nieswoistych przeciwciał przeciwko kardiolipinie, które pojawiają się w organizmie podczas infekcji. Test VDRL nie wykrywa bezpośrednio obecności samego patogenu, ale identyfikuje reakcję immunologiczną organizmu na infekcję. Dzięki temu można ocenić zarówno aktywność choroby, jak i skuteczność zastosowanego leczenia. Ze względu na to, że kiła może przebiegać bezobjawowo lub z mało charakterystycznymi symptomami, badanie VDRL pełni niezwykle ważną rolę we wczesnej diagnostyce.
Jak wygląda test VDRL?
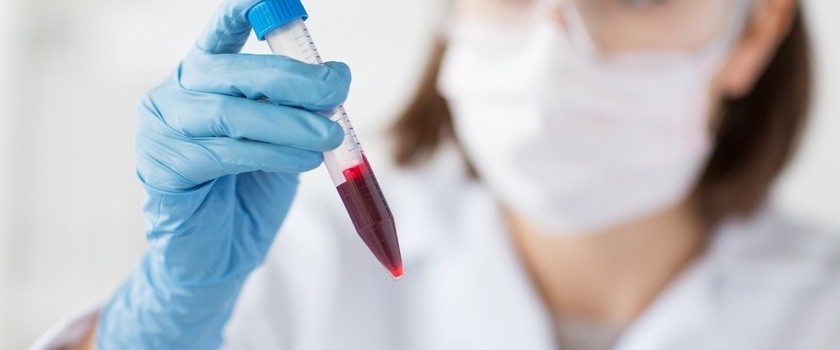
Test VDRL polega na pobraniu próbki krwi żylnej pacjenta, która następnie poddawana jest analizie w laboratorium. W trakcie badania wykorzystywany jest specjalny surowiczy odczynnik zawierający antygen kardiolipinowy, który ma zdolność łączenia się z obecnymi w próbce przeciwciałami. Ich reakcja prowadzi do aglutynacji lub wytrącenia się kompleksów immunologicznych widocznych pod mikroskopem lub ocenianych za pomocą innych metod wykrywalności. Wynik testu wyrażany jest najczęściej jako ujemny lub dodatni, a w przypadku wyniku dodatniego określa się również tzw. miano przeciwciał. Miano odnosi się do rozcieńczenia próbki, przy którym wciąż można zaobserwować pozytywną reakcję, co pomaga w określeniu intensywności odpowiedzi immunologicznej.
Przygotowanie do badania na kiłę
Przed przystąpieniem do testu VDRL zazwyczaj nie są wymagane szczególne przygotowania takie jak kilkugodzinny post czy unikanie nawodnienia. Dla uzyskania jak najdokładniejszych wyników warto jednak poinformować lekarza o wszystkich aktualnie przyjmowanych lekach, chorobach współistniejących oraz niedawnych szczepieniach. W przypadku kobiet w ciąży, które podlegają rutynowej kontroli prenatalnej, badanie VDRL wykonuje się standardowo w celu wczesnego wykrycia ewentualnej infekcji. Niezależnie od stanu zdrowia istotne jest, aby pobranie materiału do badania odbywało się w sterylnych warunkach oraz przez wykwalifikowany personel medyczny, co minimalizuje ryzyko zafałszowania wyników.
Serologia kiły – interpretacja wyniku badania
Analiza uzyskanych rezultatów badania VDRL wymaga uwzględnienia kontekstu klinicznego, ponieważ wynik może być dodatni lub ujemny w różnych fazach choroby. Wynik dodatni świadczy o obecności przeciwciał, co zazwyczaj oznacza aktualne zakażenie lub przebycie kiły w przeszłości. Należy jednak pamiętać, że dodatnie wyniki mogą pojawiać się również w przypadkach innych chorób autoimmunologicznych, wirusowych bądź po szczepieniach, dlatego w diagnostyce kiły konieczne jest potwierdzenie wyniku testem swoistym takim jak FTA-ABS (fluorescencyjny test absorpcji przeciwciał krętkowych). Z kolei wynik ujemny nie wyklucza całkowicie infekcji, szczególnie jeśli badanie zostało wykonane zbyt wcześnie po ekspozycji na patogen, czyli w tzw. okresie okna serologicznego. W takich sytuacjach rekomenduje się powtórzenie testu po upływie kilku tygodni.
Kiedy zrobić test na kiłę?
Badanie na kiłę zaleca się w każdej sytuacji, kiedy istnieje podejrzenie zakażenia przenoszonego drogą płciową. Dotyczy to szczególnie osób odbywających niechronione stosunki seksualne z nowymi partnerami lub o niepewnej przeszłości zdrowotnej. Diagnostyka jest także wskazana w przypadku pojawienia się charakterystycznych zmian skórnych, owrzodzeń na narządach płciowych, powiększonych węzłów chłonnych czy objawów neurologicznych, które mogą sugerować zaawansowane stadium choroby. Rekomenduje się również wykonanie testu w ramach profilaktycznych badań przesiewowych u osób z grup podwyższonego ryzyka, takich jak pracownicy służby zdrowia, osoby zakażone wirusem HIV lub partnerzy osób chorych na kiłę.
Czy w ciąży robi się test na kiłę?
Diagnostyka kiły u kobiet ciężarnych stanowi niezwykle istotny element opieki prenatalnej, ponieważ nieleczona infekcja może prowadzić do poważnych powikłań zarówno u matki, jak i u płodu. W Polsce badanie VDRL wykonuje się rutynowo na początku ciąży oraz – w zależności od ryzyka – w jej dalszych etapach. Wczesne rozpoznanie umożliwia szybkie rozpoczęcie odpowiedniej terapii, co zmniejsza ryzyko transmisji kiły na dziecko oraz zapobiega rozwojowi powikłań, takich jak poronienia, poród przedwczesny czy wrodzona kiła. Kompleksowe monitorowanie i odpowiednia interpretacja testu u kobiet w ciąży są więc nieodzowne dla zapewnienia bezpieczeństwa matce i dziecku.
|
|
|
Badanie VDRL – najczęściej zadawane pytania
Po jakim czasie od stosunku zrobić test na kiłę?
Test VDRL nie wykrywa samego patogenu, lecz przeciwciała, które pojawiają się z pewnym opóźnieniem od momentu zakażenia. Zazwyczaj przeciwciała stają się wykrywalne po około 3–6 tygodniach od kontaktu z krętkiem bladym. Aby uniknąć wyniku fałszywie ujemnego, zaleca się wykonanie badania po minimum 4–6 tygodniach od podejrzanego stosunku. W przypadku wątpliwości warto powtórzyć test po kolejnych 2–4 tygodniach, szczególnie jeśli objawy kliniczne sugerują obecność zakażenia.
Czy VDRL i WR to to samo?
W praktyce medycznej test VDRL jest często mylony z innym popularnym badaniem oznaczanym skrótem WR (w Polsce WR oznacza test Wassermanna). Mimo że oba testy służą do wykrywania kiły, różnią się stosowanymi metodami diagnostycznymi. VDRL jest testem nieswoistym wykrywającym przeciwciała przeciwkardiolipinowe, natomiast WR (test Wassermanna) był klasycznym testem serologicznym o innej metodologii reakcji. Z tego względu, choć oba badania mają podobny cel, ich interpretacja oraz wartość diagnostyczna mogą różnić się w zależności od kontekstu klinicznego, dlatego ważne jest, aby lekarz zdecydował o najbardziej adekwatnym teście w danym przypadku.
Czy do badania VDRL trzeba być na czczo?
Na wynik testu VDRL nie mają istotnego wpływu posiłki ani nawodnienie organizmu, dlatego nie ma konieczności wykonywania badania na czczo. Osoba poddająca się badaniu może spożywać posiłki normalnie przed pobraniem krwi. W celu zachowania najwyższej jakości próbki zaleca się jednak unikanie nadmiernego wysiłku fizycznego i stresu bezpośrednio przed badaniem, ponieważ czynniki te mogą wpłynąć na parametry immunologiczne organizmu.
Jakie są normy VDRL po leczeniu kiły?
Po zakończeniu terapii antybiotykowej wyniki testu VDRL zwykle ulegają stopniowemu zmniejszeniu, co świadczy o ustępowaniu aktywnej infekcji. W praktyce klinicznej oczekuje się spadku miana przeciwciał o ≥4-krotność (np. z 1:32 do 1:8) w ciągu 6–12 miesięcy od zakończenia leczenia. U niektórych osób niskie miano przeciwciał może utrzymywać się przez dłuższy czas, ale nie świadczy to o aktywnym zakażeniu. Kluczowe jest systematyczne monitorowanie wyników i objawów klinicznych przez lekarza prowadzącego, by rozwiać wątpliwości co do ewentualnego nawrotu choroby.
Czy lekarz rodzinny może wystawić skierowanie na VDRL?
Lekarz pierwszego kontaktu ma pełne uprawnienia do zlecenia badania VDRL, zwłaszcza gdy istnieje podejrzenie infekcji lub wymagana jest profilaktyczna diagnostyka. Wystawienie skierowania odbywa się zazwyczaj podczas wizyty ambulatoryjnej i umożliwia pacjentowi bezpłatne wykonanie testu w ramach publicznej służby zdrowia lub w wybranym laboratorium komercyjnym. W przypadku pozytywnego wyniku lub innych niejasności lekarz rodzinny skieruje pacjenta na dalszą konsultację do specjalisty chorób zakaźnych lub dermatologa.
Test VDRL – podsumowanie
Test VDRL to podstawowe narzędzie w diagnostyce kiły, będące ważnym elementem wczesnego wykrywania i monitorowania przebiegu tej choroby. Jego niezaprzeczalną zaletą jest prostota wykonania i stosunkowo niskie koszty, co pozwala na szerokie zastosowanie nie tylko w warunkach szpitalnych, ale również w podstawowej opiece zdrowotnej. Właściwa interpretacja wyników wymaga jednak doświadczenia i uwzględnienia wielu czynników klinicznych, dlatego nigdy nie powinna być dokonywana w oderwaniu od kontekstu klinicznego danego pacjenta. Regularne wykonywanie testów VDRL, szczególnie w grupach ryzyka i u kobiet w ciąży, przyczynia się do skutecznej kontroli choroby, ograniczenia jej rozprzestrzeniania oraz poprawy stanu zdrowia populacji. Wiedza na temat specyfiki badania, procedury jego wykonania oraz możliwych interpretacji znacząco zwiększa świadomość zdrowotną oraz umożliwia odpowiedzialne podejście do profilaktyki i leczenia zakażeń przenoszonych drogą płciową.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty