Sklerotyzacja – czym jest sklerotyzacja kości? Leczenie i rehabilitacja w chorobach przebiegających ze sklerotyzacją podchrzęsną
Sklerotyzacja kości to termin, którym opisuje się zmiany w obrębie warstwy podchrzęstnej kości powstające na skutek stopniowej jej degradacji. Stanowi ona typowy objawy choroby zwyrodnieniowej stawów oraz chorób reumatycznych (np. RZS). Objawy sklerotyzacji to deformacje kostne (osteofity), ograniczony zakres ruchomości w stawach, a także dolegliwości związane ze stanem zapalnym – ból, obrzęk, zaczerwienie. Jak wygląda leczenie i fizjoterapia w sklerotyzacji kości?
Sklerotyzacja – co to jest? Przyczyny sklerotyzacji kości
Terminem sklerotyzacji podchrzęstnej warstwy kości określa się destrukcyjne zmiany powstające w miejscach największych przeciążeń narządu ruchu. Bardzo często taki proces towarzyszy chorobom o podłożu zwyrodnieniowym. Stopniowa degeneracja kości obserwowana jest najczęściej w odniesieniu do stawu krzyżowo–biodrowego, kręgosłupa, stawu biodrowego, kolana, stawu barkowego oraz stropów panewek stawowych.
Również uprawianie sportu wyczynowo może doprowadzać do szybkiej eksploatacji narządu ruchu, powodować przeciążenia, którym w dłuższej perspektywie może towarzyszyć podchrzęstna sklerotyzacja powierzchni stawowych. Sklerotyzacja jest procesem patologicznym i nie można jej wyleczyć.
Sklerotyzacja kości – objawy
Sklerotyzacja kości z samej definicji jest procesem patologicznym. W związku z tym będzie wzbudzać szereg różnych niepokojących objawów, które zazwyczaj występują na pewnym etapie jednocześnie. Do najczęstszych symptomów sklerotyzacji stawów oraz zmian współtowarzyszących w przebiegu choroby zwyrodnieniowej należą:
- deformacje kostne pod postacią osteofitów, czyli wyrośli chrzęstno–kostnych przypominających kształtem płomienie świec, dzioby papuzie czy ściekającą stearynę,
- ograniczenie zakresu ruchomości w stawach,
- cechy stanu zapalnego – ból, obrzęk, zaczerwienienie, podniesienie ciepłoty ciała,
- tzw. sztywność poranna polegająca na trudności podczas wykonywania pierwszych ruchów po przebudzeniu, zwykle trwa około 20 minut,
- widoczne w badaniu RTG patologiczne zmiany w postaci zwężenia szpary stawu, poszerzenia jego obrysów i/lub puste ubytki w strukturze kości pod postacią torbielowatych wytworów – geody kostne,
- objaw próżniowy pojawiający się np. w stawach krzyżowo–biodrowych (na skutek zmian zwyrodnieniowych w strukturze stawu może dochodzić do nagromadzenia się gazu).
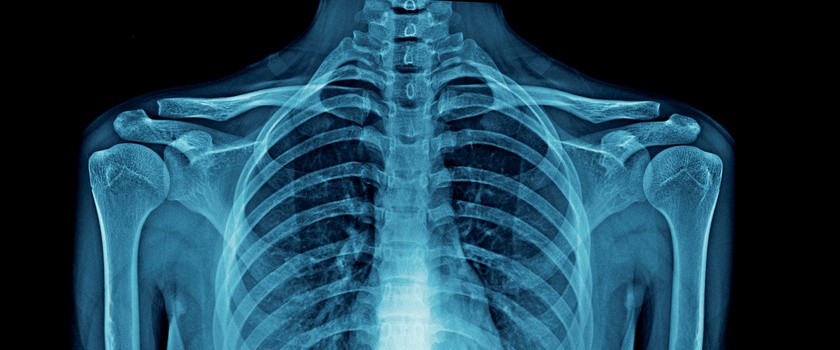
Dodatkowo w chorobie zwyrodnieniowej może dochodzić do wyłonienia szpiku kostnego, a w wyniku degradacji struktur chrzęstno–kostnych może również dochodzić do powstawania ciał wolnych w stawie. Badanie obrazowe jest często bardzo ważnym narzędziem diagnostycznym przy wykrywaniu takich zmian (np. RTG stawów krzyżowo–biodrowych).
Sklerotyzacja kości – jakim chorobom towarzyszy?
Schorzenia o podłożu zwyrodnieniowym wiążą się z przewlekłym bólem i dolegliwościami, które znacznie obniżają jakość życia. Ogniska sklerotyczne (jest to miejsce nagromadzenia związków wapnia najczęściej o podłożu zwyrodnieniowym lub nowotworowym) są dobrze zauważalne w badaniu RTG.
Sklerotyzacja – rozpoznanie. Ogniska sklerotyczne w RTG
Rozpoznanie ustala się w oparciu o proces diagnostyczny. Przy zgłoszeniu do lekarza (w tym przypadku najlepiej reumatologa) zaczyna się od zebrania wywiadu dotyczącego występujących dolegliwości, rodzaju wykonywanej pracy, uprawianego sportu oraz informacji pomagających ustalić podłoże schorzenia.
Pomocne i często nieodłączne jest badanie obrazowe z wykorzystaniem zdjęcia RTG. Doskonale uwidacznia ogniska sklerotyczne w postaci wyraźnego zwiększenia gęstości warstwy kości, która znajduje się poniżej poziomu chrząstki stawowej. Można w ten sposób ukazać sklerotyzację stropu panewki, sklerotyzacje powierzchni stawowych kolana, podchrzęstna sklerotyzację powierzchni stawowych kości piszczelowej, czy sklerotyzacje stawów międzykręgowych.
Dodatkowo może zaistnieć potrzeba wykonania badań laboratoryjnych, które stanowią dodatkowe potwierdzenie toczącego się procesu zwyrodnieniowego. Wówczas użyteczna jest ocena odczynu Biernackiego (badanie OB), poziomu białka ostrej fazy (badanie CRP), oraz odczyn lateksowy lub inaczej aglutynację lateksową.
Sklerotyzacja – leczenie chorób przebiegających ze sklerotyzacją podchrzęstną kości
W tym celu stosuje się preparaty, takie jak ibuprofen, naproksen czy nimesulid. Mogą być stosowane także w ostrym stadium. Bezpośrednio do stawu podawane są leki glikokortykosteroidowe, ich zaletą jest stosunkowo szybka redukcja bólu oraz zatrzymanie postępu zmian zapalnych.
Przy objawach zmian sklerotycznych kości z dobrym efektem wykorzystuje się leczenie za pomocą soli złota, preparatów, takich jak metotreksat czy sulfasalazyna. Ich zadaniem jest wyhamowanie destrukcyjnych zmian narządu ruchu. Terapią, która cieszy się olbrzymim powodzeniem i jest w stanie bardzo często pomóc żyć w sposób niemal bezobjawowy to leczenie biologiczne. Kuracja bywa bardzo droga, ale niewątpliwie przynosi zadowalające rezultaty. Jest stosowana zarówno przy RZS, jak i ZZSK. Niekiedy rozważa się możliwość leczenia operacyjnego. Przykładowo zaawansowana podchrzęstna sklerotyzacja panewki stawu biodrowego może być wskazaniem do takiego zabiegu. Najczęściej wówczas wszczepia się endoprotezę, która ma „zastąpić”zniszczony staw.
Sklerotyzacja kości – rehabilitacja
Rehabilitacja w fazie zaostrzeń raczej ogranicza się do stosowania fizykoterapii. Popularne zabiegi o działaniu przeciwbólowym, przeciwzapalnym i regeneracyjnym to zimnolecznictwo (krioterapia), magnetoterapia, laseroterapia, fonoforeza. W tym okresie nie zaleca się stosowania ciepła, gdyż może ono doprowadzać do intensyfikacji objawów. W stanach remisji stosuje się ćwiczenia, które mają na celu poprawę zakresu ruchomości, przeciwdziałanie zanikom mięśniowym i poprawę mechaniki działania stawów.
Przykładowo w chorobie zwyrodnieniowej stawu biodrowego zaleca się dużo ruchu w odciążeniu, wykorzystując np. jazdę na rowerze po równym terenie lub na rowerku stacjonarnym. Zwiększa to produkcję mazi stawowej, chroni przed degradacją i jednocześnie pozytywnie wpływa na mięśnie kończyny dolnej. Sklerotyzacja panewki stawu biodrowego czy występowanie ognisk sklerotycznych w kręgosłupie może dobrze zareagować na ruch w postaci regularnego uprawiania Nordic Walkingu. Pozwala to odciążyć częściowo kończyny dolne, angażuje tułów oraz ręce, a dodatkowo pomaga w pracy nad koordynacją ruchową. W przypadku RZS przydatnymi ćwiczeniami mogą okazać się:
- Siedzenie przy stole, ręce i przedramiona oparte na blacie, ułożone w pronacji. Ruch polega na dynamicznej zmianie pozycji na przeciwną – z pronacji do supinacji i odwrotnie. Wykonujemy takie ćwiczenie przez kilka minut w tempie 1 zmiana na 3 sekundy.
- Pozycja taka, jak poprzednio. Ruch polega na naprzemiennym odwodzeniu i przywodzeniu palców. Wykonujemy ćwiczenie przez kilka minut w wolnym tempie.
- Pozycja taka, jak poprzednio z tym, że przedramię ustawione jest w pozycji pośredniej – opieramy się na łokciu oraz bocznej stronie nadgarstka. Rękę chwytamy drugą ręką w okolicy powyżej nadgarstka, stabilizując ją. Następnie rytmicznie zaciskamy rękę leżącą na stole w pięść, po czym maksymalnie rozluźniamy, otwierając ją. Można to wykonywać przez 4–5 minut w wolnym tempie.
Dodatkowo, aby ograniczyć patologiczne procesy towarzyszące chorobie zwyrodnieniowej, jak np. sklerotyzacja blaszek granicznych, sklerotyzacja panewki czy sklerotyzacja guzka większego kości ramiennej warto zadbać także o właściwą dietę. Zmniejszenie ilości białka w pożywieniu na korzyść kwasów tłuszczowych omega-3 może mieć tutaj znaczenie. Przeprowadzone badania sugerują niekorzystny wpływ białka na strukturę kości. Preparaty na bazie kurkumy również są pożądane. Kąpiele siarkowe, solankowe oraz domowe maty do masażu także pomogą rozluźnić nadmiernie napięte mięśnie, wspomogą odbudowę chrząstki oraz uśmierzą ból.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty