Marskość wątroby – przyczyny, objawy, diagnostyka, leczenie i rokowania
Marskość wątroby to postępujące włóknienie miąższu wątroby, które przyczynia się do nieodwracalnego niszczenia struktury narządu. Co powoduje marskość wątroby i jak się ona objawia? Jakie badania należy wykonać, kiedy podejrzewamy chorobę? Co robić, by zapobiec marskości wątroby?
- Czym jest marskość wątroby?
- Przyczyny i rodzaje marskości wątroby
- Objawy marskości wątroby
- Diagnostyka choroby: jakie badania wykonać przy marskości wątroby?
- Jak wygląda leczenie marskości wątroby i od czego zależą rokowania?
- Zalecenia dla chorego na marskość wątroby – żywienie i styl życia
- Marskość wątroby – profilaktyka
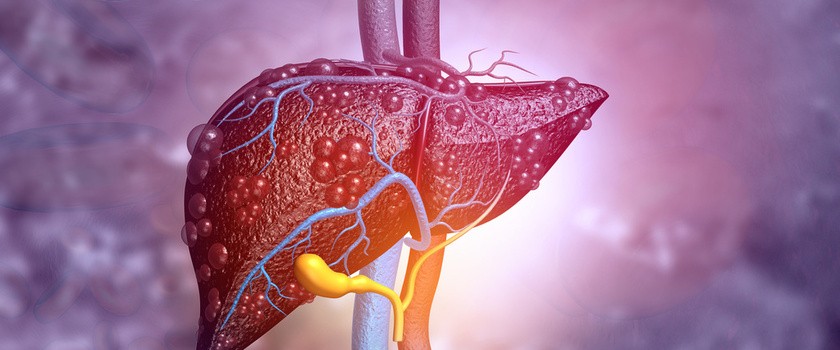
Marskość to krańcowe stadium niewydolności wątroby. Dochodzi do niej w wyniku długotrwałego działania czynnika uszkadzającego wątrobę. Najczęściej czynnikiem tym jest alkohol. Marskość wątroby (łac. cirrhosis hepatis) jest uszkodzeniem nieodwracalnym i prowadzi do poważnych powikłań.
Czym jest marskość wątroby?
Wątroba spełnia w naszym organizmie bardzo wiele funkcji, takich jak: produkcja żółci, metabolizm leków i toksyn, czy produkcja białek i innych substancji. Marskość wątroby to ostatnie stadium włóknienia wątroby. W wyniku długotrwałego działania czynników uszkadzających w obrębie wątroby rozwija się przewlekły stan zapalny, który prowadzi do obumierania prawidłowych komórek. W ich miejscu wytwarza się blizna z tkanki łącznej, która nie spełnia już funkcji tego narządu. Skutkuje to stopniowo rozwijającą się niewydolnością wątroby.
O ile wątroba jest organem o stosunkowo dużym potencjale regeneracyjnym w przypadku np. usunięcia jego fragmentu, to wskutek przewlekłego działania szkodliwych czynników, nie ma takiej możliwości. Dlatego też marskość wątroby jest nieodwracalna. W miarę włóknienia miąższu wątroby pogarsza się jej funkcjonowanie.
Wątroba jest narządem bardzo dobrze ukrwionym. Głównym źródłem ukrwienia wątroby jest żyła wrotna. Jest to główny element układu wrotnego, czyli układu żylnego łączącego m.in. jelita, wątrobę,, śledzionę i żołądek. Marskość wątroby utrudnia przepływ krwi, a co za tym idzie, sprzyja rozwojowi nadciśnienia wrotnego.
Przyczyny i rodzaje marskości wątroby
Przyczyn marskości wątroby może być wiele. Jednak główną jest alkoholowe uszkodzenie wątroby (marskość alkoholowa). Znacznie rzadziej do choroby prowadzą wirusowe zapalenia wątroby typu B i C (marskość pozapalna). Może być ona wywołana także chorobami dróg żółciowych, np. pierwotnym zapaleniem dróg żółciowych (marskość żółciowa).
Czasami zmiany podobne do alkoholowego uszkodzenia wątroby występują u osób niepijących. Wówczas mówi się o niealkoholowej stłuszczeniowej chorobie wątroby. Może ona również prowadzić do rozwoju marskości. Choroba ta dotyczy głównie osób otyłych, prowadzących niezdrowy styl życia.
Zdecydowanie rzadszymi przyczynami marskości są wrodzone choroby metaboliczne takie jak: hemochromatoza, choroba Wilsona, mukowiscydoza, porfiria. Możliwy jest także rozwój marskości wątroby w przebiegu przewlekłego stosowania niektórych leków, np. metotreksatu lub amiodaronu.
Objawy marskości wątroby
W dużej części przypadków marskość nie daje wyraźnych objawów lub chorzy ich nie dostrzegają. Takie osoby dowiadują się chorobie np. podczas rutynowego badania USG.
Objawy marskości to również bolesne skurcze mięśni oraz świąd. Ponadto występują różne zaburzenia ze strony układu pokarmowego, takie jak nudności i wymioty. Konsekwencją marskości wątroby jest też osłabienie działania hormonów płciowych. Skutkuje to zmniejszeniem popędu płciowego, zaburzeniami miesiączkowania u kobiet oraz zmianą owłosienia i zanikiem jąder u mężczyzn. Nadciśnienie wrotne powoduje, że tworzą się dodatkowe połączenia pomiędzy układem wrotnym, a pozostałą częścią krążenia. Nowe naczynia rozwijają się w różnych miejscach, m.in. na skórze tułowia. W skrajnych przypadkach mogą one tworzyć tzw. objaw głowy meduzy.
Objawy psychiczne w marskości wątroby to na przykład: zaburzenia snu, problemy z koncentracją, zaburzenia nastroju. Nasilenie encefalopatii wątrobowej określa się w pięciostopniowej skali, gdzie stopień 0 oznacza brak objawów, a stopień 4 – śpiączkę wątrobową. Ponieważ wątroba spełnia w organizmie wiele ważnych funkcji, w miarę postępowania marskości wątroby, dochodzi do uszkodzenia narządów, w tym nerek, płuc, mózgu i układu krążenia. W stadium przedagonalnym mogą nakładać się na siebie objawy niewydolności oddechowej, krążeniowej, ostrej niewydolności nerek oraz śpiączka.
Objawy skórne a marskość wątroby
Dla marskości wątroby charakterystyczne są pewne zmiany skórne. U części pacjentów występuje żółtaczka. Często pojawiają się pajączki naczyniowe, zwane również wątrobowymi. Efektem uszkodzenia wątroby są też zaburzenia krzepnięcia krwi. Stąd u pacjentów zdarzają się krwawe wybroczyny, plamy, a czasami nieprawidłowe krwawienia z nosa czy dziąseł.
Zmiany w owłosieniu są charakterystyczne dla mężczyzn i obejmują one zanik owłosienia na skórze klatki piersiowej i pod pachami. Często niezauważanym, ale typowym objawem jest rumień na powierzchniach dłoni oraz na podeszwach stóp.
Objawem charakterystycznym dla marskości wątroby są też zmiany na paznokciach. U dużej części chorych na marskość wątroby mają one wygląd matowej szyby z różowym prążkiem przy dalszej krawędzi.
|
|
|
Diagnostyka choroby: jakie badania wykonać przy marskości wątroby?
Do rozpoznania marskości wątroby konieczne są stwierdzenie typowych symptomów oraz typowej przyczyny marskości. Występowanie wspomnianych wyżej objawów u alkoholika powinno nasunąć podejrzenie marskości. Poza wspomnianymi wyżej nieprawidłowościami na marskość wątroby wskazują także badania laboratoryjne. Stwierdza się podwyższone wartości enzymów wątrobowych: aminotransferazy alaninowej (ALT), aminotransferazy asparaginianowej (AST) oraz gamma-glutamylotranspeptydazy (GGTP). Obserwuje się też podwyższone stężenie bilirubiny, spadek stężenia białka we krwi oraz zaburzenia krzepnięcia krwi. Przewaga aktywności AST nad ALT oraz izolowany podwyższony poziom GGTP wskazują na alkoholowe uszkodzenie wątroby.
W przypadku marskości wątroby występują pewne charakterystyczne zmiany w obrazie USG jamy brzusznej. Marska wątroba jest często zmniejszona, o nierównej powierzchni i zmienionej strukturze. Ponadto może być widoczne poszerzenie żyły wrotnej i powiększenie śledziony. U pacjentów z wodobrzuszem, w obrazie USG jest widoczny także płyn puchlinowy. Postawienie pewnej diagnozy jest także możliwe na podstawie badania histopatologicznego wycinka wątroby. Badanie to wykonuje się jednak rzadko, ponieważ często nie jest ono konieczne, a biopsja wątroby jest zabiegiem obciążającym dla pacjenta.
Często w przebiegu marskości wątroby rozwija się nadciśnienie wrotne. Jego powikłaniem są żylaki przełyku, które stwarzają zagrożenie groźnego dla życia krwotoku. Dlatego u pacjentów z marskością zleca się wykonanie gastroskopii. Pozwala ona stwierdzić czy rozwinęły się już żylaki i w razie potrzeby włączyć leczenie zapobiegające krwawieniu.
Jak wygląda leczenie marskości wątroby i od czego zależą rokowania?
Marskość wątroby jest chorobą postępującą, a uszkodzenie wątroby jest nieodwracalne. Rokowanie zależy od stopnia zaawansowania choroby i od stosowania się chorego do zaleceń lekarskich. Przeciętnie przyjmuje się, że przeżywalność 5-letnia wynosi niecałe 50%. Nie ma leków skutecznie przywracających funkcje wątroby.
Terapia polega na zmianie stylu życia, leczeniu choroby podstawowej, leczeniu powikłań oraz stosowaniu odpowiedniej diety. U chorych z wodobrzuszem stosuje się leki moczopędne (np. spironolakton) oraz ewentualne wyrównywanie zaburzeń elektrolitowych. Jeśli istnieje taka konieczność, wykonuje się nakłucie jamy otrzewnej i ewakuację płynu. W najcięższych przypadkach wodobrzusza można rozważyć wykonanie zespolenia pomiędzy krążeniem wrotnym, a systemowym (TIPS). Innym powikłaniem wodobrzusza jest z kolei samoistne bakteryjne zapalenie jamy otrzewnej. W przypadku jego rozpoznania konieczna jest antybiotykoterapia.
U chorych z jawnym nadciśnieniem wrotnym, objawiającym się np. żylakami przełyku, zastosowanie mają leki obniżające ciśnienie w układzie wrotnym. Stosuje się niektóre betablokery (karwedilol, nadolol) oraz statyny, np. simwastatynę.
W przypadku wystąpienia objawów encefalopatii wątrobowej należy w miarę możliwości określić czynnik wywołujący. Mogą to być m.in. mocznik i toksyny bakteryjne. W zależności od przyczyny należy rozważyć włączenie antybiotykoterapii, laktulozy lub asparaginianu ornityny.
Jedyną metoda pozwalającą na wyleczenie marskości wątroby jest jej przeszczep. Jednak aktywne uzależnienie od alkoholu jest jednym z przeciwwskazań do zakwalifikowania chorego do przeszczepu. Niestety duża część pacjentów z marskością wątroby nie stosuje się do zalecenia zaprzestania spożywania alkoholu, a co za tym idzie, nie kwalifikują się oni do przeszczepu.
Zalecenia dla chorego na marskość wątroby – żywienie i styl życia
Podstawą leczenia u pacjentów z marskością wątroby jest zaprzestanie picia alkoholu oraz palenia papierosów. Bardzo ważne jest także prawidłowe odżywianie, które spowalnia zanik mięśni oraz narastanie wodobrzusza. Życie z marskością wątroby jest możliwe, ale wymaga stosowania się do zaleceń lekarskich. Często konieczne jest też wsparcie bliskich.
Jakie są najważniejsze zalecenia dla chorego na marskość wątroby? Zalecane jest przyjmowanie 35 kcal oraz co najmniej 1,2 g białka na kilogram masy ciała na dobę. Oznacza to, że osoba ważąca 80 kilogramów powinna spożywać dziennie posiłki o wartości energetycznej 2800 kcal, w tym ok. 100 g białka. W diecie przy marskości wątroby wskazane jest częste spożywanie niewielkich posiłków. Zalecana jest dieta lekkostrawna, składająca się np. z jasnego pieczywa, ryżu, chudego mięsa i nabiału, gotowanych warzyw, dojrzałych owoców. Należy natomiast unikać produktów bogatych w błonnik, tłustych, orzechów, warzyw kapustnych i cebulowych. Warto zasięgnąć porady dietetycznej.
Poza leczeniem farmakologicznym i dietetycznym, o ile lekarz nie zdecyduje inaczej, można stosować leki naturalne. W aptekach dostępne są preparaty z sylimaryny, a jej naturalnym źródłem jest ostropest plamisty. Można stosować także różne mieszanki ziół na wątrobę zawierające ostropest. Jednak metody naturalne powinny być stosowane jako dodatek i nie mogą zastępować zaleceń lekarskich.
Pacjenci często spotykają się z zaleceniem oszczędzającego trybu życia. Nie oznacza to jednak całkowitego zaprzestania ruchu. Umiarkowana, dostosowana do możliwości aktywność fizyczna jest wręcz korzystna, ponieważ przeciwdziała zanikowi mięśni.
Marskość wątroby – profilaktyka
Wszystkie trzy najczęstsze przyczyny marskości wątroby są możliwe do wyeliminowania. Dotyczy to spożywania alkoholu, wirusowego zapalenia wątroby oraz otyłości. Zgodnie z zasadami bezpiecznego picia alkoholu, dziennie nie powinno się przekraczać odpowiednio czterech porcji alkoholu w przypadku mężczyzn i dwóch porcji alkoholu w przypadku kobiet. Przy czym należy też zachować co najmniej dwa dni bez picia w tygodniu. Jedna porcja alkoholu to ok. pół butelki piwa lub 100 ml wina lub 30 ml wódki. Osoby, u których nie rozwinęła się jeszcze marskość, ale można u nich stwierdzić alkoholowe uszkodzenie wątroby np. w badaniach laboratoryjnych, powinny całkowicie ograniczyć nadużywanie alkoholu. Dotyczy to także osób uzależnionych. Te powinny podjąć próbę leczenia w ramach ośrodka terapii uzależnień.
Do tej pory nie wynaleziono szczepionki przeciwko WZW typu C. Jednak można zminimalizować ryzyko choroby stosując podstawowe metody ochrony. Należy przede wszystkim unikać kontaktu z krwią innych osób, a osoby narażone na taki kontakt zawodowo, powinny stosować środki ochronne. Wskazane jest korzystanie z usług tylko tych zakładów fryzjerskich i kosmetycznych, które przestrzegają zasad higieny i dbają o sterylność narzędzi. Iniekcje i naruszenie ciągłości skóry niosą za sobą ryzyko zakażenia, także podczas piercingu i wykonywania tatuażu. Jeśli jednak ktoś koniecznie chce poddać się takiemu zabiegowi, powinien unikać zakładów, które nie przestrzegają zasad bezpieczeństwa. Wirus wywołujący WZW typu C przenosi się także drogą płciową. Dlatego konieczne jest unikanie ryzykownych zachowań seksualnych takich jak stosunek z nowym partnerem lub partnerką bez zabezpieczenia.
Zmniejszenie ryzyka rozwoju niealkoholowego stłuszczenia wątroby jest możliwe dzięki prowadzeniu zdrowego stylu życia. Osoby z nadwagą lub otyłością powinny zredukować masę ciała do optymalnego poziomu. Ponadto zaleca się stosowanie urozmaiconej, dobrze zbilansowanej diety z ograniczeniem produktów przetworzonych, słodyczy, pokarmów bogatych w cukry proste i tłuszcze zwierzęce. Wskazana jest także regularna aktywność fizyczna.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty