Liszaj u niemowląt i dzieci – przyczyny, wygląd, przebieg, leczenie. Co na liszaj płaski u dziecka?
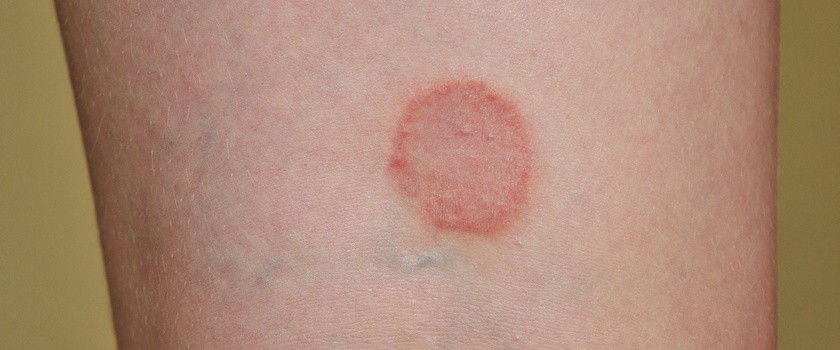
Swędzące grudki o sinofioletowej barwie na skórze i błonach śluzowych? To może być liszaj płaski. U dzieci najczęstszym typem jest liszaj linijny. W leczeniu bardzo ważna jest prawidłowa higiena skóry oraz stosowanie produktów łagodzących i przeciwświądowych. Co warto wiedzieć o liszaju płaskim u dziecka?
Liszaj płaski (łac. lichen planus) jest chorobą zapalną występującą na skórze i błonach śluzowych o nieznanej etiologii. Zmiany skórne mają postać grudek o ciemnej barwie, którym mogą towarzyszyć świąd lub ból. Leczenie liszaja płaskiego u dzieci polega na stosowaniu maści z glikokortykosteroidami na skórę.
Liszaj u dziecka – co to jest, co go powoduje i jak wygląda?
Liszaj należy do grupy chorób zapalnych skóry i błon śluzowych o nieznanej etiologii. Liszaj płaski ma postać swędzących, sinofioletowych płaskich grudek o lśniącej powierzchni, które najczęściej występują na powierzchniach zgięciowych kończyn, błonach śluzowych, narządach płciowych, paznokciach i skórze owłosionej głowy. Na zmianach, który utrzymują się długo, można zaobserwować tzw. siateczkę Wickhama – są to cienkie, białawe linie pokrywające zmiany.
Liszaj płaski stosunkowo rzadko występuje u dzieci i osób młodych. Według doniesień naukowych prawdopodobną przyczyna rozwoju liszaja jest etiologia immunologiczna.
Liszaj płaski a liszajec zakaźny u dziecka
Liszaj płaski często jest mylony z liszajcem zakaźnym. W odróżnieniu od liszaja płaskiego liszajec zakaźny wywoływany jest najczęściej przez bakterie (gronkowiec złocisty i paciorkowce). Można się nim zarazić poprzez bezpośredni kontakt z osoba chorą oraz przedmiotami, których używała. Liszajec zakaźny występuje w postaci pęcherzowej lub bez obecności pęcherzy.
W przypadku liszajca pęcherzowego początkowo powstają pęcherzyki z płynem o jasnym kolorze, następnie płyn staje się mętny i ciemnieje. Po ok. 2 dniach pęcherze pękają, tworząc miodowe strupy. Natomiast w postaci bez pęcherzy występują krosty, które pękając, prowadzą do wytworzenia żółtawych strupów.
Liszaj płaski u dzieci – rodzaje
Wyróżnia się kilka odmian klinicznych liszaja płaskiego, które mogą się różnić lokalizacją oraz wyglądem zmian skórnych. Do najczęstszych odmian liszaja płaskiego należą:
- liszaj linijny – najczęstszy typ liszaja płaskiego występującego u dzieci i młodzieży. Zmiany występują w układzie linijnym, zazwyczaj mają długość kilku centymetrów,
- liszaj obrączkowy – charakteryzuje się występowaniem typowych obrączkowych zmian najczęściej na tułowiu, kończynach lub mosznie,
- liszaj przerostowy – określany także jako hiperkarotolityczny lub brodawkujący, zlewające się twarde i swędzące zmiany występują na przedniej powierzchni podudzi,
- liszaj zanikowy – występuje rzadko, ma postać ciemnych grudek z przejaśnieniem w środku, które najczęściej występują na kończynach dolnych,
- liszaj wrzodziejący – pojedyncze lub mnogie bolesne zmiany o charakterze nadżerek lub owrzodzeń, najczęściej na stopach,
- liszaj pęcherzowy – obecne liczne pęcherze o dobrze napiętej powierzchni, wypełnione są jasnym płynem,
- liszaj typu pemfigoidu – pęcherze rozwijają się nie tylko na zmianach liszaja, ale także na niezmienionej skórze,
- liszaj barwnikowy – obecne przebarwione plamki i grudki, najczęściej na powierzchniach zgięciowych,
- liszaj erytrodermiczny – zmiany rumieniowe z wykwitami liszaja, obecny nasilony świąd,
- liszaj odwrócony – zmiany występują głównie w zgięciach pachowych i pachwinowych. Typowe jest występowanie plam i przebarwień,
- liszaj mieszkowy – grudki przymieszkowe występują na owłosionej skórze głowy, pach, pachwin. Może prowadzić do rozwoju łysienia bliznowaciejącego.
Jak rozpoznać i leczyć liszaj płaski u niemowląt i dzieci?
Rozpoznanie liszaja płaskiego u dzieci stawia się na podstawie występowania typowych zmian skórnych oraz występowania choroby u członków rodziny. Objawy skórne liszaja płaskiego zazwyczaj ustępują samoistnie po około roku, jednakże mogą się utrzymywać nawet kilka lat. Leczenie wszystkich odmian liszaja płaskiego jest podobne, zazwyczaj stosuje się glikokortykosteroidy miejscowo na zmiany skórne. Zalecane są także preparaty zawierające inhibitory kalcyneuryny, retinoidy oraz fototerapia.
W przypadku braku poprawy po zastosowanym leczeniu należy rozważyć wykonanie biopsji zmienionej chorobowo skóry, aby wykluczyć inne przyczyny zmian skórnych.
Liszaj płaski u dzieci – domowe sposoby i wskazówki dla rodziców
Leczenie liszaja płaskiego u dziecka powinno być prowadzone przez lekarza dermatologa. W skuteczności leczenia bardzo ważną rolę odgrywa stosowanie się do zaleceń lekarskich i regularne stosowanie leków.
W leczeniu liszaja płaskiego istotne jest dbanie o prawidłową higienę skóry. Aby złagodzić objawy świądu, można zastosować preparaty łagodzące i przeciwświądowe na skórę. Należy używać łagodnych i odpowiednich dla wieku preparatów do pielęgnacji ciała. Trzeba pamiętać, aby unikać ekspozycji na słońce. Należy także ściśle stosować się do zaleceń lekarskich i regularnego stosowania zaleconych preparatów.






 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty





















