Alergia w ciąży i w trakcie karmienia piersią – objawy, leczenie, domowe sposoby
Ciąża wiąże się ze złożoną modulacją odpowiedzi immunologicznej, co może mieć wpływ na przebieg chorób alergicznych. Zrozumienie mechanizmów rządzących reakcjami nadwrażliwości w tym szczególnym czasie wymaga interdyscyplinarnego podejścia łączącego wiedzę z zakresu alergologii, ginekologii oraz neonatologii. W poniższym opracowaniu poddamy szczegółowej analizie dynamikę objawów alergicznych, bezpieczeństwo farmakoterapii oraz naturalne techniki łagodzenia dyskomfortu, które pozwalają zachować dobrostan matki bez negatywnego wpływu na rozwój płodu czy jakość pokarmu.
- Czy alergia nasila się w ciąży?
- Objawy alergii w ciąży
- Czy alergia w ciąży szkodzi dziecku?
- Leczenie alergii w ciąży – które leki są bezpieczne?
- Jak leczyć alergię w trakcie karmienia piersią?
- Domowe sposoby na alergię w trakcie ciąży i w trakcie laktacji
- Alergia w ciąży i podczas karmienia piersią – najczęściej zadawane pytania
Z tego artykułu dowiesz się:
- czy alergia nasila się w czasie ciąży,
- jakie są objawy alergii w ciąży,
- czy alergie w ciąży szkodzą dziecku.
Dzięki temu artykułowi zrozumiesz, że zmaganie się z alergią w okresie ciąży i laktacji wymaga od kobiety dużej cierpliwości oraz świadomego dbania o własne zdrowie. Współczesna medycyna oferuje szereg rozwiązań, które pozwalają na skuteczne tłumienie uciążliwych objawów bez narażania dziecka na niebezpieczeństwo. Kluczowe znaczenie mają ścisła współpraca ze specjalistami, wdrożenie profilaktyki polegającej na unikaniu alergenów oraz umiejętne korzystanie z dobrodziejstw domowych sposobów. Alergia nie musi odbierać radości z macierzyństwa – przy odpowiednim wsparciu staje się jedynie przejściową niedogodnością, którą można skutecznie kontrolować.
Czy alergia nasila się w ciąży?
Ewolucja objawów alergicznych w trakcie ciąży jest kwestią wysoce zindywidualizowaną i trudną do jednoznacznego przewidzenia na podstawie wcześniejszych doświadczeń pacjentki. Statystyki medyczne oraz obserwacje kliniczne sugerują, że u około jednej trzeciej kobiet dochodzi do wyraźnego nasilenia symptomów, podczas gdy u kolejnej grupy następuje ich niespodziewane wyciszenie. Pozostały odsetek ciężarnych nie odnotowuje istotnych zmian w przebiegu dotychczasowej choroby. Za te modyfikacje odpowiadają przede wszystkim gwałtowne zmiany w gospodarce hormonalnej, zwłaszcza wzrastający poziom progesteronu i estrogenów, które wpływają na przekrwienie śluzówek oraz modyfikują odpowiedź układu odpornościowego. Warto wiedzieć, że nierzadko w trakcie ciąży dochodzi do ujawnienia wcześniej nierozpoznanej alergii lub zwiększenia reaktywności błon śluzowych.
Objawy alergii w ciąży
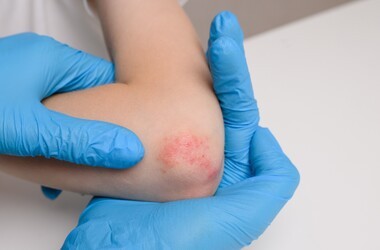
U kobiet ciężarnych cierpiących na alergię objawy manifestują się najczęściej poprzez układ oddechowy oraz zmiany na skórze. Najbardziej powszechnym problemem jest alergiczny nieżyt nosa, który bywa mylony z tzw. katarem ciążowym o podłożu hormonalnym. Do typowych objawów zaliczamy uporczywe kichanie salwami, wodnistą wydzielinę z nosa, a także dokuczliwy świąd i łzawienie spojówek. W przypadku reakcji skórnych dominują pokrzywki, atopowe zapalenie skóry oraz wypryski, które pod wpływem zmian hormonalnych mogą stać się bardziej bolesne i trudniejsze do opanowania. Warto zaznaczyć, że duszności czy świszczący oddech wymagają natychmiastowej konsultacji, ponieważ mogą świadczyć o zaostrzeniu astmy oskrzelowej, która bezpośrednio rzutuje na natlenienie organizmu matki i rozwijającego się dziecka.
Czy alergia w ciąży szkodzi dziecku?
To pytanie spędza sen z powiek wielu przyszłym mamom, jednak uspokajające jest to, że sama reakcja alergiczna o łagodnym lub umiarkowanym przebiegu rzadko stanowi bezpośrednie zagrożenie dla płodu. Kluczowym czynnikiem jest dbanie o prawidłowe funkcjonowanie dróg oddechowych matki – niekontrolowana astma lub silny obrzęk śluzówek mogą prowadzić do epizodów niedotlenienia, co jest zjawiskiem niepożądanym dla prawidłowej organogenezy i wzrostu dziecka. Zatem to nie sama alergia jako proces immunologiczny stanowi problem, ale jej powikłania wynikające z braku odpowiedniego leczenia. Ponadto istotny jest także aspekt genetyczny – dzieci rodziców borykających się z atopią mają statystycznie wyższe prawdopodobieństwo rozwoju podobnych schorzeń w przyszłości. Nie jest to jednak regułą, a jedynie predyspozycją zapisaną w kodzie DNA.
Leczenie alergii w ciąży – które leki są bezpieczne?
Leczenie alergii w ciąży powinno być prowadzone rozważnie, etapowo i w oparciu o zasadę minimalnej skutecznej interwencji. Priorytetem jest kontrola choroby przy jednoczesnym zachowaniu najwyższego możliwego poziomu bezpieczeństwa dla rozwijającego się płodu. Postępowanie terapeutyczne u kobiety ciężarnej powinno w pierwszej kolejności opierać się na metodach niefarmakologicznych. Jeśli konieczne jest leczenie, preferowane są leki działające miejscowo ze względu na ich zmniejszone wchłanianie ogólnoustrojowe.
Leki do nosa
W profilaktyce alergicznego nieżytu nosa często stosowany jest kromoglikan sodowy. Jako stabilizator komórek tucznych hamuje uwalnianie histaminy, a pełny efekt uzyskuje się po 1–2 tygodniach regularnego stosowania. Przy nasilonych objawach bezwzględnie konieczna jest konsultacja z lekarzem, który może podjąć decyzję o zastosowaniu donosowych glikortykosteroidów – budezonidu lub mometazonu. Niekiedy po ukończeniu I trymestru stosuje się też donosowe leki antyhistaminowe (azelastyna) oraz doraźnie ksylometazolinę i oksymetazolinę.
|
|
|
Leki do oczu
Za bezpieczne w tym okresie uznawane są krople z kromoglikanem. Lekarz może również podjąć decyzję o zastosowaniu kropli z azelastyną czy ketotifenem.
Leki doustne
Jeżeli leczenie miejscowe nie przynosi wystarczającej kontroli objawów, można rozważyć doustne leki przeciwhistaminowe II generacji takie jak cetyryzyna i loratadyna. Decyzję o zastosowaniu leku doustnego zawsze podejmuje lekarz.
Skuteczną kontrolę alergii oraz łagodzenie jej objawów można osiągnąć dzięki odczulaniu, czyli immunoterapii swoistej. Jeśli terapia została rozpoczęta przed ciążą, to zazwyczaj po konsultacji z lekarzem możliwe jest jej kontynuowanie, szczególnie na etapie dawek podtrzymujących. Ciąża nie jest natomiast zalecanym okresem do rozpoczynania tej formy leczenia alergii.
Istotnym elementem jest także właściwa kontrola zaostrzeń astmy. U części kobiet w ciąży objawy choroby ulegają złagodzeniu, jednak u innych dochodzi do ich nasilenia – dotyczy to zwłaszcza pacjentek, u których astma już wcześniej miała ciężki przebieg. W tym czasie za bezpieczne uznaje się wziewne glikokortykosteroidy, które w wielu przypadkach pozwalają na skuteczną kontrolę choroby. W rzadkich sytuacjach lekarz może zalecić leczenie doustne, stosując najmniejsze skuteczne dawki i prowadząc terapię pod ścisłą kontrolą.
Jak leczyć alergię w trakcie karmienia piersią?
W okresie laktacji strategia terapeutyczna ulega lekkiej modyfikacji, choć priorytetem pozostaje ograniczenie przenikania substancji czynnych do pokarmu kobiecego. Alergia a karmienie piersią to relacja, która wymaga od matki dużej uważności. Większość nowoczesnych leków przeciwhistaminowych uznaje się za zgodne z karmieniem naturalnym, ponieważ ich stężenie w mleku jest śladowe i zazwyczaj nie wywołuje żadnych efektów ubocznych u niemowlęcia. Podobnie jak w ciąży, preferuje się stosowanie leków działających miejscowo. Ważne jest, aby przyjmować preparaty bezpośrednio po karmieniu, co daje organizmowi czas na częściowe zmetabolizowanie leku przed kolejnym przystawieniem dziecka do piersi. Monitorowanie zachowania malucha pod kątem ewentualnej senności czy rozdrażnienia jest w tym czasie standardową procedurą zalecaną mamom przyjmującym leki ogólnoustrojowe.
Domowe sposoby na alergię w trakcie ciąży i w trakcie laktacji
Metody naturalne stanowią doskonałe uzupełnienie, a czasem nawet bezpieczną alternatywę dla farmakologii. Podstawą jest rygorystyczne unikanie kontaktu z alergenami – częste wietrzenie pomieszczeń (poza godzinami najwyższego pylenia), stosowanie oczyszczaczy powietrza z filtrami HEPA oraz dbałość o higienę po powrocie ze spaceru (zmiana ubrań, prysznic). Bardzo skuteczne są irygacje nosa roztworami soli fizjologicznej lub wody morskiej, które mechanicznie usuwają pyłki i kurz z błon śluzowych. Można również wykonywać inhalacje z soli, które nawilżają drogi oddechowe, dzięki czemu łagodzą objawy. W przypadku zmian skórnych ukojenie przynoszą okłady z letniej wody oraz stosowanie hipoalergicznych emolientów, które odbudowują barierę lipidową naskórka i redukują świąd bez konieczności sięgania po sterydy.
Alergia w ciąży i podczas karmienia piersią – najczęściej zadawane pytania
Co się dzieje, jeśli u kobiety w ciąży wystąpi ciężka reakcja alergiczna?
W sytuacji wystąpienia wstrząsu anafilaktycznego lub gwałtownego obrzęku naczynioruchowego priorytetem jest ratowanie życia matki. W takich przypadkach podanie adrenaliny jest bezwzględnie konieczne i dopuszczalne mimo trwającej ciąży. Nagły spadek ciśnienia tętniczego u ciężarnej stanowi znacznie większe zagrożenie dla życia płodu niż samo podanie leku ratującego życie. Po opanowaniu ostrej fazy pacjentka zazwyczaj wymaga hospitalizacji w celu monitorowania dobrostanu płodu.
Czy reakcja alergiczna może spowodować poronienie?
Typowe reakcje alergiczne, np. katar sienny czy pokrzywka, nie są bezpośrednim czynnikiem sprawczym utraty ciąży. Jedynie ekstremalnie silne reakcje systemowe, przebiegające z niedotlenieniem i załamaniem wydolności krążeniowej, mogą teoretycznie wpłynąć na przebieg ciąży. Z tego względu tak istotne jest, aby nie lekceważyć narastających objawów i utrzymywać stały kontakt z alergologiem, który zadba o stabilizację stanu zdrowia przyszłej mamy.
Czy w ciąży można robić testy alergiczne?
Zaleca się, aby testy skórne, które wiążą się z kontrolowanym wprowadzeniem alergenu do organizmu i ryzykiem wystąpienia gwałtownej reakcji, odłożyć na czas po porodzie. Jeśli diagnostyka jest niezbędna, lekarze preferują testy z krwi (oznaczanie swoistych przeciwciał IgE), które są całkowicie bezpieczne dla dziecka i nie niosą za sobą ryzyka anafilaksji. Wyniki takich badań pozwalają na precyzyjne ukierunkowanie diety lub zmian w otoczeniu pacjentki.
Czy mogę karmić piersią, jeśli mam reakcję alergiczną?
Absolutnie tak. Reakcja alergiczna organizmu matki nie zmienia składu pokarmu w sposób, który mógłby zaszkodzić dziecku. Wręcz przeciwnie – karmienie piersią dostarcza niemowlęciu cennych przeciwciał i czynników immunomodulujących, które mogą w przyszłości chronić je przed rozwojem własnych alergii. Nie zaleca się profilaktycznych diet eliminacyjnych w ciąży w celu zapobiegania alergii u dziecka.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty