Holter EKG – przebieg, wskazania i interpretacja wyników. Jak spać z Holterem?
Badanie EKG metodą Holtera pozwala rejestrować pracę serca przez całą dobę. Wykonując je, można zdiagnozować zaburzenia, które ciężko jest uchwycić podczas badania echa serca czy na klasycznym EKG. Wynika to z faktu, że Holter zakłada się pacjentowi na całą dobę, a nawet kilka dni. Dzięki temu uzyskujemy informację o tym, jak zachowuje się mięsień sercowy podczas różnych sytuacji – tych bardziej aktywnych, jak i niewymagających dużego wysiłku.
Holter EKG to nieinwazyjne i bezbolesne badanie monitorujące czynność elektryczną serca przez całą dobę. Kiedy wykonuje się Holter EKG i na czym polega?
W jakim celu wykonuje się badanie Holter EKG?
Badanie elektrokardiograficzne (EKG) metodą Holtera ma na celu ciągłe monitorowanie czynności elektrycznej serca. Daje możliwość zapisu EKG w trakcie wykonywania przez chorego czynności zwyczajnych/codziennych, pozwalając znaleźć zależność między zmianami obecnymi w zapisie oraz dolegliwościami pacjenta. Częścią badania są także bardzo istotne informacje zawarte w tzw. dzienniku pacjenta. Holter EKG służy nie tylko do nieinwazyjnej diagnostyki pacjentów z dysfunkcją układu krążenia. Pomaga również określić rokowanie dla chorego, w szczególności zagrożenie nagłym zgonem sercowym. Obecnie rejestracja zapisu EKG może trwać nawet kilka dni i obejmować 12 odprowadzeń, co przekłada się na jego dokładność i większe możliwości diagnostyczne.
Wskazania do założenia Holtera EKG 24h są następujące:
- zaburzenia rytmu serca (odczuwanie kołatania serca czy złego samopoczucia),
- choroba niedokrwienna serca,
- zaburzenia rytmu serca obecne w trakcie snu,
- nawracające zasłabnięcia i utraty przytomności,
- nadciśnienie tętnicze,
- niewydolność serca,
- ocena skuteczności leczenia farmakologicznego,
- ocena działania wszczepionego stymulatora serca.
Co może wykazać Holter EKG?
Holter EKG pozwala również zobrazować zaburzenia rytmu serca (niekiedy groźne) występujące w trakcie snu, więc takie, których pacjent nie ma szans fizycznie odczuć. Podsumowując, Holter EKG może wykazać istniejące zaburzenia rytmu serca, pozwolić na ocenę repolaryzacji – u niektórych osób zbyt wczesna repolaryzacja może powodować idiopatyczne migotanie komór (spontaniczne, o niejasnej przyczynie) – wykazać obecność podłoża arytmii oraz określić aktywność autonomicznego układu nerwowego (AUN).
Holter EKG – przeciwwskazania do wykonania badania
Holter EKG nie ma żadnych przeciwwskazań do jego wykonania. Jest to badanie zupełnie nieinwazyjne i bezbolesne. Nie ma również podstaw do zlecania rutynowo Holtera EKG u każdego pacjenta. Badanie EKG metodą Holtera nie powinno być wykonywane w stanie bezpośredniego zagrożenia życia, gdyż istnieją metody diagnostyczne, których wyniki będą dostępne szybciej, a ten aspekt jest niewątpliwie korzystny dla pacjenta w zaistniałej sytuacji.
Jak wygląda i ile trwa badanie z użyciem Holtera EKG? Jak spać z Holterem?
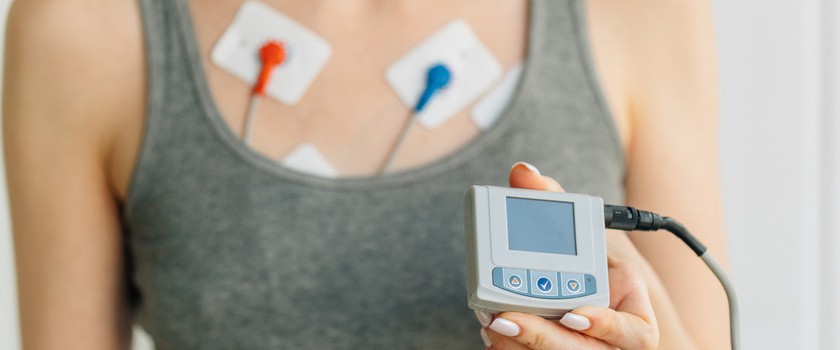
Wiele osób zastanawia się, czy i jak przygotować się do badania Holtera. Otóż nie trzeba w ogóle. Założenie urządzenia zaczyna się od odtłuszczenia przez technika miejsc na skórze (najczęściej środkiem alkoholowym), w których będą przyklejane elektrody aparatu. W zależności od rodzaju aparatu przykleja się w wyznaczonych miejscach od trzech do dwunastu jednorazowych elektrod. Elektrody są połączone z urządzeniem przewodami. Holter EKG to aparat przypominający wyglądem i rozmiarem telefon komórkowy, który posiada wyżej wymienione elektrody, wejście do komputera oraz miejsce na baterię. Umieszcza się go w przymocowanym do paska etui. Etui pacjent nosi np. na szyi lub ramieniu – jest to zależne od jego poczucia komfortu.
W trakcie noszenia aparatu pacjent musi zrezygnować z kąpieli, ponieważ istnieje wysokie ryzyko uszkodzenia urządzenia, a co za tym idzie niemożności wykonania badania. Często istnieje także obawa o to, jak spać z Holterem EKG, aby badanie było wiarygodne i żeby nie uszkodzić aparatu. Trzeba zadbać o to, aby noc w trakcie badania przespać w pozycji leżącej na plecach. Piżama powinna być luźna i wygodna. Częstym problemem jest odklejanie się elektrod Holtera. Najczęściej pacjent dostaje kilka sztuk elektrod na tzw. wszelki wypadek. Należy wtedy odpiąć starą elektrodę, a w jej miejsce przykleić nową i przypiąć do niej przewód. Kwestia ubioru w trakcie badania – najlepiej żeby ubrania były swobodne i zwiewne, aby niepotrzebnie nie dociskały i nie zahaczały się o elektrody.
Holter EKG – interpretacja wyników badania czynności serca
Interpretacja wyników badania Holtera EKG leży po stronie lekarza kardiologa. Analizuje on częstości pracy serca, rytm wiodący, czas trwania poszczególnych odstępów, wygląd odcinka ST oraz obecność arytmii – zarówno nadkomorowej, jak i komorowej. Prawidłowy wynik Holtera musi zostać także prawidłowo opisany przez lekarza. I co ważne, musi być zawsze skorelowany z oceną stanu zdrowia pacjenta.
Czym się różni Holter EKG od Holtera ciśnieniowego?
Podobne nazewnictwo jest wynikiem metody badania, jednak same badania oceniają zupełnie co innego. Założenie Holtera EKG ma na celu przeprowadzenie 24-godzinnej (najczęściej) oceny czynności elektrycznej serca – m.in. obecności arytmii komorowej czy zaburzeń przewodzenia. Nie ma możliwości pomiaru ciśnienia tętniczego.
Holter ciśnieniowy stosowany jest w diagnostyce nadciśnienia tętniczego i kontroli jego leczenia. Polega na 24-godzinnym monitorowaniu ciśnienia, w trakcie którego aparat mierzy je co 15–20 min, czyli około 70 pomiarów na dobę. Aparat wygląda tak samo jak ten od Holtera EKG z tą różnicą, że zamiast elektrod na klatce piersiowej obecny jest na przedramieniu mankiet do mierzenia ciśnienia, tak jak w tradycyjnym ciśnieniomierzu. Również tutaj pacjent powinien zapisywać w dzienniczku swoja aktywność w ciągu doby oraz ewentualne dolegliwości towarzyszące. Jest to przydatne narzędzie diagnostyczne, pozwalające wykluczyć lub potwierdzić nadciśnienie tętnicze, jego reakcję na zastosowane leczenie, albo zdiagnozować tzw. syndrom białego fartucha, kiedy to ciśnienie tętnicze podwyższone jest tylko podczas pomiaru w gabinecie lekarskim. Jest to również badanie nieinwazyjne i bezbolesne.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty