Radioterapia – co to jest, na czym polega i kiedy jest konieczna?
Radioterapia jest jedną z metod leczenia chorób nowotworowych. Polega na wykorzystaniu promieniowania jonizującego do niszczenia komórek w guzie nowotworowym i przerzutach. Oto najważniejsze informacje na temat tej metody leczenia.
Choć często kojarzy się z promieniowaniem podobnym do tego, z jakim mieliśmy do czynienia w przypadku zrzucenia bomby na Hiroszimę czy Nagasaki, to należy podkreślić, że radioterapia jest dość bezpieczną metodą. Chory po naświetlaniu nie stanowi źródła promieniowania i nie jest zagrożeniem dla otoczenia. Radioterapia stosowana jest zarówno do leczenia zmian onkologicznych, łagodzenia bólu, jak i zmian nienowotworowych.
Promieniowanie jonizujące stosowane w radioterapii uzyskuje się za pomocą urządzeń zwanych przyspieszaczami linowymi. Promieniowanie to oddziałuje bezpośrednio z cząsteczkami DNA, prowadząc do jonizacji zasad, z których są zbudowane. Promieniowanie jonizujące oddziałuje też w sposób pośredni, przyczyniając się do rozpadu cząsteczek wody zawartych w komórce, zwanego radiolizą. Produktem rozpadu jest tzw. rodnik tlenowy, będący aktywną formą tlenu. Rodnik reaguje z zasadami azotowymi zawartymi w DNA, prowadząc do uszkodzeń i w ostateczności śmierci komórki. Efektem obu tych rodzajów oddziaływań jest niszczenie komórek nowotworowych, co skutkuje zmniejszeniem się guza.
Znamy kilka rodzajów radioterapii. Ze względu na odległość źródła promieniowania od guza nowotworowego wyróżniamy:
- Brachyterapię, gdy źródło promieniowania umieszcza się w samym guzie lub w bezpośredniej okolicy. Stosowana w raku szyjki macicy czy raku gruczołu krokowego.
- Teleradioterapia, gdy źródło promieniowania znajduję się w pewnej odległości od chorego. Wykorzystywana przy większości nowotworów.
- Wyróżniamy także radioterapię radykalną, gdy celem jest całkowite zniszczenie nowotworu, oraz radioterapię paliatywną, kiedy nie wyleczymy zmian nowotworowych, ale możemy zmniejszyć objawy. Stosowana jest ona często podczas łagodzenia bólów nowotworowych przy przerzutach do kości.
Napromienienie może być stosowane jako jedyna metoda leczenia i jest wtedy nazywane samodzielną radioterapią. Często jednak radioterapia łączona jest z chemioterapią. Leczenie chemiczne może być zastosowane przed radioterapią, pod postacią leczenia indukcyjnego. Może być stosowane jednocześnie – jednoczasowa radiochemioterapia – lub jako leczenie uzupełniające po radioterapii.
Planowanie radioterapii
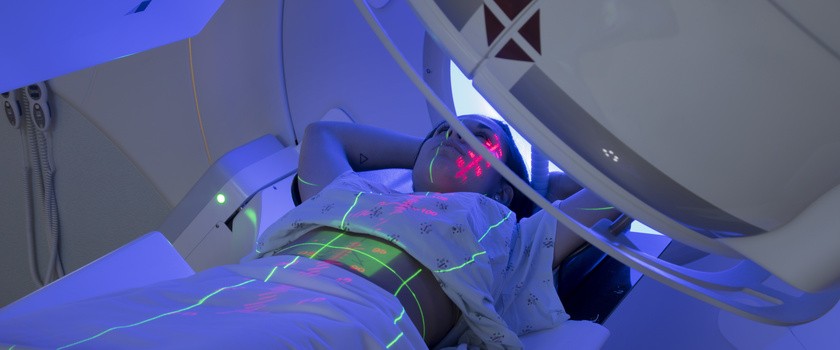
Planowanie radioterapii polega na wykonaniu specjalnej stabilizacji oraz tomografii komputerowej. Unieruchomienie wykonuje się w pomieszczeniu zwanym modelarnią. Technicy wykonują materac próżniowy, na którym kładziony jest chory. Dzięki specjalnemu mechanizmowi wysysania powietrza materac dopasowuje się do kształtu pacjenta. Oprócz materaca wykonuje się także maski unieruchamiające, szczególnie przydatne podczas napromieniania nowotworów mózgu lub głowy i szyi. Maski wykonane są ze specjalnego materiału termoplastycznego. W łaźni wodnej są podgrzewane do odpowiedniej temperatury, a następnie kładzione na skórę chorego. Materiał idealnie dopasowuje się do ciała pacjenta i zastyga niczym wosk. Uformowana maska daje możliwość odtwarzania pozycji chorego na aparacie, na którym będzie napromieniony. Stosowane są także specjalne podkładki stabilizujące.
Po wykonaniu unieruchomienia kolejny krok to tomografia komputerowa. Wykonuje się ją w tej samej pozycji, w której chorego unieruchamiano w modelarni. Pielęgniarka lub technik wykonuje kilka „tatuaży” na ciele pacjenta w postaci kropek, w celu lepszego oznaczenia położenia chorego. Ma to na celu zminimalizowanie błędów w ułożeniu i odtwarzalność planu leczenia.
Po wykonanej tomografii lekarz radioterapeuta w specjalnym programie do konturowania rysuje obszary, które będą napromienione. Często wykonuje się fuzję, czyli nałożenie na zdjęcia z tomografii obrazów z innych badań. Ma to na celu lepsze zobrazowanie obszarów, które będą napromieniane. Przykładem jest rezonans magnetyczny czy badanie PET. Następnie fizyk dobiera odpowiednią wielkość pól, ilość wiązek oraz energię promieniowania. Cel jest taki, aby na zaznaczony przez lekarza obszar podać odpowiednią dawkę, chroniąc przy tym sąsiednie narządy, zwane organami krytycznymi. To inaczej narządy będące w bliskim sąsiedztwie napromieniowanego obszaru, które nie są celem radioterapii, a ze względu na ważne funkcje, jakie pełnią, powinny być jak najbardziej ochronione. Mogą to być narządy szczególnie wrażliwe na dany rodzaj promieniowania, mogą kumulować podany izotop promieniotwórczy. Przykładem organów krytycznych jest na przykład pień mózgu i skrzyżowanie wzrokowe przy napromienianiu guzów mózgu.
Drogę chorego można opisać w kilku punktach:
- Kwalifikacja do radioterapii
- Unieruchomienie w modelarni
- Tomografia komputerowa do planowania leczenia
- Fuzja z innymi badaniami: MR czy PET (nie zawsze wymagane)
- Konturowanie przez radioterapeutę
- Wykonanie planu leczenia przez fizyka
- Radioterapia
Skutki radioterapii
Działania niepożądane możemy podzielić na wczesne (do 6 miesięcy) i późne (powyżej 6 miesięcy). Powikłania wczesne dotyczą tkanek, w których komórki stale i szybko się dzielą. Komórki te występują w nabłonku przewodu pokarmowego, drogach moczowych, naskórku czy w szpiku kostnym. Pierwsze objawy niepożądane pojawiają się już po 2-3 tygodniach od rozpoczęcia radioterapii. Mogą występować w miejscu napromienienia pod postacią zaczerwienienia na skórze lub zapalenia błon śluzowych. Objawy są też ogólnoustrojowe, jak np. osłabienie, problemy z koncentracją czy z zasypianiem. Odczyny wczesne mają charakter krótkotrwały i zazwyczaj są odwracalne.
Powikłania późne występują w tkankach, w których komórki wolno się mnożą. Dotyczą one takich narządów jak rdzeń kręgowy, płuca, wątroba. Może dojść do zwłóknienia płuc, zmian martwiczych na skórze lub trwałych zmian neurologicznych, takich jak porażenie.
Poważnym powikłaniem jest wyindukowanie wtórnego nowotworu. Zdarza się to np. u pacjentek poddawanych radioterapii na gruczoł piersiowy. Wiele lat po leczeniu w miejscu uprzednio napromienianym stwierdza się mięsaka piersi. Na szczęście jest to rzadkie powikłanie.
Odczyny późne mają charakter długotrwały i zazwyczaj są nieodwracalne.
Kiedy radioterapia jest konieczna?
Decyzję o radioterapii podejmuje oczywiście lekarz radioterapeuta. Aby móc zaplanować i przeprowadzić radioterapię, wymagane jest potwierdzenie histopatologiczne nowotworu u chorego. W przypadku przerzutów do kości konieczne jest badanie obrazowe potwierdzające zmiany nowotworowe.
Radioterapię stosuje się jako leczenie uzupełniające po leczeniu chirurgicznym. Przykładem są pacjentki poddane leczeniu oszczędzającemu raka piersi, u których radioterapia jest standardem postępowania. Radioterapia jest często stosowana w przypadku, gdy zabieg operacyjny był nieradykalny, a w badaniu histopatologicznym wyszły wąskie marginesy chirurgiczne. Wąskie marginesy oznaczają właśnie brak doszczętności zabiegu onkologicznego. Radioterapia stosowana jest także jako leczenie przedoperacyjne. Napromienianie takie może zmniejszyć wielkość nowotworu i poprawić radykalność zabiegu chirurgicznego. W taki sposób napromienić można pewne przypadki mięsaków tkanek miękkich, szczególnie tych, gdzie zmiany są zlokalizowane na kończynach.
Czy każdy ból można leczyć radioterapią?
Zdecydowanie nie. Napromienia się zmiany przerzutowe do kości, które dają dolegliwości bólowe. Radioterapią nie leczy się zmian zwyrodnieniowych.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty