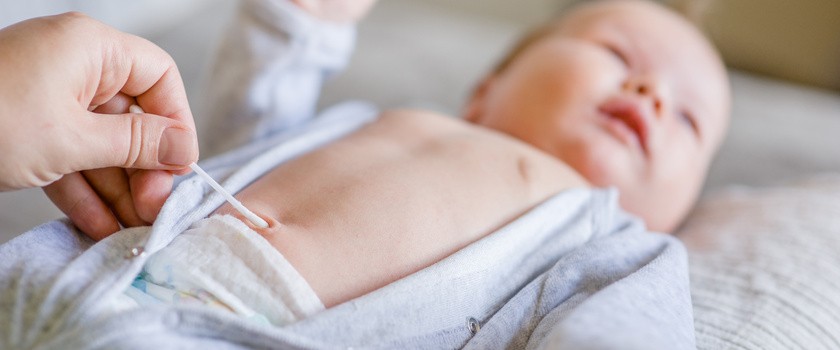
Pępek noworodka – jak dbać o kikut pępowinowy?
Przyjście dziecka na świat budzi w rodzicach wiele radości, ale także obaw. Rodzice, choć chcieliby zaopiekować się maleństwem jak najlepiej, zazwyczaj boją się, by niechcący nie skrzywdzić tak małego człowieka. Z pewnością pielęgnacja pępka stanowi jedno z trudniejszych wyzwań. Jak dbać o kikut pępowinowy? Kiedy powinien odpaść? Problem ten rodzi wiele pytań. Warto zasięgnąć rady profesjonalistów zajmujących się noworodkami na co dzień – położnej lub lekarza. Rady naszych babć, choć cenne, mogą w tym przypadku okazać się nieaktualne. Dlaczego?
Kikut pępowinowy – pielęgnacja na sucho
W przeciwieństwie do sposobów stosowanych przed laty, obecnie rekomenduje się tzw. suchą pielęgnację pępka. W oparciu o wytyczne Nadzoru Krajowego w dziedzinie neonatologii i Światowej Organizacji Zdrowia (WHO) zwraca się szczególną uwagę na zachowanie właściwej higieny podczas pielęgnacji pępka, utrzymywanie go w czystości i unikanie moczenia w wodzie.
Przed przystąpieniem do pielęgnacji pępowiny należy dokładnie umyć ręce wodą z mydłem. Podczas kąpieli dziecka do czasu zagojenia kikuta należy nalewać nieco mniej wody do wanienki – tak, aby nie moczyć kikuta. Jeśli dojdzie do zabrudzenia kałem lub moczem, należy przemyć kikut pępowinowy czystą wodą z mydłem, a po umyciu dokładnie osuszyć, dotykając delikatnie ręcznikiem.
Ubierając dziecko po kąpieli, nie należy niczym przykrywać kikuta pępowiny. Pieluszka powinna być zawinięta poniżej kikuta pępowiny, aby zapewnić swobodny dostęp powietrza. Obecnie można nabyć pieluszki ze specjalnym wycięciem na pępek.
Taki sposób pielęgnacji pomaga szybko odpaść pozostałości po pępowinie łączącej matkę i dziecko.
Kikut noworodka – czym i jak go przemywać?
W przypadku złych warunków higienicznych lub konieczności długiego przebywania dziecka w szpitalu – zwłaszcza w wieloosobowych salach – można zastosować antyseptyk. Jednak po wypisaniu dziecka ze szpitala do domu nie jest już konieczne codzienne stosowanie środka odkażającego.
Preparat antyseptyczny można ponadto zastosować wtedy, kiedy zauważone zaczerwienienie jest większe od obszaru 5 mm wokół pępka. Preparat odkażający należy stosować wówczas raz na dobę, zwracając uwagę na dokładne jego naniesienie na całą powierzchnię kikuta, ze szczególnym uwzględnieniem nasady. Roztwór ten pomoże w odkażeniu skóry. Przy braku zaczerwienienia nie ma potrzeby stosowania roztworu oktenidyny. Nadmierna dezynfekcja może podrażniać skórę wokół pępka i pozbawiać fizjologicznej flory bakteryjnej.
W aptece dostępne są płyny do dezynfekcji np. z oktenidyną, która działa bakteriobójczo wobec bakterii Gram-dodatnich i Gram-ujemnych, a także wobec grzybów i wirusów.
Fiolet, gencjana – czy to dobry sposób?
Obecnie nie stosuje się tych związków do pielęgnacji pępka. Są to roztwory o działaniu bakteriobójczym, jednak barwią skórę, przez co utrudniają zauważenie obrzęku lub zmian skórnych, które mogą pojawić się wokół pępka i opóźnić dostrzeżenie stanu zapalnego.
Czy pępek noworodka można myć alkoholem?
Roztwory etanolu nie są już stosowane do pielęgnacji pępka.
Według najnowszych źródeł etanol nie wysusza kikuta pępowinowego, mimo że działa tak na skórę. Ma niewystarczające działanie odkażające i może wydłużać czas odpadnięcia kikuta pępowiny. Ponadto podrażnia skórę dziecka i może utrudniać rozpoznanie infekcji. Etanol może również przedostawać się do organizmu dziecka. W przypadku wcześniaków jest to szczególnie niebezpieczne – alkohol znacznie łatwiej przenika przez skórę dzieci urodzonych przedwcześnie i jest wówczas toksyczny; absolutnie nie należy go używać do pielęgnacji kikuta pępowiny.
Zapalenie pępka i jego następstwa
Odejście od stosowania środków antyseptycznych w pielęgnacji pępka noworodka wymaga szerokiej edukacji rodziców opiekujących się dzieckiem. Rodzice powinni wiedzieć, co może wskazywać na rozpoczynający się stan zapalny pępka i pierwsze objawy zakażenia, co powinno ich zaniepokoić oraz jak powinni postępować, gdy dostrzegą coś niepokojącego. Ropna wydzielina czy zaczerwienienie powinny skłonić opiekunów do kontaktu z lekarzem lub położną. Zapalenie pępka, które nie zostanie w porę dostrzeżone, może rozwijać się i rozprzestrzeniać na narządy wewnętrzne, doprowadzić do zapalenia otrzewnej i narządów miednicy.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty






















