Oparzenia – stopnie, pierwsza pomoc
Statystyki dotyczące oparzeń w Polsce są zatrważające. Każdego roku oparzeniom ulega około 300–400 tysięcy osób, z czego prawie 50–70% stanowią dzieci. Pomimo dość dużej powszechności nadal nie każdy wie, jak udzielić pierwszej pomocy osobie oparzonej, a właśnie te czynności mają ogromny wpływ na leczenie oraz gojenie się rany. Jakie są rodzaje oparzeń? Jak ocenić stopień oparzenia skóry? Czy każde oparzenie wymaga pomocy medycznej?
Spis treści:
1. Czym są oparzenia?
2. Stopnie oparzeń
3. Rodzaje oparzeń
4. Pierwsza pomoc przy oparzeniach termicznych
5. Pierwsza pomoc przy oparzeniach elektrycznych
6. Pierwsza pomoc przy oparzeniach chemicznych
7. Pierwsza pomoc przy oparzeniach radiacyjnych
8. Oparzenia – kiedy udać się do lekarza?
Czym są oparzenia?
Oparzenie jest jednym z rodzajów uszkodzeń skóry, któremu niekiedy towarzyszy uraz głębiej położonych tkanek – mięśni, a w skrajnych przypadkach nawet i kości. Najczęściej do oparzenia dochodzi w wyniku oddziaływania na skórę wysokiej temperatury – powyżej 42°C, co skutkuje denaturacją struktur białkowych. Jeśli na skórę zadziała bodziec termiczny o temperaturze powyżej 55°C, destrukcji ulega naskórek. Następuje koagulacja, czyli ścinanie się białka, martwica (zazwyczaj nieodwracalna) oraz przekrwienie.
Do oparzenia może dojść również w wyniku działania energii elektrycznej, substancji chemicznych lub różnego rodzaju promieniowania. Nie zawsze przyczyną oparzenia jest jeden bodziec, zwłaszcza w wypadkach samochodowych lub przemysłowych, dlatego warto wiedzieć, jak udzielić pierwszej pomocy poszkodowanym w przypadku każdego rodzaju poparzenia.
Stopnie oparzeń
Czynności wykonywane podczas udzielania pierwszej pomocy osobie poparzonej są uzależnione od głębokości oraz powierzchni oparzenia. Żeby ocenić stopień zaawansowania uszkodzenia, zarówno świadkom wypadku wzywającym karetkę, jak i samym służbom ratowniczym z pomocą przychodzi 4-stopniowa klasyfikacja oparzeń.
Biorąc pod uwagę głębokość oparzenia, wyróżnia się:
| Stopień oparzenia | Głębokość oparzenia | Objawy oparzenia | Czas gojenia | |
|---|---|---|---|---|
|
Oparzenia I stopnia |
– naskórek |
rumień, obrzęk, bolesność, pieczenie, po około 2–3 dniach odczuwane jest silne swędzenie |
do 7–10 dni |
|
|
Oparzenia II stopnia |
II A |
– naskórek |
zaczerwienienie skóry, obrzęk, bolesność, skóra pozostaje elastyczna, pęcherze wypełnione żółtawym płynem surowiczym
|
do 14 dni
|
|
II B |
– naskórek |
skóra przybiera kolor od białego poprzez różowy do czerwonego, słabiej odczuwana bolesność, zmniejszona elastyczność, pojawiające się pęcherze bardzo szybko ulegają pęknięciu |
powyżej 2 tygodni |
|
|
Oparzenia III stopnia |
– naskórek |
skóra przybiera kolor brązowy, brunatny lub czarny i staje się twarda, kurczliwa, pozbawiona elastyczności, brak odczuwania bólu ze względu na uszkodzenie nerwów skórnych |
różny dla każdego przypadku |
|
|
Oparzenia IV stopnia |
– cała grubość skóry |
skóra ulega zwęgleniu, występuje całkowita martwica tkanek i dochodzi do odsłonięcia narządów wewnętrznych, brak dolegliwości bólowych |
różny dla każdego przypadku |
|
Istnieje również podział uwzględniający powierzchnię ciała, która uległa oparzeniu. Zgodnie z nim wyróżnia się:
Oparzenia lekkie:
- oparzenia II stopnia obejmujące mniej niż 15% powierzchni ciała osoby dorosłej,
- oparzenia II stopnia obejmujące mniej niż 10% powierzchni ciała dziecka,
- oparzenia III stopnia nie przekraczające 5% powierzchni ciała osoby dorosłej.
Oparzenia średnie:
- oparzenia II stopnia obejmujące 15–25% powierzchni ciała osoby dorosłej,
- oparzenia II stopnia obejmujące 10–20% powierzchni ciała dziecka,
- oparzenia III stopnia obejmujące 5–10% powierzchni ciała.
Oparzenia ciężkie:
- oparzenia II stopnia obejmujące powyżej 25% powierzchni ciała osoby dorosłej,
- oparzenia II stopnia obejmujące powyżej 20% powierzchni ciała dziecka,
- oparzenia III stopnia obejmujące powyżej 10% powierzchni ciała.
Do oparzeń ciężkich zalicza się również wszystkie oparzenia obejmujące drogi oddechowe, oparzenia elektryczne oraz oparzenia z towarzyszącym urazem.
Rodzaje oparzeń
Ze względu na przyczynę oparzeń wyróżnia się:
- Oparzenia termiczne, które mogą być wywołane np. gorącym płynem, płomieniem, kontaktem z gorącym przedmiotem czy parą wodną.
- Oparzenia elektryczne, pośród których rozróżnia się oparzenia:
– niskonapięciowe <1000 V,
– wysokonapięciowe >1000 V,
– wywołane łukami elektrycznymi.
Do oparzenia elektrycznego dochodzi, gdy człowiek jednocześnie dotknie dwóch miejsc o różnych potencjałach elektrycznych. Tworzy się wówczas zamknięty obwód elektryczny, którego częścią, a dokładniej opornikiem, staje się ludzkie ciało świetnie przewodzące prąd, zwłaszcza tkanki o małym oporze – krew, naczynia, mięśnie. Na pierwszy rzut oka oparzenie elektryczne nie wygląda poważnie – na skórze widoczne jest jedynie miejsce wejścia i wyjścia prądu. W miejscach tych doszło do głębokiego oparzenia termicznego w wyniku skumulowania się energii elektrycznej. Nie oznacza to jednak, że przechodzący przez ciało prąd nie wywołał uszkodzeń narządów wewnętrznych, takich jak: serce, nerki, wątroba, co prowadzi do zaburzeń rytmu serca, zmian niedokrwiennych czy niewydolności krążeniowej. Uszkodzenia te mogą ujawnić się dopiero po kilku minutach, godzinach, a nawet miesiącach od oparzenia. Dodatkowo podczas przepływu prądu przez ludzkie ciało dochodzi do wydzielenia dużej ilości energii cieplnej, która powoduje rozgrzanie kości i powstanie wysokiej temperatury, co skutkuje „ugotowaniem mięśni”.
- Oparzenia chemiczne powstałe na skutek działania żrących substancji chemicznych w postaci gazowej, płynnej lub stałej.
- Oparzenia radiacyjne wywołane przez promieniowanie, w tym RTG i UV.
Oparzenia – pierwsza pomoc
Osobie oparzonej należy jak najszybciej udzielić pierwszej pomocy, aby ograniczyć rozprzestrzenianie i pogłębianie się rany oparzeniowej. Szybka pomoc poprawia zarówno rokowania, jak i wpływa na dalszy przebieg leczenia i gojenia się rany.
Niezależnie od sytuacji w pierwszej kolejności należy zadbać o bezpieczeństwo osoby poszkodowanej oraz osoby pomagającej. Następnie powinno ocenić się głębokość oraz rozległość oparzenia i ustalić, co było jego przyczyną.
Zwiększoną czujność należy zachować, zwłaszcza jeśli nie jest odczuwany ból, ponieważ może okazać się, że doszło do oparzenia z uszkodzeniem zakończeń nerwowych.
Żeby ocenić rozległość oparzenia, najczęściej wykorzystuje się regułę Wallace’a, czyli tzw. „regułę dziewiątek”, według której ciało podzielone jest na obszary stanowiące 9% lub 18% całej powierzchni ciała. Zgodnie z regułą:
– głowa stanowi 9% powierzchni ciała,
– każda kończyna górna stanowi 9% powierzchni ciała,
– przednia część tułowia stanowi 18% powierzchni ciała (9% brzuch i 9% klatka piersiowa),
– tylna część tułowia stanowi 18% powierzchni ciała,
– każda kończyna dolna stanowi 18% powierzchni ciała,
– krocze stanowi 1% powierzchni ciała.
Pierwsza pomoc – oparzenia termiczne
- Upewnij się, że zarówno osobie poszkodowanej, jak i tobie nie zagraża żadne niebezpieczeństwo.
- Usuń czynnik parzący.
- Określ powierzchnię i głębokość oparzenia, a także jego przyczynę. W razie potrzeby wezwij zespół ratownictwa medycznego.
- Oparzone miejsce schładzaj zgodnie z regułą 3 × 15, czyli oparzenie chłodzimy ciągłym strumieniem czystej wody o temperaturze 15°C przez 15 minut w odległości około 15 cm od oparzenia skóry. Nigdy nie schładzamy bezpośrednio rany oparzeniowej i nie używamy lodowatej wody, aby nie wychłodzić organizmu.
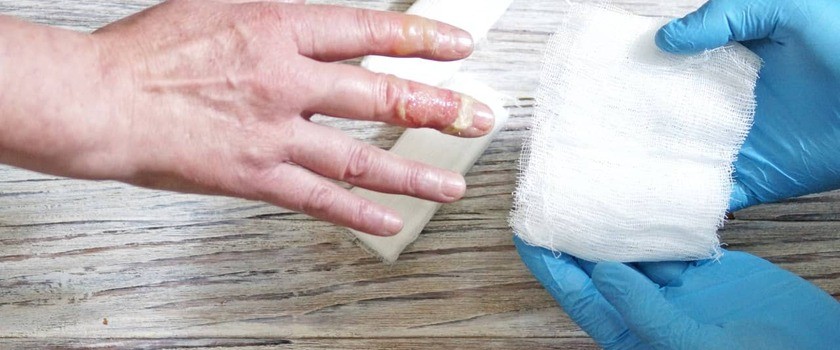
- Oparzoną skórę zabezpiecz jałowym opatrunkiem.
- Nie nakładaj żadnych kremów czy maści ani tym bardziej nie smaruj oparzonego miejsca smalcem lub masłem – może to utrudnić oddawanie ciepła przez oparzone tkanki.
- W razie potrzeby podaj poszkodowanemu leki przeciwbólowe – nawet niewielkie oparzenie powierzchniowe może powodować dolegliwości bólowe.
Jeśli oparzeniu uległy kończyny, usuń wszelką biżuterię ze względu na możliwość wystąpienia obrzęków.
Pierwsza pomoc – oparzenia elektryczne
- Upewnij się, że zarówno osobie poszkodowanej, jak i tobie nie zagraża żadne niebezpieczeństwo.
- Ustal, czy osoba poszkodowana nie ma już kontaktu ze źródłem prądu.
- Jeśli nadal ma: odciągnij ją, nie dotykając jej bezpośrednio, lub usuń źródło prądu za pomocą przedmiotu wykonanego z drewna, plastiku lub gumy (materiały te nie przewodzą prądu) albo – o ile istnieje taka możliwość – odłącz zasilanie, wyłącz bezpieczniki lub wyjmij wtyczkę z gniazdka.
- Określ powierzchnię i głębokość oparzenia. Sprawdź podstawowe funkcje życiowe i wezwij zespół ratownictwa medycznego.
- Jeśli osoba poszkodowana nie wykazuje funkcji życiowych, rozpocznij resuscytację krążeniowo-oddechową.
- Jeśli osoba poszkodowana wykazuje funkcje życiowe – CZUJĘ na policzku oddech, SŁYSZĘ szmer oddechu, WIDZĘ unoszenie się i opadanie klatki piersiowej – ułóż ją w pozycji bocznej bezpiecznej i oczekuj na przyjazd służb ratowniczych.
- Jeśli sytuacja na to pozwala, możesz schładzać oparzone miejsce zgodnie z regułą 3 × 15, czyli oparzenie chłodzimy ciągłym strumieniem czystej wody o temperaturze 15°C przez 15 minut w odległości około 15 cm od oparzenia skóry. Nigdy nie schładzamy bezpośrednio rany oparzeniowej i nie używamy lodowatej wody, aby nie wychłodzić organizmu.
- Oparzoną skórę zabezpiecz jałowym opatrunkiem.
Pierwsza pomoc – oparzenia chemiczne
- Upewnij się, że zarówno osobie poszkodowanej, jak i tobie nie zagraża żadne niebezpieczeństwo. Pierwszej pomocy należy udzielać w rękawiczkach, z maseczką lub innym materiałem na twarzy.
- Określ powierzchnię i głębokość oparzenia. Sprawdź podstawowe funkcje życiowe i wezwij zespół ratownictwa medycznego.
- Wywietrz skażone pomieszczenie – otwórz drzwi i okna, uruchom wentylację.
- Zdejmij z osoby poszkodowanej odzież.
- Usuń substancję chemiczną ze skóry i/lub błon śluzowych poprzez obfite przemywanie letnią, bieżącą wodą przez około 30 minut. Staraj się kierować strumień wody tak, aby nie wypłukiwać substancji na zdrową skórę. UWAGA! Wyjątkiem jest wapno gaszone (tlenek wapnia), który wchodzi w reakcje z wodą i w pierwszej kolejności usuwa się je na sucho, a dopiero później wypłukuje wodą.
- Oparzoną skórę zabezpiecz jałowym opatrunkiem.
- W razie potrzeby podaj poszkodowanemu leki przeciwbólowe – oparzeniom chemicznym zazwyczaj towarzyszą silne bóle.
Jeśli istnieje taka możliwość, zabezpiecz środek chemiczny (opakowanie, informację o składzie), który wywołał oparzenie.
Pierwsza pomoc – oparzenia radiacyjne
Najczęstszymi oparzeniami radiacyjnymi są oparzenia słoneczne spowodowane zbyt długim przebywaniem na ostrym słońcu, niestosowaniem lub zbyt rzadką reaplikacją kremów z filtrami SPF. Pierwsze objawy pojawiają się po upływie 4–6 godzin od momentu ekspozycji i mogą utrzymywać się do kilku dni. Zalicza się do nich zaczerwienioną, swędzącą, piekącą i bolesną skórę (nawet przy lekkim dotknięciu), a w poważniejszych przypadkach pęcherze wypełnione płynem surowiczym.
Osoba poparzona powinna:
- schłodzić oparzoną skórę za pomocą chłodnej wody,
- zastosować np. apteczne preparaty po opalaniu przynoszące ulgę i wspomagające proces regeneracji,
- spożywać duże ilości płynów,
- chronić poparzone miejsca przed ponowną ekspozycją na promieniowanie słoneczne.
Oparzenia – kiedy udać się do lekarza?
Nie wszystkie oparzenia wymagają konsultacji lekarskiej, natomiast należy niezwłocznie zgłosić się do specjalisty, jeśli:
- oparzeniu uległo dziecko, kobieta w ciąży lub osoba cierpiąca na choroby przewlekłe (np. cukrzyca, nadciśnienie),
- oparzeniu uległa znaczna powierzchnia ciała (ustalenie zgodnie z regułą dziewiątek lub dłoni),
- doszło do oparzenia II lub III stopnia,
- oparzeniu uległy miejsca delikatne, takie jak: twarz, narządy płciowe czy drogi oddechowe,
- doszło do oparzenia chemicznego lub elektrycznego.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty