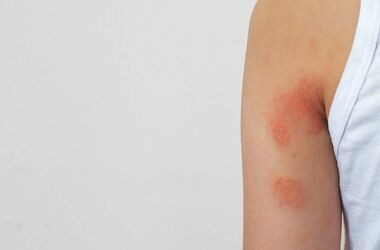
Dermatillomania – co to jest? Co zrobić, kiedy chęć skubania skóry jest silniejsza?
Neurotyczne drapanie skóry czy też patologiczne skubanie skóry – to dwa określenia, które stosowane są zamiennie w przypadku dermatillomanii (PSP, ang. Pathological Skin Picking). PSP jest często porównywane do uzależnienia, ponieważ pacjenci z dermatillomanią odczuwają ogromną potrzebę czy wręcz przymus skubania swojego naskórka. Jak radzić sobie w sytuacji, w której nie możemy przestać rozdrapywać skóry?
Dermatillomania to zaburzenie, które wywoływane jest najczęściej przez stres. W niektórych przypadkach postawienie tego typu diagnozy wymaga wdrożenia odpowiedniego leczenia w celu zapobiegania lub ograniczenia niekorzystnych skutków jej występowania.
- Co to jest dermatillomania?
- Dermatillomania – jakie są objawy zaburzenia? Diagnoza
- Dermatillomania – przyczyny
- Jak leczy się dermatillomanię?
Co to jest dermatillomania?
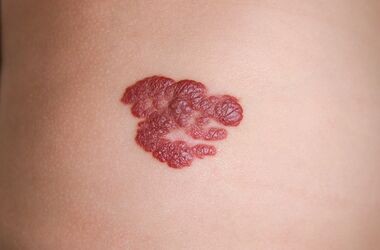
Dermatillomania zaliczana jest do zaburzeń kontroli impulsów, a niekiedy definiowana jest także jako rodzaj zaburzeń obsesyjno-kompulsywnych. Polega ona na celowym, zrytualizowanym skubaniu skórek, drapaniu czy też pocieraniu zdrowej skóry prowadzącym do jej uszkodzenia. Zachowania takie, oprócz oczywistego negatywnego wpływu na stan skóry oraz potencjalne jej zakażenia czy też powstawania blizn, wpływają również na życie społeczne, uniemożliwiając w niektórych przypadkach codzienne funkcjonowanie osobie z tego typu zaburzeniem. Specjaliści nie są zgodni co do jednoznacznej klasyfikacji tego typu zachowań. Część z nich kwalifikuje dermatillomanię jako tzw. zachowania repetytywne dotyczące ciała (BFRB, ang. Body-Focused Repetitive Behaviors), natomiast inni zaliczają ją do zaburzeń obsesyjno-kompulsywnych.
Dermatillomania – jakie są objawy zaburzenia? Diagnoza
Jednoznaczna klasyfikacja zaburzeń związanych z dermatillomanią jest trudna. Spowodowane jest to przez fakt, że łagodne objawy z nią związane, takie jak np. drapanie po głowie, występują u większości ludzi w społeczeństwie. Ważne jest natomiast, jaki procent osób zmaga się z zaburzeniami, które znacząco wpływają na ich codzienne funkcjonowanie. Mogą one także prowadzić do trwałych uszkodzeń skóry czy błony śluzowej.
Przy ustalaniu rozpoznania lekarz kieruje się kryteriami, takimi jak:
- wyraźne zmiany w wyglądzie skóry niebędące przyczyną innych chorób, np. dermatologicznych,
- stwierdzenie narastającego stresu, który może być rozładowany jedynie poprzez skubanie skóry,
- nawracający charakter,
- zaburzenia funkcjonowania społecznego.
Ocenia się, że przy tak wąskich kryteriach dermatillomanię zdiagnozować można u ok. 0,2% populacji. W przypadku nie brania pod uwagę czynnika stresowego oraz społecznego, a jedynie uciążliwe i nawracające skubanie skóry czy też zdrapywanie strupów, zaburzenie to można stwierdzić u niemal 2% osób. Z tego względu jednoznaczna klasyfikacja jest trudna i często sprawia trudności klinicystom.
Dermatillomania – przyczyny
Dermatillomania spowodowana jest najczęściej przez silny stres, jaki przeżywa osoba dotknięta tym zaburzeniem. Związana jest bardzo często z narastaniem lęku, który może być rozładowany jedynie poprzez skubanie ust, drapanie głowy oraz inne formy uszkadzania skóry. U niektórych osób zaburzenie to pojawia się również w sytuacjach, w których odczuwają znudzenie. Według badań różnego rodzaju zachowania określane jako dermatillomania najczęściej występują wśród studentów. Ocenia się, że łagodne objawy nieprowadzące do trwałych uszkodzeń mogą być stwierdzane nawet u 80–90% uczniów szkół wyższych. Zaburzenia te nasilają się w okresach egzaminów czy też w trakcie trwania sesji. Zachowania związane z dermatillomanią pojawiają się niekiedy podświadomie, a dana osoba nie zauważa samego aktu. W niektórych przypadkach natomiast ma ona świadomość wykonywania danej czynności, będąc jednocześnie przeświadczona o jej bezsensowności, a nawet szkodliwości. Warto podkreślić, że często wraz z dermatillomanią diagnozuje się inne zaburzenia, takie jak kleptomanię (niezdolność do powstrzymania się od impulsu kradzieży), bulimię, trichotillomanię (przymus lub chęć wyrywania swoich włosów) czy różnego rodzaju lęki oraz fobie.
Dermatillomania objawiająca się u dzieci w postaci np. nerwowego drapania częściej obserwowana jest w sytuacji całościowych zaburzeń rozwoju. Nie oznacza to jednak, że dzieci zdrowe nie zmagają się z tego typu przypadłością. Pierwsze symptomy związane ze skubaniem obserwuje się najczęściej między 12. a 16. rokiem życia. W tym okresie specjaliści wiążą ją z pojawiającymi się zmianami trądzikowymi na skórze.
Jak leczy się dermatillomanię?
Problem związany z leczeniem dermatillomanii jest złożony, a proces leczniczy powinien przebiegać we współpracy z psychiatrą, psychologiem oraz środowiskiem osoby dotkniętej przez to zaburzenie. Przede wszystkim należy stwierdzić, czy dana osoba choruje na dodatkowe zaburzenia, takie jak depresja czy też zaburzenia lękowe. Ważne jest również zebranie dokładnego wywiadu, w którym należy stwierdzić, od kiedy występują dolegliwości, jak się objawiają, czy są obecne nieprzerwanie, w jakich okresach ulegają zaostrzeniu oraz czy w rodzinie ktokolwiek choruje psychicznie. Wiele osób cierpiących z powodu dermatillomanii próbuje samodzielnie walczyć z tą przypadłością, np. ubierając rękawiczki. Skuteczność tej metody jest jednak niska i często wiąże się z niepowodzeniem. W leczeniu kluczową rolę odgrywa praca z psychologiem oraz psychoterapia. W razie potrzeby możliwe jest także zastosowanie leczenia farmakologicznego mającego na celu np. redukcję lęku.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty