Szkarlatyna (płonica) – objawy, przyczyny i leczenie
Szkarlatyna (płonica) jest ostrą chorobą zakaźną, która typowa jest głównie dla dzieci, chociaż zdarza się, że dotyka również osoby dorosłe. Warto wiedzieć, czym różni się w przebiegu w różnych grupach wiekowych, a także w jaki sposób ją leczyć.
- Szkarlatyna (inaczej płonica) – co to za choroba?
- Szkarlatyna u dzieci
- Szkarlatyna u dorosłych. Czy można się zarazić?
- Szkarlatyna w ciąży
- Szkarlatyna – objawy choroby
- Charakterystyczny objaw szkarlatyny: wysypka
- Zakażenie szkarlatyną. Jak można mu zapobiec?
- Szkarlatyna - przebieg choroby, ile trwa?
- Z czym można pomylić szkarlatynę? Diagnostyka i rozpoznanie
- Jak przebiega leczenie szkarlatyny?
- Powikłania po szkarlatynie
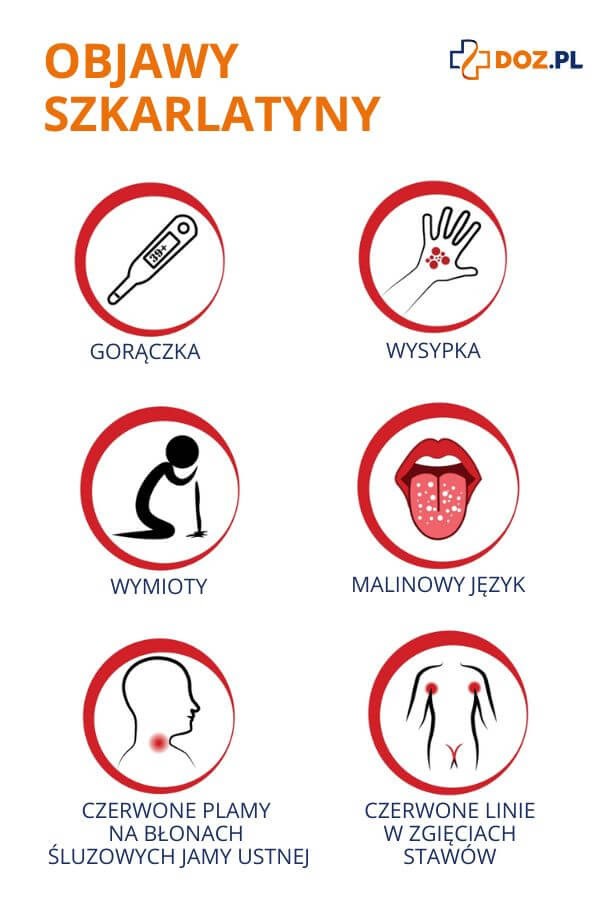
Szkarlatyna to choroba zakaźna, która może wystąpić u dzieci i dorosłych. Do zakażenia dochodzi najczęściej drogą kropelkową lub poprzez bezpośredni kontakt z osobą chorą. Do charakterystycznych objawów choroby należą wysoka gorączka, wysypka skórna, ból gardła, tzw. „malinowy język” oraz złuszczanie się naskórka.
Szkarlatyna (inaczej płonica) – co to za choroba?
Szkarlatyna jest chorobą wywoływaną zakażeniem paciorkowcami z grupy A (paciorkowiec ropotwórczy, β-hemolizujący). Do innych chorób wywoływanych przez te bakterie należy m.in. angina, róża oraz liszajec. Do zakażenia dochodzi drogą kropelkową lub poprzez bezpośredni kontakt z przedmiotami użytkowanymi przez chorego. Okres wylęgania szkarlatyny wynosi od 1 do 5 dni. Cechą charakterystyczną płonicy jest gorączka oraz obecność wysypki na skórze i błonach śluzowych.
Szkarlatyna u dzieci
Szkarlatyna może wystąpić w każdym wieku, choć najczęściej obserwuje się jej objawy u dzieci w wieku przedszkolnym i szkolnym, dlatego nazywana jest chorobą wieku dziecięcego. Wynika to z faktu regularnego przebywania dzieci w skupiskach oraz braku przestrzegania zasad higieny (wspólne zabawki, ręczniki).
Obecnie szkarlatyna, jeśli tylko jest odpowiednio leczona, nie jest już tak niebezpieczna dla dzieci jak dawniej. Nie należy jej jednak lekceważyć, a leczenie zawsze powinno się odbywać pod kontrolą lekarza.

Szkarlatyna u dorosłych. Czy można się zarazić?
Choć szkarlatyna uznawana jest za chorobę, na którą zapadają głównie dzieci, dorosły także może się zarazić. Płonica u dorosłych zazwyczaj ma ostrzejszy przebieg niż u dzieci. Najczęściej obserwuje się ostry początek objawów, który jednak rzadko prowadzi do powstawania powikłań. Do najczęstszych symptomów szkarlatyny u dorosłych należą gorączka, ból gardła i wysypka skórna. W rzadkich przypadkach, przy skrajnie ostrym przebiegu choroby, może dojść do uszkodzenia wątroby, zapalenia mięśnia sercowego lub nerek. Niekiedy powikłaniem nieleczonej płonicy może być ropień okołomigdałkowy, zapalenie ucha środkowego lub zatok.
Szkarlatyna w ciąży
Kobiety w ciąży chore na płonicę powinny być pod stałą opieką lekarza. Szkarlatyna nie stanowi bezpośredniego zagrożenia dla kobiety w ciąży i dziecka. Stosuje się tu podobną kurację, jak u pozostałych osób, czyli antybiotykoterapię oraz leki łagodzące objawy chorobowe.
Szkarlatyna – objawy choroby
Objawy szkarlatyny u dorosłych często są podobne do tych, które występują, gdy chorują dzieci.
- gorączka – w przypadku płonicy charakteryzuje się ostrym początkiem, a temperatura ciała gwałtownie wzrasta nawet do 40˚C,
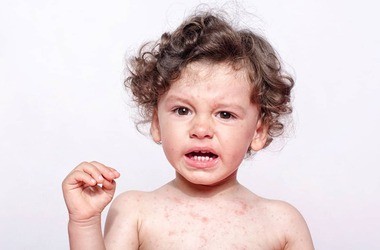
- osutka skórna – pojawia się zazwyczaj w drugiej dobie choroby i ma postać drobnoplamistych zmian skórnych przypominających ślady po uderzeniu szczoteczką; wysypka skórna występuje na całym ciele, z wyjątkiem tzw. trójkąta Fiłatowa, czyli obszaru pomiędzy nosem a brodą; osutka skórna najlepiej widoczna jest na twarzy, pośladkach oraz w okolicy pachowej i pachwinowej,
- wymioty, biegunka, bóle brzucha – częściej występują u dzieci niż dorosłych,
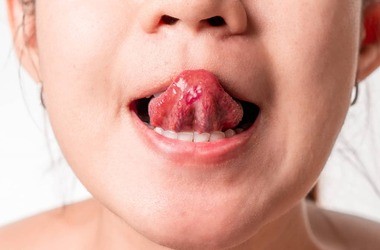
- „język malinowy” – język jest żywo czerwony lub różowy z widocznymi brodawkami, co razem daje obraz przypominający owoc maliny lub truskawki; początkowo może pojawić się biały nalot na języku, który stopniowo zanika,
- zmiany na błonach śluzowych jamy ustnej – żywoczerwone lub krwotoczne plamki na podniebieniu miękkim i łukach gardłowych; niekiedy zmiany mogą się zlewać ze sobą; w przypadku szkarlatyny przebiegającej z anginą obserwuje się początkowo obrzęknięte i zaczerwienione migdałki podniebienne, a następnie białawe naloty na ich powierzchni, dodatkowo może wystąpić zapalenie węzłów chłonnych,
- złuszczanie się naskórka – po 7 dniach od początku choroby skóra zaczyna się łuszczyć na twarzy, po 2 tygodniach na tułowiu, a po 3 tygodniach obserwuje się drobnopłatowe złuszczanie się naskórka dłoni i stóp; objaw złuszczania nie występuje jednak w każdym przypadku osoby z płonicą.
Przy płonicy nie występują: katar, kaszel oraz zapalenie spojówek.
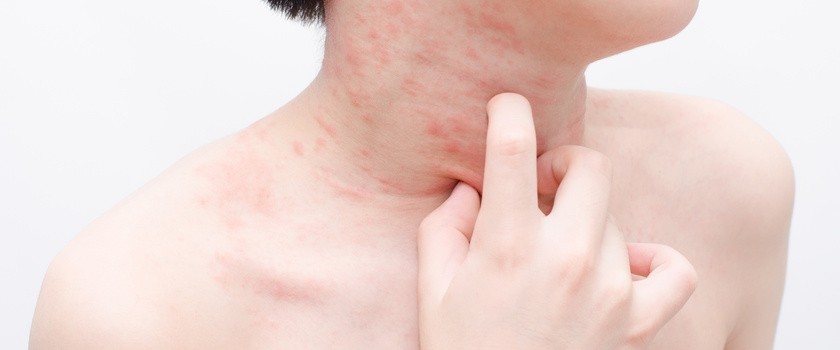
Charakterystyczny objaw szkarlatyny: wysypka
Najbardziej charakterystycznym symptomem jest drobno grudkowa lub plamkowa wysypka, która pojawia się już w drugiej dobie od początku objawów. Początkowo zmiany obserwuje się na tułowiu, a następnie skóra zaczyna wykazywać rozwój wysypki odśrodkowo w kierunku dystalnych części ciała (nogi, ręce). Nie występuje ona na skórze słoni i stóp. Zmiany wysypkowe porównywane są do wielkości łebka od szpilki. Największe nasilenie wykwitów obserwuje się w dołach pachowych, zgięciach stawowych, pośladkach oraz na wewnętrznej powierzchni ud i ramion. Wysypka blednie pod wpływem ucisku. Na twarzy występuje rumień, który omija tzw. trójkąt Fiłątowa, czyli przestrzeń między nosem a brodą. W okolicy zgięć stawowych obserwuje się czerwone linie – tzw. linie Pastii.
Zakażenie szkarlatyną. Jak można mu zapobiec?
Do zachorowania na szkarlatynę najczęściej dochodzi w miesiącach zimowych. Zarazić się można drogą kropelkową lub przez bezpośredni kontakt z osobą chorą. Czy da się uniknąć zachorowania? Ogromną rolę odgrywa tu rutynowe dbanie o odporność m.in. utrzymywanie zdrowego stylu życia oraz zrównoważonej diety. Pomocne mogą okazać się także suplementy i witaminy na odporność. Infekcja ta częściej przypisywana jest dzieciom także z tego względu, że ich odporność nie jest jeszcze w pełni wykształcona.
Okres wylęgania objawów wynosi 1–5 dni od zakażenia. W przypadku płonicy zastosowanie antybiotyku skraca okres zakaźności do 24 godzin od przyjęcia pierwszej dawki. Osoby nieleczone lub leczone w sposób nieprawidłowy mogą być zakaźne dla otoczenia nawet przez kilka tygodni.
Do zarażenia może dojść także poprzez przewód pokarmowy, choć obecnie jest to rzadka przyczyna. Źródłem może tu być na przykład zanieczyszczone i nieprzegotowane mleko.
Szkarlatyna - przebieg choroby, ile trwa?
Okres wylęgania płonicy jest krótki i zależy od intensywności zainfekowania oraz drogi wniknięcia bakterii do organizmu. Zazwyczaj pierwsze objawy pojawiają się od 2 do 5 dni od zakażenia. Początkowo obserwuje się nagły wzrost temperatury ciała nawet do 40˚C, osłabienie, bóle brzucha, osłabienie oraz silny ból gardła. W drugiej dobie objawów najczęściej pojawia się wysypka, która ma charakter drobnoplamistych zmian skórnych (porównuje się ją do śladów po uderzeniu szczoteczką). Zazwyczaj w 4–5 dniu trwania choroby obserwuje się żywo różowy język z widocznymi brodawkami (przypominający truskawkę lub malinę). Po około 7 dniach obserwuje się złuszczanie skóry twarzy, po 14 dniach skóra tułowia a po około 3 tygodniach widoczne jest złuszczanie skóry dłoni i stóp.
Z czym można pomylić szkarlatynę? Diagnostyka i rozpoznanie
W przypadku podejrzenia szkarlatyny, należy niezwłocznie zgłosić się do lekarza. Szkarlatynę rozpoznaje się na podstawie typowych objawów klinicznych oraz wymazu z gardła potwierdzającego zakażenie. U osób z zapaleniem gardła pomocne bywa zastosowanie skali McIsacca/Centora, która ocenia prawdopodobieństwo zakażenia na podstawie wieku, obecności gorączki, powiększenia węzłów chłonnych szyjnych przednich, nalotu na migdałkach podniebiennych i braku kaszlu.
Zdarza się, że objawy szkarlatyny są mylone z innymi chorobami. Najczęściej są to:
- odra,
- różyczka,
- zespół wstrząsu toksycznego,
- zakażenie gronkowcem.
Jak przebiega leczenie szkarlatyny?
Polega ono na zastosowaniu antybiotyku (fenoksymetylopenicyliny), po którym chory przestaje zarażać w ciągu 24 godzin. Należy ściśle przestrzegać zaleceń lekarskich dotyczących stosowania zapisanego leku i nie skracać okresu jego stosowania, ponieważ może to doprowadzić do wytworzenia nosicielstwa paciorkowców. Fenoksymetylopenicylinę stosuje się 2 razy dziennie przez 10 dni. Dodatkowo stosuje się leki przeciwbólowe, przeciwzapalne i obniżające temperaturę. Należy pamiętać o odpowiednim nawodnieniu, aby zapobiec odwodnieniu organizmu. Leczenie zazwyczaj prowadzone jest w domu, choć w przypadku ciężkiego przebiegu, zwłaszcza u dzieci oraz wystąpienia powikłań, chorego kieruje się do szpitala.
Wyleczenie szkarlatyny domowymi sposobami nie jest możliwe i może doprowadzić do groźnych powikłań.
Powikłania po szkarlatynie
Szkarlatyna najczęściej nie powoduje powstawania groźnych powikłań, choć w ostrzejszym przebiegu choroby obserwuje się czasem zapalenie ucha środkowego, mięśnia sercowego, wątroby lub stawów. W większości przypadków objawy stopniowo ustępują w ciągu kilku dni, a najdłużej utrzymuje się złuszczanie się naskórka. Powikłania szkarlatyny po nieprawidłowym leczeniu (lub jego braku) takie jak gorączka reumatyczna zdarzają się już wyjątkowo rzadko.
Reakcją na infekcje wirusowe lub bakteryjne może być także kłębuszkowe zapalenie nerek, które jest efektem walki organizmu z paciorkowcami (w przypadku szkarlatyny) lub np. pneumokokami czy gronkowcami (w przypadku innych infekcji). Choroba ta najczęściej przebiega bezobjawowo i ustępuje samoistnie.
Co ciekawe, na szkarlatynę można zachorować kilka razy, jednak nie więcej niż trzy, gdyż są trzy typy toksyny bakteryjnej.


 Strefa okazji
Strefa okazji
 Nowości
Nowości
 Krótkie daty
Krótkie daty